- 訪問リハ初回訪問チェックリスト|40 分で何を見るか
- 初回訪問の前に:準備で 7 割決まる(情報・持ち物・安全)
- 初回 40 分モデル:見る順番(リスク → 動作 → 家屋 → 目標)
- ダウンロード:訪問リハ初回訪問チェックシート PDF
- 家屋・動線チェック:玄関 → 居室 → トイレ / 浴室を一気通貫でみる
- リスクの最小セット:バイタル・症状・転倒の「境界」を先に決める
- 初回の記録:書く量を増やさず「次回が決まる最小セット」
- 現場の詰まりどころ:初回訪問で “抜け” が起きる 3 パターン
- よくある失敗( NG )と直し方( OK )
- よくある質問( FAQ )
- 次の一手:全体の段取りをそろえる → 採寸と理由書につなげる
- 参考文献・一次情報
- 著者情報
訪問リハ初回訪問チェックリスト|40 分で何を見るか
結論からいうと、訪問リハの初回訪問は「全部見る」よりも、止め時を先に決める → 代表動作を 1〜2 個みる → 家屋・動線の詰まりを拾う → 次回の焦点を残すの順に固定した方が抜けにくくなります。短時間ほど、見る順番が結果を左右します。
このページで答えるのは、初回 40 分で何を先に確認し、どこまで見れば十分かです。一方で、退院前訪問指導の総論、詳しい採寸、理由書の書き方までは深掘りしません。そこは関連記事へ役割を分け、ここでは初回訪問で回る最小セットに絞って整理します。
初回訪問の前に:準備で 7 割決まる(情報・持ち物・安全)
初回は評価項目を増やすより、前提条件をそろえる方が再現性が上がります。事前情報は欠けていて当然なので、完璧にそろえてから出るのではなく、不足を前提に「当日確認する項目」を持っていく考え方で十分です。
下の表は、直前 5 分で確認できる最小セットです。迷ったら空欄のままで持参し、現地で埋める前提にすると、準備で止まりにくくなります。
※スマホでは表を左右にスクロールできます。
| カテゴリ | 確認ポイント | 当日確認(空欄で OK ) |
|---|---|---|
| 依頼背景 | 主訴 / 生活課題(転倒、移乗、入浴、外出 など) | 本人の優先(何が一番困る?) |
| 疾患・既往 | 最近の転倒、疼痛増悪、息切れ、急変歴 | 要注意症状(胸痛、失神、安静時呼吸苦 など) |
| 連絡体制 | 主治医 / ケアマネ / 家族、連絡先、緊急時の手順 | 当日の同席者(家族 / ヘルパー) |
| 環境 | 駐車、玄関までの段差、エレベーター有無 | 室内の照明、通路幅、段差 |
| 持ち物 | 血圧計、パルスオキシ、メジャー、記録用紙、消毒 | 写真記録の可否(同意) |
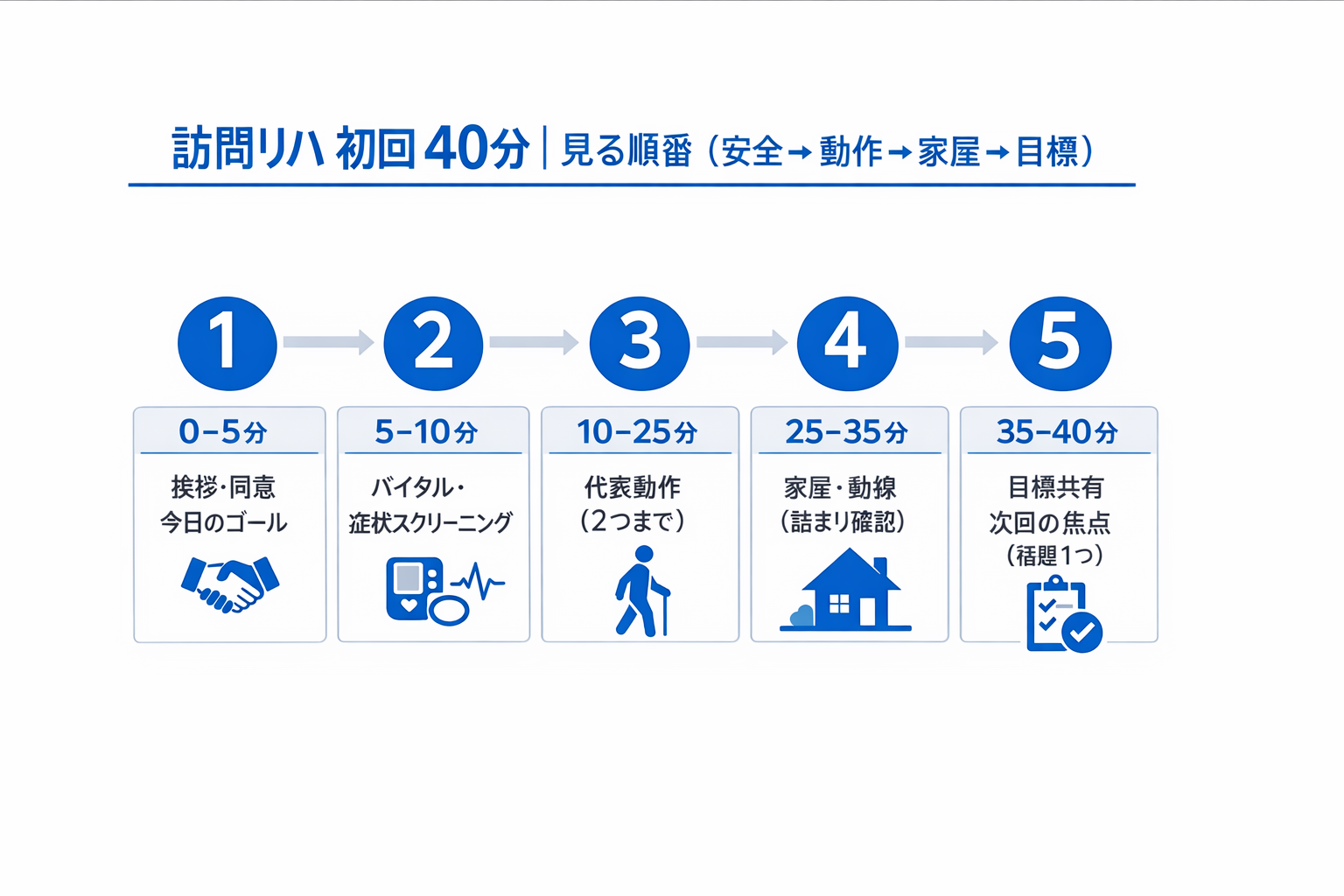
初回 40 分モデル:見る順番(リスク → 動作 → 家屋 → 目標)
初回の勝ち筋は、リスク確認を先に済ませてから、代表動作と家屋へ入ることです。最初に動作を見たくなりますが、在宅は環境も情報も揃わないため、先に境界を決めると判断がぶれません。
以下は 40 分を想定した型です。利用時間が 20 分でも 60 分でも、順番だけは崩さない方が再現しやすくなります。
※スマホでは表を左右にスクロールできます。
| 時間 | やること | 見るポイント(最小) | アウトプット |
|---|---|---|---|
| 0–5 分 | 挨拶・同意・今日のゴール共有 | 困りごとを 1 つに絞る | 今日の確認範囲を合意 |
| 5–10 分 | バイタル・症状スクリーニング | 息切れ、胸痛、めまい、SpO₂ 低下、血圧変動 | 止め時(中止)を共有 |
| 10–25 分 | 代表動作の観察( 2 つまで) | 立ち上がり / 歩行 / トイレ動作 / 移乗 | できる / 危ない条件を言語化 |
| 25–35 分 | 家屋・動線(詰まり確認) | 玄関・廊下・トイレ・浴室・寝室の危険箇所 | 詰まり 1〜2 個を特定 |
| 35–40 分 | 目標共有・次回の焦点 | 次回までのルール(転倒回避策) | 次回の検証 1 つに固定 |
ダウンロード:訪問リハ初回訪問チェックシート PDF
記事の内容をそのまま現場で使いやすい形にしたい方へ、訪問リハ初回訪問チェックシートを A4 1 枚で使える PDF にまとめました。事前準備、安全確認、40 分フロー、家屋・動線、次回につなぐ記録を 1 枚で追える構成です。
まずは記事本文で流れを確認し、そのあと PDF を印刷して持参用・記録補助用として使うと、初回訪問の抜け漏れを減らしやすくなります。
プレビューを表示する
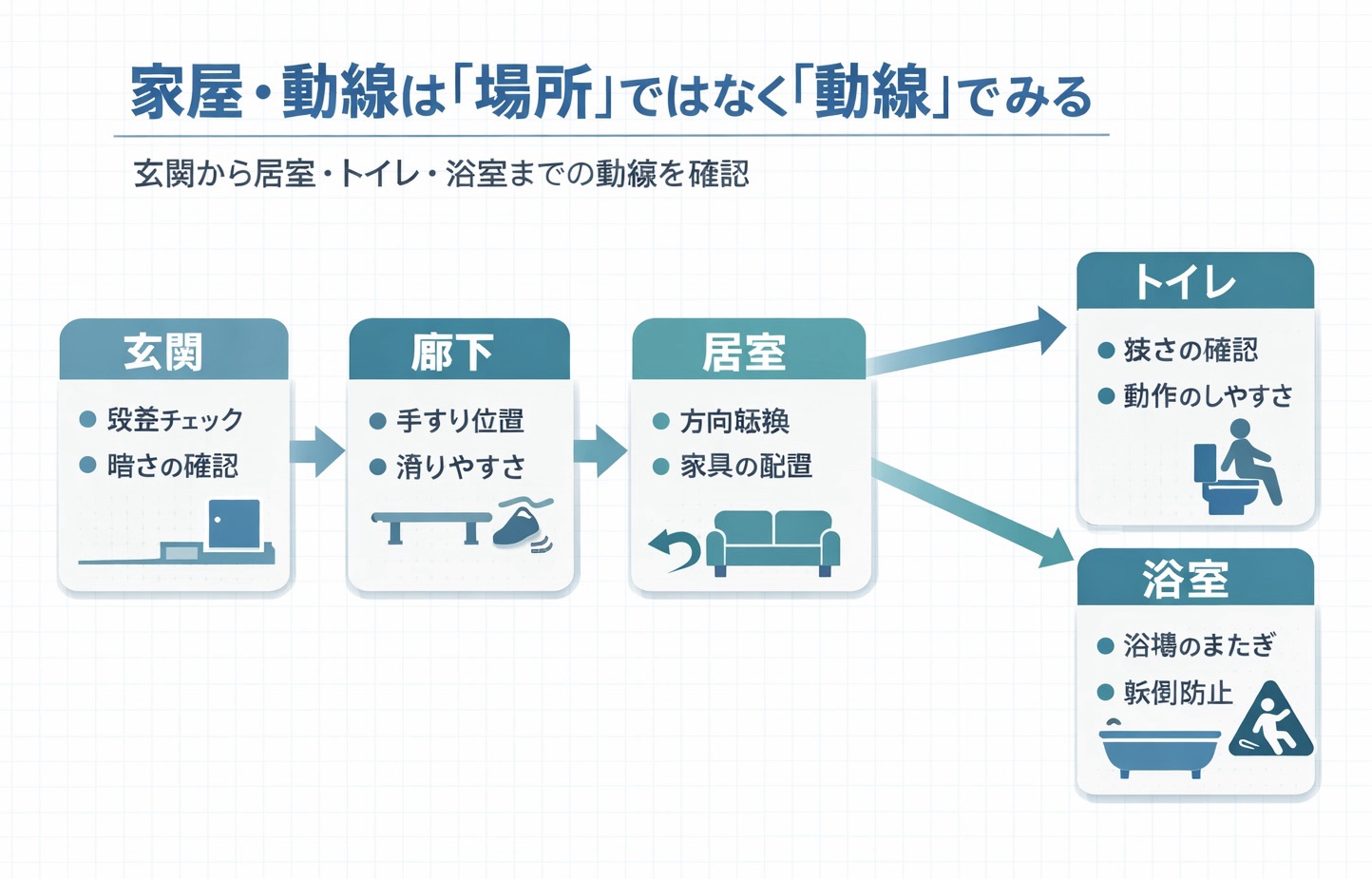
家屋・動線チェック:玄関 → 居室 → トイレ / 浴室を一気通貫でみる
家屋は「場所」ではなく、動作が連鎖する動線として見ると抜けが減ります。具体的には、玄関 → 居室 → トイレ / 浴室までを一筆書きで確認し、狭い・暗い・滑る・段差などの詰まりを先に拾います。
住宅改修や福祉用具の検討が必要でも、初回はまず危険箇所の同定に集中し、詳しい採寸や理由書は別記事に分ける方が安定します。続けて読むなら、家屋調査チェックリスト(住宅改修・採寸)がつながりやすいです。
※スマホでは表を左右にスクロールできます。
| 場所 | チェック | よくある詰まり | その場の対応(暫定) |
|---|---|---|---|
| 玄関 | 上がり框の段差 / 手すり / 靴の着脱姿勢 | つかまる所がない、片足立ちが不安定 | 椅子設置、支持物の位置調整 |
| 廊下 | 通路幅 / 照明 / 段差 / 物の出っ張り | 夜間が暗い、マットやコードでつまずく | 通路の整理、マット撤去(同意) |
| 居室 | ベッド高 / 立ち上がり / 動線上の障害物 | 立ち上がりでふらつく、手の届く位置が遠い | ベッド周囲の配置変更 |
| トイレ | 移乗方向 / 手すり位置 / 立位保持 | 方向転換で不安定、手すりが遠い | 動作手順を固定、介助ポイントを共有 |
| 浴室 | 床の滑り / 立ち座り / 出入りの段差 | 濡れると滑る、跨ぎ動作で不安定 | 入浴方法の一時変更(座位中心) |
リスクの最小セット:バイタル・症状・転倒の「境界」を先に決める
在宅は医療資源が近くないため、迷ったら止める境界を先に共有した方が運用がぶれません。初回は細かな数値の暗記より、症状と普段との差を優先して見ます。
施設基準や事業所ルールがある場合はそちらを優先しつつ、迷う場面では「座位で再測 → 変化が続くなら中止」のように、チームで安全側の型をそろえると判断が安定します。
※スマホでは表を左右にスクロールできます。
| 場面 | まず確認すること | その場の対応 |
|---|---|---|
| 胸痛 / 失神 / 強い呼吸困難 / 意識変容 | 症状の持続、普段との違い | 中止を優先し、事業所ルールに沿って連絡 |
| めまい / 悪心 / 強いふらつき | 座位で改善するか、再測で変化するか | 座位で再測し、改善しなければ中止 |
| SpO₂ 低下 / 血圧変動 | 症状を伴うか、普段との差が大きいか | 数値だけで進めず、症状セットで慎重に判断 |
初回の記録:書く量を増やさず「次回が決まる最小セット」
初回の記録は、長文より次回の焦点が決まる情報に絞る方が価値があります。おすすめは「生活課題 → リスク → 詰まり → 暫定対応 → 次回の検証」の順に、短く残すことです。
書式を増やすより、初回で必ず残す 5 点を固定した方が共有は速くなります。最初から完璧な記録を目指すより、次回の再現性が上がる書き方を優先してください。
※スマホでは表を左右にスクロールできます。
| 項目 | 書く内容(短く) | 例 |
|---|---|---|
| 困りごと | 本人の優先 1 つ | トイレ移動でふらつく |
| 代表動作 | できる / 危ない(条件つき) | 歩行:室内は杖で可、方向転換で不安定 |
| 環境の詰まり | 場所+原因 | 廊下:マットでつまずきやすい |
| リスク | 起きやすい 1 つ+回避策 | 転倒:方向転換は一度止まってから |
| 次回の焦点 | 検証すること 1 つ | トイレ動線の介助量最適化を検証 |
現場の詰まりどころ:初回訪問で “抜け” が起きる 3 パターン
初回は、知識不足より順番が崩れることで抜けが起きます。まずは下の 3 つを潰すと、少ない時間でも安定して回ります。
ここまで整えても毎回同じところで詰まる場合は、手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
よくある失敗( NG )と直し方( OK )
「頑張る」より先に、失敗パターンを知っておく方が早いです。チーム共有の一言までセットで整理すると、経験差の影響も出にくくなります。
※スマホでは表を左右にスクロールできます。
| NG(起きがち) | なぜ起きる? | OK(直し方) | 共有の一言(短く) |
|---|---|---|---|
| 最初に動作を見て疲労で終わる | 止め時の境界が未設定 | 先にバイタル・症状で中止の型を共有 | 症状が出たら座位で再測、改善しなければ中止 |
| 家屋を “場所” で見て動線が抜ける | 生活課題と結びつかない | 玄関 → トイレ / 浴室まで一筆書きで確認 | 詰まりは動線で拾う(暗い・狭い・滑る・段差) |
| 記録が長く、次回が決まらない | 情報を全部書こうとする | 困りごと 1 つ+リスク 1 つ+次回の焦点 1 つ | 次回は検証 1 つに固定する |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 初回訪問で “全部” 見るのは無理です。最優先は何ですか?
最優先は症状の確認(止め時の共有)と、生活上いちばん困っている代表動作 1 つです。初回は「網羅」より「次回が決まる」ことが成果です。リスク確認 → 代表動作 → 家屋の詰まり 1 つ → 次回の焦点、の順で絞ると回ります。
Q2. 家屋はどこまで見れば十分ですか?
初回は玄関 → 居室 → トイレ / 浴室までの動線で十分です。生活課題に直結する場所を一気通貫で見て、暗い・狭い・滑る・段差などの詰まりを拾えば、次回の改善案が作れます。
Q3. 書類が多くて混乱します。初回で最低限押さえる考え方は?
初回は「書式」より、次回が決まる情報を優先して残す方が迷いません。困りごと、代表動作、環境の詰まり、リスク、次回の焦点の 5 点に絞ると、共有しやすくなります。
Q4. バイタルの数値で迷います。どう判断を揃えればいいですか?
数値だけで決めず、症状と普段との差をセットで見ます。めまい・悪心・強い息切れ・胸痛などがあれば中止を優先し、座位で再測しながら安全側に倒します。施設の基準がある場合はそちらを優先してください。
次の一手:全体の段取りをそろえる → 採寸と理由書につなげる
初回訪問が回り始めたら、次は「個人技」から「共有の型」へ寄せると安定します。同じ順番・同じ記録にそろえるだけで、抜け漏れはかなり減ります。
- 全体の段取りをそろえる:退院前訪問指導の流れと持ち物
- 採寸と理由書につなげる:家屋調査チェックリスト(住宅改修・採寸)
参考文献・一次情報
- 一般社団法人 日本訪問リハビリテーション協会. 訪問リハビリテーション実践入門. 2019. PDF
- 公益財団法人 長寿科学振興財団 健康長寿ネット. 訪問リハビリテーションとは. 2023. 記事を見る
- 厚生労働省. 訪問リハビリテーション. 2023. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



