圧迫性 腓骨神経麻痺(下垂足)とは?|「起点の圧迫」を拾うと評価と共有が速くなる
圧迫性 腓骨神経麻痺は、腓骨頭部周辺で浅く走行する総腓骨神経(または枝)が、外部圧迫や不良肢位で障害されて下垂足を起こす状態です。典型は「急に足先が上がらない」「つま先が引っかかる」で、病歴に脚組み・長時間座位・しゃがみ込み(作業)・固定具の当たり・術後体位などの起点が見つかることがあります。
初回評価では、原因検索を広げすぎず、病歴と神経所見を同じフォーマットで残すのが実務的です。枝(深腓骨/浅腓骨)まで整理したいときは、障害レベル推定の記事と併用すると判断が速くなります。
結論:病歴(圧迫イベント)+筋力 4 点+感覚 2 点で「圧迫性らしさ」を固める
圧迫性を疑う鍵は、画像より先に病歴(いつ・どんな姿勢/固定/当たりがあったか)です。そのうえで、身体所見は背屈・母趾伸展・外反・内反の筋力 4 点と、第 1 指間+足背の感覚 2 点に絞ると、枝(深/浅)と鑑別( L5 など)が同時に整理できます。
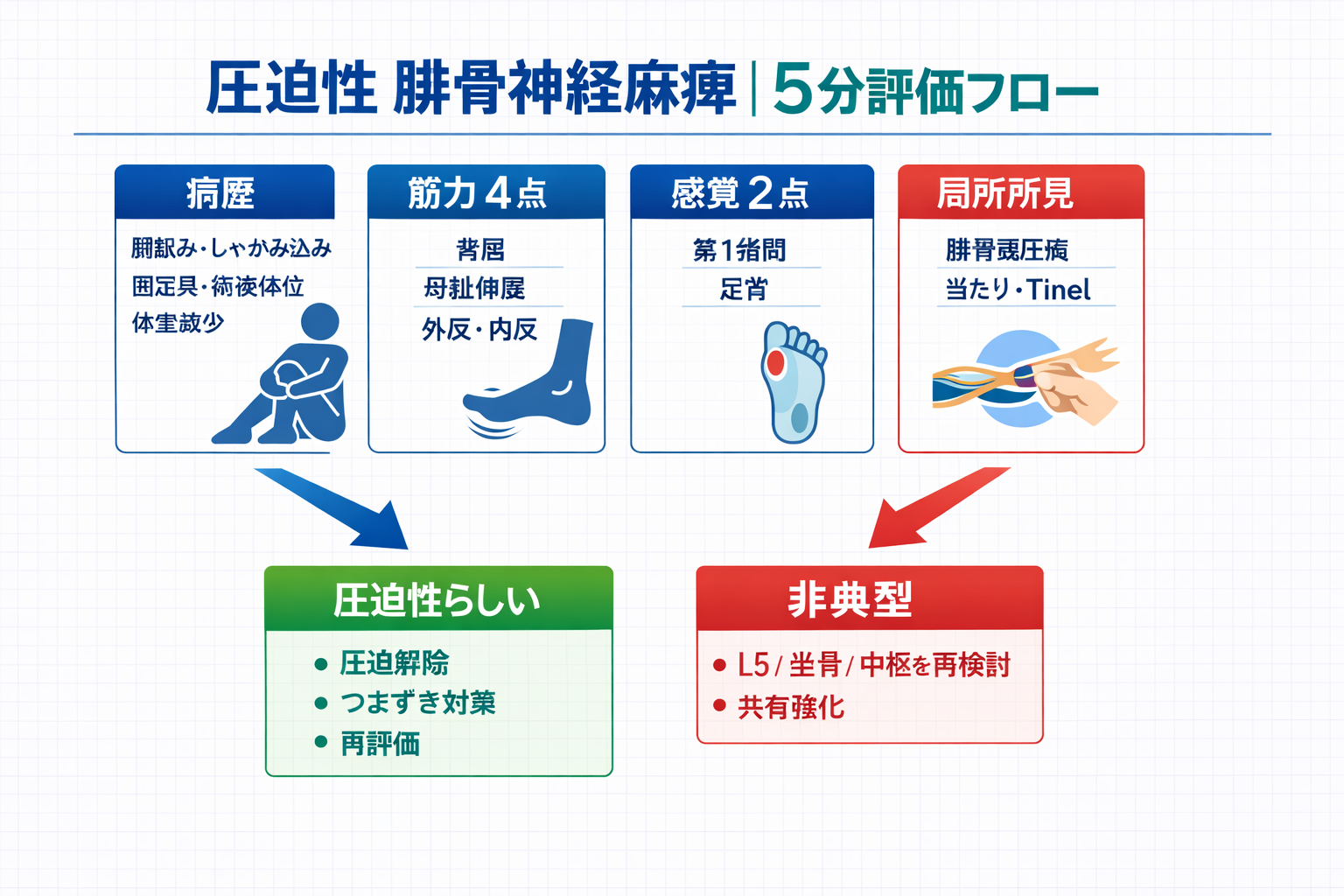
| 観点 | 拾いたい所見 | 圧迫性で典型 | 記録の型 |
|---|---|---|---|
| 病歴 | 脚組み、長時間座位、しゃがみ込み、固定具、術後体位、急な体重減少 | 発症前後に「圧迫イベント」がある | 「脚組み:あり(毎日)」「ギプス:腓骨頭が当たる」 |
| 筋力 | 背屈・母趾伸展・外反・内反 | 背屈/母趾/外反が低下しやすい(内反は保たれやすい) | 「背屈 2 /母趾 2 /外反 3 /内反 5」 |
| 感覚 | 第 1 指間(深腓骨)/足背(浅腓骨) | 枝の分布に沿う低下が出る | 「第 1 指間↓」「足背↓」 |
| 局所所見 | 腓骨頭部の圧痛、Tinel 様徴候、当たり | 局所が“原因の場所”として一致しやすい | 「腓骨頭:圧痛+」「Tinel:+」 |
原因:圧迫性で多い「 6 つの起点」
圧迫性は、リハが関われる要因(姿勢・固定・クッション)で増悪/再発が変わるのが特徴です。問診は「いつから」より発症直前の生活場面に寄せると拾いやすくなります。
| 起点 | 具体例 | 現場での介入ポイント | 共有先 |
|---|---|---|---|
| 脚組み | 座位で長時間、習慣化 | 禁止ではなく「代替姿勢」を決める | 本人・看護・家族 |
| 長時間座位/臥床 | 転倒後の安静、体調不良 | 当たり位置(腓骨頭)を点で確認 | 看護・介護 |
| しゃがみ込み(作業) | 農作業、現場作業、床作業 | 作業姿勢の分割(休憩)と高さ調整 | 本人・職場 |
| 固定具/ギプス/装具 | ギプス縁、サポーター、弾性包帯 | 縁・ベルトの当たり確認と再調整 | 医師・装具・看護 |
| 術後体位/手術関連 | 長時間の体位、圧迫点 | ベッド上の圧点対策と体位の工夫 | 看護・病棟 |
| 急な体重減少 | 栄養不良、ダイエット、病気後 | クッション低下を前提に圧点対策 | 医師・栄養・看護 |
評価の順番:病歴→歩容→筋力 4 点→感覚 2 点→局所(当たり/Tinel)
圧迫性は、検査を増やすより順番を固定して再評価しやすくする方が強いです。初回評価から記録の型をそろえておくと、病棟・外来・訪問での共有が短時間で済みます。
| 手順 | 見ること | 狙い | 記録の型 |
|---|---|---|---|
| ① 病歴(起点) | 脚組み/しゃがみ込み/固定具/術後体位/体重減少 | 圧迫イベントを言語化 | 「発症前:脚組み 6 h/日」 |
| ② 歩容 | つま先の引っかかり、ぶん回し、スラップ | 転倒リスクの把握 | 「屋内:見守り」「つまずき:3 回/日」 |
| ③ 筋力 4 点 | 背屈・母趾伸展・外反・内反 | 枝と鑑別(L5)を同時に整理 | 「背屈 2 /外反 3 /内反 5」 |
| ④ 感覚 2 点 | 第 1 指間、足背 | 深/浅腓骨の切り分け | 「第 1 指間↓」 |
| ⑤ 局所 | 腓骨頭の圧痛、当たり、Tinel | 圧迫部位の一致を確認 | 「腓骨頭:圧痛+/当たり+」 |
歩容動画のチェックポイント(前面/側面)
歩容動画は長尺でなくて構いません。前面と側面をそれぞれ 10〜15 秒ずつ撮影し、同じ条件で再評価時に比較します。
| 撮影面 | チェック項目 | 見方の要点 | 記録例 |
|---|---|---|---|
| 前面 | つま先クリアランス、骨盤の左右差、歩隔 | 遊脚期に足尖が床へ近づくか、代償的なぶん回しがあるか | 「前面:右遊脚期で足尖クリアランス低下、ぶん回し軽度」 |
| 側面 | 初期接地(フットスラップ)、立脚中期の安定、歩幅 | 踵接地後の足部制御不良や、過度な股関節屈曲代償を確認 | 「側面:初期接地で軽度スラップ、股関節屈曲代償あり」 |
| 共通 | 補助具条件、靴、歩行速度、撮影距離 | 条件を固定しないと比較不能。再評価時は同条件を厳守 | 「杖なし・同靴・10 m・快適速度で統一」 |
鑑別の要点:L5 と「内反」を必ずセットで見る
下垂足は、末梢神経(腓骨神経)だけでなく、L5 神経根、坐骨神経、脳卒中などでも起こります。圧迫性を疑う場面ほど、鑑別は「減らして」迷いを減らします。コツは内反(後脛骨筋)を必ず入れることです。
| 候補 | 背屈 | 外反 | 内反(後脛骨筋) | 感覚のキー | 補足 |
|---|---|---|---|---|---|
| 圧迫性 腓骨神経麻痺 | 低下 | 低下しやすい | 保たれやすい | 第 1 指間/足背(枝で差) | 腓骨頭の当たり・姿勢歴 |
| L5 神経根 | 低下 | 低下しうる | 低下しやすい | 末梢神経分布と一致しないこと | 腰痛/放散痛がヒント |
| 坐骨神経 | 低下 | 低下 | 低下しうる | 広め | ハム/足底側の所見も混ざりやすい |
| 脳卒中 | 低下しうる | パターンが一致しにくい | 共同運動など | 末梢分布に沿わない | 他の神経所見を伴いやすい |
リハの要点:①圧迫解除→②つまずき対策→③再発予防(生活場面)
圧迫性は、姿勢・当たり・運用で改善余地が大きいのが利点です。初期は「筋トレ量」よりも起点の圧迫を止めることを優先し、その後に出力再獲得へ進みます。
| 優先 | 目的 | 具体策 | 再評価 |
|---|---|---|---|
| ① 圧迫解除 | 増悪と再発を止める | 脚組みの代替、腓骨頭の当たり対策、固定具の調整 | 局所圧痛/当たり/しびれの変化 |
| ② 歩行のつまずき対策 | 転倒リスク低減 | 歩行環境、補助具、必要に応じ装具検討 | つまずき頻度、歩行距離、疲労 |
| ③ 短時間反復 | 出力の再獲得 | 背屈/母趾伸展/外反の反復(短く・回数) | 筋力 4 点の推移 |
| ④ 生活場面の再設計 | 再発予防 | 作業姿勢の分割、椅子高さ、休憩ルール | 再発トリガーの消失 |
現場の詰まりどころ:よくある失敗と対策
最短で改善に寄せるには、まず失敗パターンを先に避けるのが有効です。先に評価の順番を固定し、次に介入の優先度をそろえると、チーム内の説明コストが下がります。
続けて読む:腓骨神経麻痺の障害レベル推定(筋力と感覚で絞る)
| 失敗 | 起こること | 対策 | 記録の型 |
|---|---|---|---|
| 病歴を拾わず筋トレに寄る | 圧迫が残り改善が鈍い | 発症前後の姿勢/固定/当たりを具体化 | 「脚組み:毎日」「当たり:あり」 |
| 背屈だけで判断する | 枝も鑑別も決まらない | 背屈・母趾・外反・内反を固定 | 「4 点セット」 |
| 内反を見ない | L5 の可能性を落とす | 後脛骨筋(内反)を必ず入れる | 「内反 5(保)」 |
| 固定具の当たりを放置 | しびれが持続する | 縁・ベルト・腓骨頭の接触点を点で修正 | 「当たり:修正済」 |
症例ミニケース:圧迫イベントから再評価まで
ここでは、圧迫性 腓骨神経麻痺で迷いやすい「評価→介入→再評価」の流れを、短いケースで確認します。
| 時点 | 状況 | 評価(固定項目) | 対応 | 結果/共有 |
|---|---|---|---|---|
| 初回 | 「3 日前から足先が上がりにくい」。座位で脚組み習慣あり(4〜6 h/日)。 | 背屈 2 /母趾伸展 2 /外反 3 /内反 5。第 1 指間↓、足背↓。腓骨頭圧痛+。 | 圧迫性を第一候補。脚組み代替姿勢を指導。腓骨頭の当たりを除去。 | 「圧迫イベントあり」「内反保たれる」をチーム共有。 |
| 1 週後 | しびれはやや軽減。つまずきは屋外で残る。 | 背屈 2→3、母趾 2→3、外反 3、内反 5。つまずき 3 回/日→1 回/日。 | 背屈・母趾・外反の短時間反復を追加。歩行環境調整を実施。 | 改善傾向あり。現行プラン継続。 |
| 3 週後 | 屋内つまずきほぼ消失。長時間作業で再燃しそうな不安あり。 | 背屈 4、母趾 4、外反 4、内反 5。感覚は軽度残存。 | 作業姿勢を「20 分ごと体位変更」に再設計。再発予防ルールを文書化。 | 本人・家族・看護で運用を統一し、再発予防フェーズへ。 |
共有の目安:経過が合わないときは「所見と言葉」をそろえて相談する
圧迫性は保存的に経過を見ることが多い一方で、症状の出方や経過が典型から外れる場合は、情報の粒度を上げて共有します。判断の根拠を短文で残すと、再評価時のズレが減ります。
| 状況 | なぜ重要か | 共有するときの要点 |
|---|---|---|
| 急速に悪化する | 圧迫以外の要因も考える | 「いつから」「どの筋がどの程度」 |
| 痛みが強い/増える | 局所要因や別疾患が混在しうる | 痛み部位、誘発動作、夜間の変化 |
| 末梢分布と一致しない | 根・中枢など再検討 | 感覚のキー(第 1 指間など)を添える |
| 固定具/体位修正でも変化が乏しい | 再評価や検査(EDX など)を検討 | 圧迫解除の実施内容と期間 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 圧迫性かどうか、最初に見るのは何ですか?
最初は「発症前後の圧迫イベント」です。脚組み、長時間座位、しゃがみ込み、固定具の当たり、術後体位、急な体重減少などが具体化できると、圧迫性らしさが高まります。
Q2. 病歴が曖昧でも圧迫性はあり得ますか?
あり得ます。本人が自覚しない姿勢習慣や、病棟体位、装具/固定具の縁が起点になることがあります。腓骨頭部の局所所見と、筋力 4 点・感覚 2 点の組み合わせで判断してください。
Q3. 再評価指標は何を固定すると実務でブレませんか?
筋力 4 点(背屈・母趾伸展・外反・内反)と感覚 2 点(第 1 指間・足背)を固定し、つまずき頻度と歩行距離を併記するのが実務的です。必要に応じて歩容動画(前/側面)も短時間で残します。
Q4. 再発予防で最も効果的な介入は何ですか?
起点になる姿勢を「禁止」だけで終わらせず、代替姿勢と休憩ルールまで決めることです。作業高さの調整、椅子設定、定時立位など、生活運用に落とし込むと再発しにくくなります。
次の一手
まずは全体像を確認し、次にすぐ使える評価の型へ進むと実装が速くなります。
参考文献
- Lezak B, Massel DH, Varacallo M. Peroneal Nerve Injury. StatPearls. Treasure Island (FL): StatPearls Publishing; 2024-. PubMed/Bookshelf
- Thatte H, et al. Electrodiagnostic Evaluation of Peroneal Neuropathy. StatPearls. Treasure Island (FL): StatPearls Publishing; 2023-. PubMed/Bookshelf
- Fortier LM, Markel DC. An Update on Peroneal Nerve Entrapment and Neuropathy. Orthop Rev (Pavia). 2021;13(2). Full text
- Boatright SL. Compression-caused peroneal neuropathy. Am J Phys Med Rehabil. 2010;89(1):78-83. PMID: 19996836
- Sarıyıldız A, et al. Posture-induced compressive peroneal neuropathy during prolonged squatting. 2024. PMC
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



