腰痛の運動療法は「安静中心」ではなく調整しながら進めます
腰痛の運動療法で大切なのは、「痛いから動かさない」と決めることではなく、症状に合わせて負荷を調整しながら動ける量を取り戻すことです。実際の臨床では、歩行、体幹、股関節、セルフマネジメントを組み合わせて、日常生活で困る場面に合わせて進める方が回しやすくなります。
迷いやすいのは、「何から始めるか」「どこまで負荷をかけるか」「ぶり返した日にどう戻すか」です。この記事では、外来・通所・回復期で使いやすい形に絞って、腰痛の運動療法を最小構成で整理します。
まず決めること|何を目標に運動するか
腰痛の運動療法は、同じ「腰が痛い」でも目標が違うとメニューが変わります。長時間座位を楽にしたいのか、立位や歩行の耐久性を上げたいのか、起き上がりや立ち上がりを改善したいのか、再発への不安を減らしたいのかを最初に言語化すると、何を優先するかが決めやすくなります。
ここが曖昧だと、体幹トレーニング、ストレッチ、歩行指導が並ぶだけになり、再評価も散らばります。まずは「主訴 1 つ」「困る場面 1 つ」「確認する評価 1 つ」を固定すると、介入と再評価がつながりやすくなります。
スマホでは表を横スクロールできます。
| 主な困りごと | 優先しやすい運動 | 見たい変化 | 再評価の例 |
|---|---|---|---|
| 長時間座っていられない | 歩行量の調整+体幹・股関節の軽い運動 | 座位耐久時間、姿勢変更回数 | RDQ / ODI |
| 立位や歩行でつらい | 歩行練習+股関節周囲筋 | 歩行後の症状、休憩回数 | PSFS + 主観指標 |
| 起き上がり・立ち上がりがつらい | 体幹の協調運動+動作練習 | 動作のしやすさ、恐怖感 | PSFS |
| ぶり返しが怖い | セルフエクササイズ+活動量の自己調整 | 自己調整のしやすさ、活動量 | RDQ / ODI |
最初に組むメニュー|歩行・体幹・股関節・セルフエクササイズ
最初のメニューは増やしすぎない方が続きます。腰痛では、① 歩行や軽い有酸素運動、② 体幹の協調運動、③ 股関節周囲筋の運動、④ 自分で調整しやすいセルフエクササイズ、の 4 本柱で整理すると実務的です。
特に腰痛では、「腰そのものだけを鍛える」発想に寄りすぎると、動ける量の回復や自己調整が遅れやすくなります。動作量を戻しつつ、怖さを減らし、再発時にも戻せる型を作ることが大切です。
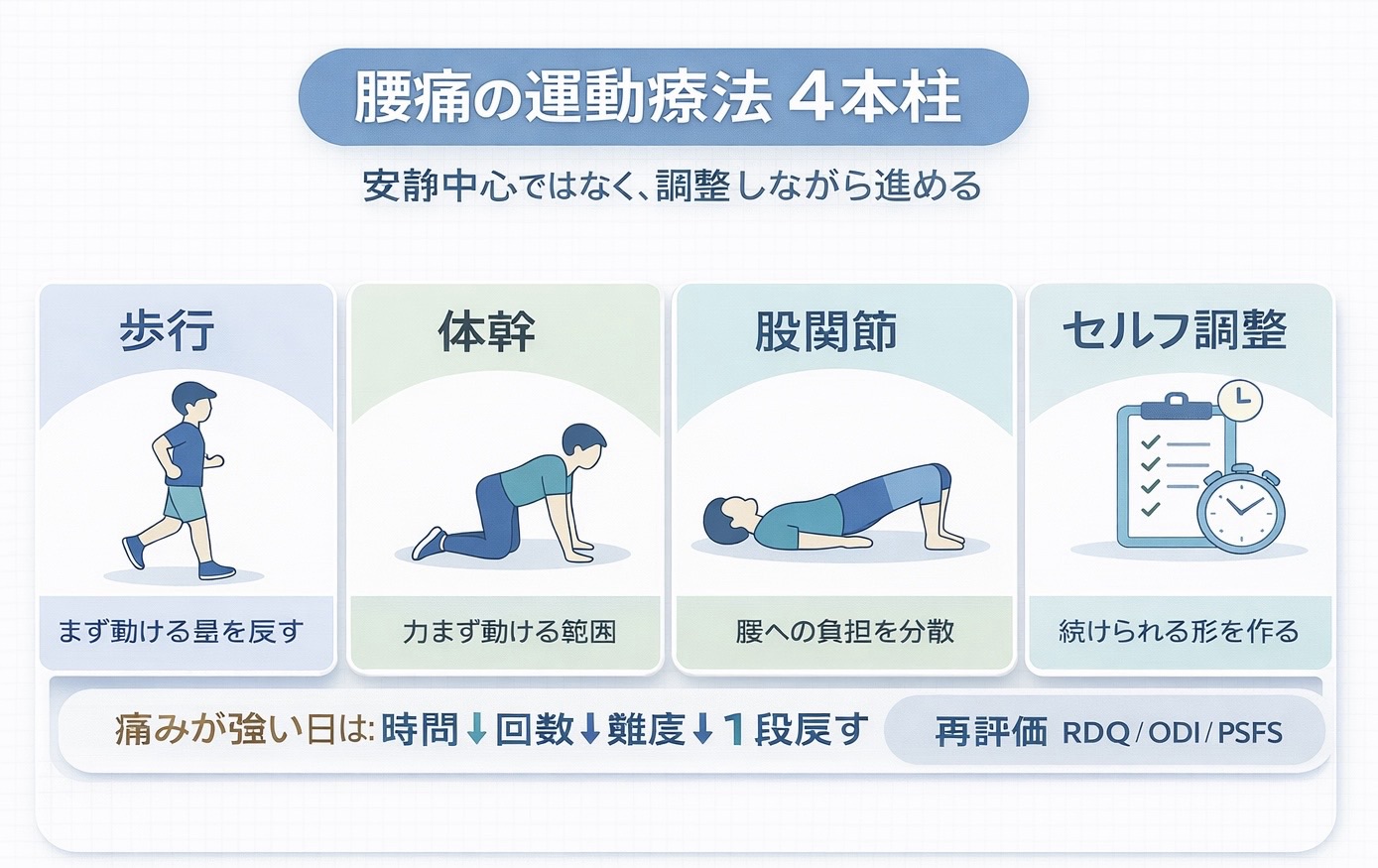
歩行や軽い有酸素運動を入れる理由
腰痛の運動療法では、いきなり難しいエクササイズを増やすより、まず動ける量を確保する方が進めやすいことがあります。歩行は最も導入しやすく、活動量の回復や「動いても大丈夫だった」という成功体験につながりやすいのが利点です。
歩行で症状が出やすい場合は、時間を短くする、回数を分ける、平地中心にする、速度を落とすといった調整が使えます。重要なのは、ゼロか 100 かではなく、続けられる量に変換することです。
体幹の協調運動を使う理由
腰痛では、強い負荷の筋トレより前に、呼吸や骨盤・体幹のコントロールを取り戻した方が動きやすくなることがあります。腹横筋や多裂筋だけを単独で狙うというより、「痛みを増やしにくい範囲で、力みすぎずに動く」ことを目標にした方が現場では回しやすいです。
仰臥位や四つ這いでの軽い運動、骨盤の前後傾、呼吸に合わせた体幹の安定化など、負荷を細かく調整できる種目から始めると、怖さが強い症例でも導入しやすくなります。
股関節周囲筋を足す理由
腰痛では、体幹だけでなく股関節周囲筋の使いにくさが、立位や歩行、前かがみ動作の負担感につながることがあります。特に殿筋群や股関節外転筋は、骨盤や下肢の安定に関わるため、腰部の局所負担を分散しやすくなります。
ブリッジ、側臥位での外転、立位での重心移動など、腰への負担を大きくしすぎない運動から始めると、腰痛が強い日でも続けやすくなります。
セルフエクササイズを最初から入れる理由
腰痛は波があることが多いため、「痛い日にどう戻すか」を最初から共有しておくと運動療法が止まりにくくなります。セルフエクササイズは、強いメニューを渡すことより、自分で微調整できる選択肢を持ってもらうことが主目的です。
たとえば、歩行 5 分、骨盤運動 10 回、軽い体幹運動 1 種目のように、短くて戻しやすい内容から始めると、調子が悪い日でもゼロになりにくくなります。
負荷設定の考え方|痛みがある日の調整と戻し方
腰痛で詰まりやすいのは、「少し痛いから全部中止」と「怖いけれど我慢して続ける」の両極端です。実際には、その日の症状と翌日の残り方をみて、時間・回数・可動域・速度・姿勢を調整しながら続ける方が現実的です。
特に腰痛では、負荷そのものより「自分で戻せる設計」が重要です。痛みが少ない日は少し進め、反応が強い日は一段戻せるようにしておくと、運動療法の継続率が上がりやすくなります。
スマホでは表を横スクロールできます。
| 困りごと | よくある原因 | まず下げるもの | 代わりに残すもの |
|---|---|---|---|
| 運動中に怖さが強い | 難度が高い、成功体験が少ない | 難度、姿勢の複雑さ | 短時間で達成しやすい課題 |
| 翌日にだるさや痛みが残る | 総量が多い、頻度が高い | 時間、セット数、頻度 | 低負荷の継続 |
| フォームが崩れる | 支持が少ない、負荷が高い | 難度、支持なし条件 | 支持ありでの正確な動き |
| 忙しくて続かない | メニュー過多 | 種目数 | 毎日やる 1 種目 |
現場の詰まりどころ|怖くて動けない、続かない、ぶり返す
腰痛の運動療法は、正しい種目を知っていても続かなければ効果につながりません。現場では「動くと悪くなりそうで怖い」「メニューが多くて続かない」「少し良くなるとまたぶり返す」といった詰まりどころがよく起こります。
ここでは、止まりやすい場面を「失敗」ではなく「調整ポイント」として整理します。最初から詰まりどころを共有しておくと、患者さんも自己調整しやすくなります。
怖くて動けないとき
腰痛では、痛みそのものより「また悪くなるのでは」という不安が動作量を下げていることがあります。こうした場合は、負荷を上げる前に「これならできた」という経験を増やす方が先です。
歩行 3〜5 分、呼吸に合わせた軽い体幹運動、支持物ありの重心移動など、成功しやすい課題から始めると、運動療法の入口が作りやすくなります。
自宅で続かないとき
腰痛のホームエクササイズが続かない原因は、意欲よりも「やることが多すぎる」ことが少なくありません。最初から 4〜5 種目を渡すより、「毎日やる 1 つ」「余裕がある日に足す 1 つ」に分ける方が実行しやすくなります。
たとえば、歩行 5 分と骨盤運動 10 回だけでも、ゼロよりずっと良いスタートです。続く設計は、負荷設定そのものと同じくらい重要です。
ぶり返したとき
ぶり返しが起きた日は、「全部やめる」より「一段戻す」考え方が役立ちます。歩行時間を半分にする、体幹運動を仰臥位に戻す、股関節運動だけ残すなど、調整の型を先に決めておくと戻しやすくなります。
反応の強い日ほど、再開のハードルを下げることが大切です。翌日に残る反応をみながら、少しずつ元の量へ戻していきます。
再評価のやり方|RDQ / ODI / PSFS をどう戻すか
再評価は、主観指標 1 つと、必要なら個別課題 1 つを固定すると回しやすくなります。腰痛では、生活障害の全体像をみるなら RDQ または ODI、本人が最も困る動作を追うなら PSFS を追加する形が実務的です。
尺度の選び方から整理したい場合は、腰痛 PROM の選び方|RDQ・ODI・PSFS を 5 分で決める を先に読むと、初回評価から再評価までの流れをそろえやすくなります。
再評価では、点数だけでなく「何ができるようになったか」を短く残すことが重要です。たとえば、座位時間が伸びた、歩行後の休憩回数が減った、朝の動き出しが楽になった、といった変化は運動療法の価値を共有しやすくします。
また、神経症状や特定の誘発所見が気になる場合は、腰痛の整形外科テスト一覧|SLR・Kemp・SIJ の使い分け で評価面を補うと、所見と介入をつなげやすくなります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
腰痛がある日は運動を休んだ方がいいですか?
必ずしも完全休止が必要とは限りません。大切なのは、時間・回数・可動域・難度を調整して、続けられる形に戻すことです。反応が強い日は一段戻し、翌日の残り方を確認しながら進めます。
腰痛では体幹トレーニングだけやれば十分ですか?
体幹だけに絞るより、歩行や軽い有酸素運動、股関節周囲筋、セルフエクササイズも組み合わせた方が実務では回しやすいです。何を優先するかは、主訴と生活場面で決めます。
痛みがぶり返したときはどう戻せばいいですか?
全部を止める前に、歩行時間を短くする、仰臥位の軽い運動に戻す、種目数を減らすなど、一段階だけ戻してみます。翌日の反応をみながら元の量へ戻すと、運動療法が途切れにくくなります。
再評価は何を使えばいいですか?
生活障害の全体像をみるなら RDQ または ODI を 1 つ固定し、本人が最も困る動作を追うなら PSFS を追加すると整理しやすいです。同じ条件で戻せることを優先してください。
次の一手
まずは、主訴に合わせて「主観 1 つ+最初の 2 種目」を決め、このページの 4 本柱から無理なく始めてみてください。やることを増やすより、続けられる型を作る方が先です。
続けて整理したい方は、次の 3 本を読むと評価から介入までつながります。
環境を整える視点も一緒に見直したい方は、面談準備チェック&職場評価シート も活用してみてください。
参考文献
- National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. NICE guideline NG59. Published 2016, last updated 2020. Available from: https://www.nice.org.uk/guidance/ng59/chapter/recommendations
- World Health Organization. WHO guideline for non-surgical management of chronic primary low back pain in adults in primary and community care settings. 2023. Available from: https://www.who.int/publications/i/item/9789240081789
- George SZ, Fritz JM, Silfies SP, et al. Interventions for the Management of Acute and Chronic Low Back Pain: Revision 2021. J Orthop Sports Phys Ther. 2021;51(11):CPG1-CPG60. DOI: 10.2519/jospt.2021.0304
- Qaseem A, Wilt TJ, McLean RM, Forciea MA. Noninvasive Treatments for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline From the American College of Physicians. Ann Intern Med. 2017;166(7):514-530. DOI: 10.7326/M16-2367
- Foster NE, Anema JR, Cherkin D, et al. Prevention and treatment of low back pain: evidence, challenges, and promising directions. Lancet. 2018;391(10137):2368-2383. DOI: 10.1016/S0140-6736(18)30489-6
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下