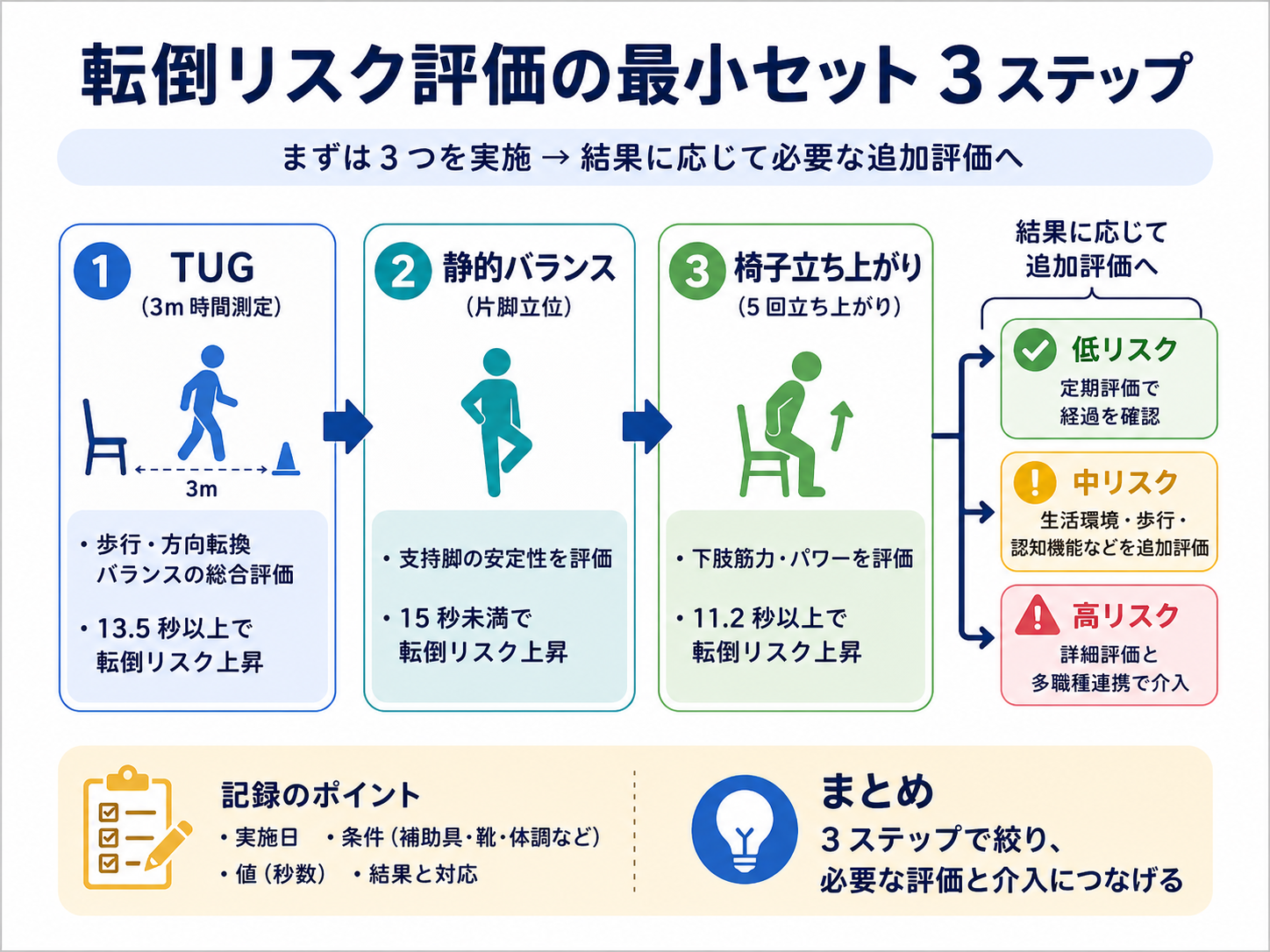
転倒リスク評価は TUG から最小セットで回す
転倒リスク評価は、いきなり多くの検査を足すより、TUG → 静的バランス → 椅子立ち上がりの最小セットを同じ順番で回すほうがブレにくくなります。この記事では、病棟・外来・通所・訪問で PT / OT / ST が使いやすいように、測定前の安全確認、結果の読み方、追加評価への分岐、記録例まで整理します。
このページで答えるのは、「転倒リスクを最初にどう拾い、どこで原因を分け、カルテにどう残すか」です。TUG 単体の詳しい手順や 5 回立ち上がりテストの詳細は子記事に任せ、ここでは最小セットを現場で回す型に絞ります。A4 記録シートも用意しているので、チーム内の記録フォーマットとしてそのまま使えます。
まず回す最小セットは 3 つに絞る
最小セットは、移動全体をみる TUG 、静止時の土台をみる静的バランス、立ち上がりの下肢機能をみる椅子立ち上がりの 3 つです。すべてを細かく採点するより、まずは同じ順番・同じ条件・同じ記録欄で回すことを優先します。
ポイントは、検査名ではなく役割で分けることです。TUG で全体を拾い、静的バランスで支持基底面や感覚依存を確認し、椅子立ち上がりで下肢パワーや代償を確認すると、追加評価の方向性が決めやすくなります。
| 順番 | 評価 | 主に拾うこと | 固定したい条件 | 次に見る所見 |
|---|---|---|---|---|
| ① | TUG | 立つ・歩く・旋回・座るを含む移動の総合力 | 通常速度、椅子、補助具、開始・終了 | 時間だけでなく、崩れた区間 |
| ② | 静的バランス | 支持基底面、姿勢動揺、感覚依存 | 足位、視覚条件、支持の有無 | どの条件で保持できないか |
| ③ | 椅子立ち上がり | 下肢パワー、反復耐久、代償動作 | 椅子高さ、上肢使用、開始・終了 | 上肢支持、反動、疼痛、着座制御 |
A4 記録シートをダウンロードする
転倒リスク評価は、測定条件と記録の型がそろうほど再評価しやすくなります。TUG 、静的バランス、椅子立ち上がりを同じ順番で確認できるよう、A4 1 枚の記録シートを用意しました。
印刷して使う場合は、測定前の安全確認、最小セットの記録、総合所見、次回の再評価ポイントを 1 枚にまとめて残せます。
PDF プレビューを表示する
測る前に中止・見送り基準を決める
転倒リスク評価では、測定そのものが転倒機会になります。最初に決めるべきことは、どの検査を使うかだけでなく、どこで見送り、どこで中止するかです。
特に、起立時のめまい、疼痛増悪、強いふらつき、指示理解の不安定さがある場合は、数値を取りに行くより安全管理を優先します。記録には「未実施」だけでなく、見送り理由を短く残します。
| 確認項目 | 見送り・中止の目安 | まず行う対応 | 記録例 |
|---|---|---|---|
| 症状 | めまい、胸痛、強い息切れ、気分不快 | 座位・臥位で休息し、バイタルや主治医指示を確認 | 起立時めまいあり、TUG は見送り |
| 姿勢保持 | 立位保持が不安定で、接触介助なしでは危険 | 支持物・介助量を調整し、静的評価から開始 | 閉脚立位で後方動揺強く、歩行課題は未実施 |
| 疼痛・荷重 | 荷重時痛が強い、荷重制限に抵触する可能性 | 疼痛評価、荷重条件、補助具を確認 | 右膝痛増悪のため椅子立ち上がり反復は中止 |
| 理解・注意 | 指示理解が不安定、注意が続かず危険予測が難しい | 検査を単純化し、見守り・環境設定を優先 | 指示保持困難のため TUG は見守り下で観察のみ |
ステップ ① TUG は時間と区間を同時に見る
TUG は、転倒リスク評価の入口として使いやすい評価です。起立、歩行、方向転換、着座を短時間で確認できるため、病棟ラウンドや外来初回でも回しやすい一方で、時間だけで結論を出すと介入につながりにくい点に注意します。
同じ 12 秒台でも、立ち上がりで遅いのか、旋回でふらつくのか、着座で制御できないのかで次の評価は変わります。TUG は「秒数+崩れた区間」をセットで残すと、評価から介入までの距離が短くなります。
| 固定項目 | 基本ルール | 揺れると起きること | 記録に残す内容 |
|---|---|---|---|
| 速度条件 | 通常速度を基本にする | 最大安全速度と混在すると比較しにくい | 通常速度/最大安全速度 |
| 椅子条件 | 同じ椅子・同じ高さで実施する | 立ち上がり負荷が変わる | 座面高、背もたれ、肘掛け |
| 補助具 | 普段使用している補助具で実施する | 安全性と時間が変わる | 杖、歩行器、装具、介助量 |
| 開始・終了 | 「 Go 」で開始し、着座で終了 | 計測誤差が積み重なる | 開始合図、終了基準 |
カットオフは断定ではなく追加評価の合図にする
TUG のカットオフは、対象や目的によって扱いが変わります。地域在住高齢者では 12 秒以上や 13.5 秒以上などが目安として使われますが、臨床では安全/危険を 1 点で断定する線として使わないほうが実務的です。
判断は、数値、転倒歴、恐怖感、服薬、起立性低血圧、環境要因、動作の質を合わせて行います。特に TUG がカットオフ近傍の場合は、同条件での再評価と区間所見を優先します。
| 目安 | 使い方 | 注意点 | 次アクション |
|---|---|---|---|
| 12 秒以上 | 転倒リスクを拾うスクリーニングの目安 | 対象や測定条件で変わる | 区間所見と既往歴を合わせる |
| 13.5 秒前後 | 地域在住高齢者研究でよく引用される目安 | 疾患別・施設別にそのまま当てはめない | 静的バランス、立ち上がり、二重課題へ分岐 |
| 20 秒以上 | 移動能力低下や介助量見直しの合図 | 補助具・環境・疲労の影響を受ける | 移動方法、見守り範囲、環境設定を再確認 |
ステップ ② 静的バランスで土台を確認する
TUG が速くても、静止立位で動揺が強い人はいます。静的バランスでは、支持基底面が狭くなったとき、視覚情報が変わったとき、支持物がないときに姿勢を保てるかを確認します。
実務では、足位を段階化して「どの条件で崩れたか」を残すだけでも有用です。4-Stage Balance Test のように足位を順に難しくすると、静的バランスの弱点を説明しやすくなります。
| 段階 | 足位 | 確認すること | 記録例 |
|---|---|---|---|
| 1 | 閉脚立位 | 基本的な静止保持 | 閉脚 10 秒保持可 |
| 2 | セミタンデム | 支持基底面が狭い条件での動揺 | セミタンデム 10 秒可、右動揺あり |
| 3 | タンデム | 前後方向の制御 | タンデム 4 秒で足部移動あり |
| 4 | 片脚立位 | 片脚支持と股関節・足部制御 | 右片脚 2 秒、骨盤側方偏位あり |
ステップ ③ 椅子立ち上がりで入口動作を確認する
立ち上がりは転倒の入口になりやすい動作です。TUG の遅さが歩行ではなく、離殿、膝伸展、立位安定、着座制御に由来しているケースも少なくありません。
椅子立ち上がりでは、秒数や回数だけでなく、上肢支持、反動、体幹前傾、疼痛、着座時の勢いを見ます。5 回法と 30 秒法の選択は、目的に応じて使い分けます。
| 評価 | 向く場面 | 見たい所見 | 記録に残すこと |
|---|---|---|---|
| 5 回立ち上がり | 立ち上がり速度や下肢パワーを見たい | 離殿の遅さ、反動、膝伸展、着座制御 | 所要時間、上肢使用、椅子高さ、疼痛 |
| 30 秒椅子立ち上がり | 反復耐久や後半の崩れを見たい | ペース低下、疲労、息切れ、フォーム変化 | 回数、後半の崩れ、休止、症状 |
TUG を区間化すると原因が分かりやすい
TUG は総合点として便利ですが、総合点だけでは介入が決まりません。立ち上がり、直進歩行、旋回、着座に分けて観察すると、次に足す評価を選びやすくなります。
記録では「 12.8 秒」だけで終わらせず、「旋回で外側へ膨らむ」「着座前に歩幅が乱れる」など、崩れた区間を短文で残します。
| 区間 | よくある崩れ | 示唆 | 次に足す評価 |
|---|---|---|---|
| 立ち上がり | 上肢支持が強い、反動が必要 | 下肢パワー不足、疼痛、可動域制限 | 椅子立ち上がり、筋力、疼痛、ROM |
| 直進歩行 | 歩幅が小さい、左右差が増える | 筋力、感覚、協調性、恐怖感 | 歩行観察、感覚、協調性、補助具確認 |
| 旋回 | 外側へ膨らむ、足が交差する | 方向転換、前庭、注意、視線・頭部運動 | 二重課題、旋回観察、視線・頭部運動 |
| 着座 | どすんと座る、距離感がずれる | 下肢制御、視空間、注意、環境設定 | 着座動作、環境調整、注意機能 |
異常所見が出たら原因別に追加評価へ進む
最小セットは、すべてを決める検査ではなく、追加評価の方向を決める入口です。異常が出たら、闇雲に評価を増やすのではなく、崩れ方に合わせて足します。
追加評価は、下肢機能、静的バランス、方向転換・注意、環境要因の 4 方向で整理すると、チーム内で共有しやすくなります。
| 最小セットでの所見 | 疑う要因 | 追加評価 | まずの対応 |
|---|---|---|---|
| TUG の旋回でふらつく | 方向転換、前庭、注意 | 二重課題、視線・頭部運動、旋回観察 | 旋回動作を分解し、環境調整も確認 |
| 静的バランスで保持できない | 支持基底面、感覚依存、姿勢制御 | 足底感覚、視覚条件、片脚立位、姿勢観察 | 支持物の位置、立位練習の段階づけ |
| 立ち上がりが遅い | 下肢パワー、疼痛、ROM | 5 回法、30 秒法、筋力、疼痛、関節可動域 | 座面調整、上肢支持の扱い、疼痛調整 |
| 時間は速いが危ない | 注意、判断、恐怖感、環境不適合 | 二重課題、転倒歴、服薬、環境評価 | 見守り範囲と生活場面のリスクを共有 |
現場の詰まりどころは測定条件と記録のブレです
転倒リスク評価で多い詰まりは、「測り方が毎回違う」「時間だけで判断する」「カルテを読んでも再現できない」の 3 つです。ここを整えるだけで、評価の信頼性と申し送りの精度が上がります。
先に整えるなら、記録テンプレとFAQを共通言語にしてください。立ち上がりの詳細運用は 立ち上がり評価の実践ガイドで確認できます。
| 論点 | NG | OK | 修正ポイント |
|---|---|---|---|
| 速度条件 | 通常速度と最大速度が混在する | 通常速度を基本に固定する | 目的が違う場合は別枠で記録する |
| 開始・終了 | 開始合図や終了基準が曖昧 | 「 Go 」で開始し、着座で終了する | 部署内で声かけと計測タイミングを統一する |
| 椅子条件 | 毎回違う椅子を使う | 椅子高さと肘掛け有無を固定する | 固定できない場合も条件を必ず記録する |
| 観察 | 時間や回数だけで終わる | 崩れた区間と代償を残す | 立つ・歩く・旋回・座るのラベルを使う |
| 安全管理 | 見守り範囲や中止基準が曖昧 | 介助量、補助具、中止理由を明記する | 未実施の理由も短く残す |
ここまで整えても毎回同じところで詰まる場合は、手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。
記録テンプレは 1 行で再現できる形にする
転倒リスク評価は、記録の型がそろうと再評価しやすくなります。必要なのは長い文章ではなく、結果、条件、崩れた場所、次に見ることが 1 行で伝わる書き方です。
特に TUG は秒数だけでなく、椅子条件、補助具、速度条件、崩れた区間をセットで残します。静的バランスと椅子立ち上がりも、保持可否や上肢支持の有無を合わせて書くと、次回評価で比較しやすくなります。
| 項目 | 記録例 | 必ず入れる情報 |
|---|---|---|
| TUG | TUG 12.8 秒(通常速度、椅子 45 cm、T 字杖)/旋回で外側へ膨らむ | 時間、速度、椅子、補助具、崩れた区間 |
| 静的バランス | 閉脚 10 秒可、タンデム 4 秒で右動揺増大し足部移動あり | 足位、保持時間、動揺方向、支持の有無 |
| 椅子立ち上がり | 5 回立ち上がり 16.2 秒、上肢支持あり、着座時に勢いあり | 時間または回数、上肢支持、代償、疼痛 |
| 総合所見 | 転倒リスクは旋回・着座制御で上昇。次回は方向転換と着座練習、環境設定を確認 | 原因仮説、追加評価、介入方針 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
TUG だけで転倒リスク評価は十分ですか?
TUG は入口として有用ですが、単独で転倒リスクを断定する評価ではありません。時間に加えて、転倒歴、恐怖感、服薬、起立性低血圧、静的バランス、立ち上がり、生活環境を合わせて判断します。
TUG は通常速度と最大安全速度のどちらで測りますか?
基本は通常速度で固定します。最大安全速度を使う場合は、目的を明確にして別枠で記録します。通常速度と最大速度が混在すると、再評価で改善したのか条件が変わったのか判断しにくくなります。
椅子の高さや肘掛けは統一した方がよいですか?
統一した方が比較しやすくなります。難しい場合でも、座面高、背もたれ、肘掛けの有無を記録してください。椅子条件が変わると立ち上がり負荷が変わり、TUG や椅子立ち上がりの結果に影響します。
補助具は外して測った方が本当の能力が分かりますか?
安全性が最優先です。生活場面に近い評価では、普段使用している補助具で測る方が実用的です。補助具を変更した場合は、種類と理由を記録し、前回値と単純比較しないようにします。
時間は正常範囲でも危なそうに見える場合はどうしますか?
時間だけで判断せず、区間化して観察します。旋回で膨らむ、着座で勢いが出る、歩幅が急に小さくなるなどの所見があれば、静的バランス、方向転換、注意、環境評価へ追加します。
次の一手
- 評価全体を整理する:評価ハブで全体像を見る
- TUG を深掘りする:TUG テストの手順と解釈を確認する
- 立ち上がりを深掘りする:立ち上がり評価の実践ガイドを見る
参考文献
- Podsiadlo D, Richardson S. The timed “Up & Go”: a test of basic functional mobility for frail elderly persons. J Am Geriatr Soc. 1991;39(2):142-148. doi:10.1111/j.1532-5415.1991.tb01616.x. PMID:1991946
- Shumway-Cook A, Brauer S, Woollacott M. Predicting the probability for falls in community-dwelling older adults using the Timed Up & Go Test. Phys Ther. 2000;80(9):896-903. PMID:10960937
- Barry E, Galvin R, Keogh C, Horgan F, Fahey T. Is the Timed Up and Go test a useful predictor of risk of falls in community dwelling older adults: a systematic review and meta-analysis. BMC Geriatr. 2014;14:14. doi:10.1186/1471-2318-14-14. PMID:24484314
- Bohannon RW. Reference values for the timed up and go test: a descriptive meta-analysis. J Geriatr Phys Ther. 2006;29(2):64-68. PMID:16914068
- Jones CJ, Rikli RE, Beam WC. A 30-s chair-stand test as a measure of lower body strength in community-residing older adults. Res Q Exerc Sport. 1999;70(2):113-119. doi:10.1080/02701367.1999.10608028. PMID:10380242
- Centers for Disease Control and Prevention. STEADI: Timed Up & Go, 4-Stage Balance Test, 30-Second Chair Stand Test. CDC STEADI
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



