誤嚥性肺炎の初期対応は 3 ステップで固定します
最終更新:2026 年 5 月 2 日
誤嚥性肺炎が疑われる場面では、最初から検査や予防策を増やすより、予兆を拾う → 止める / 進むを決める → 初期対応と再評価を残すの順番を固定すると迷いにくくなります。本記事では、PT が病棟・施設・在宅で使いやすいように、観察項目、赤旗、記録例まで 1 本の流れで整理します。
この記事で決めるのは、「今その場で何を見て、どこで止め、誰に何を共有するか」です。抗菌薬選択、画像診断、VE / VF の詳細読影、食形態の最終決定は扱いません。そこは医師・ST・施設ルールに委ね、本記事では PT の初動とチーム共有に役割を絞ります。
このページで決めること・決めないこと
このページでは、誤嚥性肺炎を疑った時点で PT が迷いやすい「観察」「判定」「初期対応」「記録」を決めます。診断名を確定する記事ではなく、チームが次に動きやすい情報へ整えるための実務プロトコルです。
予兆の細かな拾い方は 誤嚥性肺炎の予兆サインと初期対応 に分け、本記事では予兆を拾った後の「止めどころ」と「共有の型」を中心に扱います。
| 区分 | 内容 | 本記事での扱い |
|---|---|---|
| 答えること | 予兆、赤旗、スクリーニングへ進む判断、初期対応、記録、申し送り | 表と記録例で具体化する |
| 深掘りしないこと | RSST / MWST / CRT の詳細手順、VE / VF、食形態の最終決定 | 兄弟記事や ST ・医師判断へ接続する |
| 扱わないこと | 抗菌薬選択、画像診断、医師の治療方針決定 | 施設ルールと医師判断を優先する |
初期対応は「観察 → 判定 → 次アクション」の 3 ステップで進めます
誤嚥性肺炎の初期対応は、順番を固定すると抜け漏れが減ります。まず「昨日と何が違うか」を拾い、次に安全に進めるか一旦止めるかを決め、最後に初期対応と再評価予定を記録します。
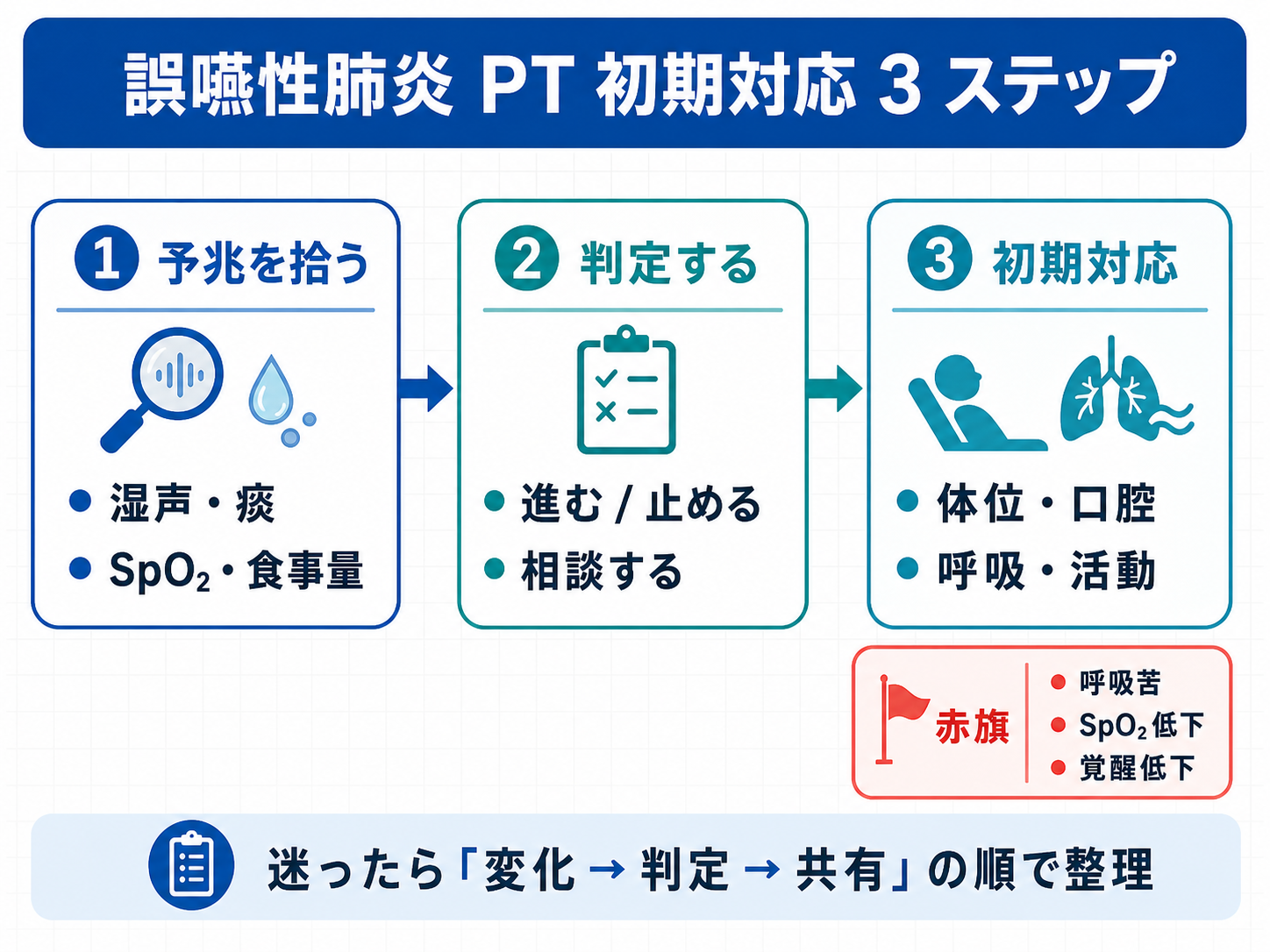
大切なのは、単発の印象で判断しないことです。湿声、咳、痰、呼吸数、 SpO2、覚醒、食事量、体位を同じ順番で見て、所見 → 判断 → 対応 → 再評価を短く残します。
- ステップ 1:予兆を拾う(昨日との差を 10 秒で言語化)
- ステップ 2:判定する(進む / 止める / 相談するを決める)
- ステップ 3:初期対応する(体位・口腔・呼吸・活動を整え、再評価を予約する)
A4 記録シート:初期対応をその場で残す
誤嚥性肺炎が疑われる場面では、観察した所見をその場で短く残せる形にしておくと、看護・医師・ ST との共有がスムーズになります。下の A4 記録シートは、予兆チェック、進む / 止める / 相談の判定、初期対応、申し送りを 1 枚で整理できるように作成しています。
印刷してベッドサイドやカンファレンス前の整理に使う場合は、空欄をすべて埋めるよりも「変化があった項目」と「次に共有したい内容」を優先して記録してください。
PDF をプレビューする
ステップ 1:予兆は「昨日との差」で拾います
高齢者では、発熱や強いむせが目立たないまま、食事量低下、湿声、傾眠、活動量低下、呼吸数増加として変化が出ることがあります。 PT は「数値」「所見」「体位」をセットにして、昨日との差を 1 行で共有します。
予兆の段階で重要なのは、確定診断ではなく、悪化の流れを見逃さないことです。とくに食後・離床時・臥位後・口腔ケア前後で変化があるかを見ると、次の判定につなげやすくなります。
| 観察カテゴリ | 見るポイント | 記録の型 | 次アクション |
|---|---|---|---|
| 呼吸 | 呼吸数増加、努力呼吸、 SpO2 低下、湿性咳嗽、痰増加 | 「端座位で RR 18→24、 SpO2 96→92、湿性咳あり」 | 体位調整後に再評価 |
| 声・嚥下 | 湿性嗄声、嚥下後の咳、食事量低下、むせの増減 | 「食後に湿声あり、排痰後も軽度残存」 | スクリーニング可否を判定 |
| 覚醒・活動 | 傾眠、せん妄、離床量低下、ふらつき増加 | 「午後から傾眠、起立でふらつき増、歩行量低下」 | 負荷量を下げて再評価 |
| 口腔・水分 | 口腔乾燥、舌苔、義歯不適合、唾液粘稠、脱水疑い | 「口腔乾燥強く、ケア後に湿声が軽減」 | 口腔ケアのタイミングを統一 |
| 体位・環境 | 頸部伸展、上体挙上不足、食後すぐ臥位、夜間姿勢の崩れ | 「夜間 HU 0° が多く、朝に湿性咳が強い」 | 睡眠時・食後体位を修正 |
ステップ 2:スクリーニング前に「進む / 止める / 相談する」を決めます
予兆があるからといって、すぐに飲水テストへ進めばよいわけではありません。呼吸・覚醒・循環が不安定な場合は、評価より安全確保を優先します。まずは「今、試行できる状態か」を判定します。
一方で、むせがないことだけで安心しないことも重要です。湿声、呼吸変化、 SpO2 低下、痰増加、食事量低下が続く場合は、不顕性誤嚥を疑い、ST ・医師へ共有する準備をします。
| 判定 | 目安 | PT の対応 | 共有する内容 |
|---|---|---|---|
| 進む | 覚醒良好、呼吸安定、明らかな苦痛なし、体位調整で声・呼吸が改善 | 施設 SOP に沿ってスクリーニングや軽負荷介入を実施 | 条件、所見、介入前後の変化 |
| 止める | 呼吸苦、 SpO2 低下、顔色不良、強い咳込み、回復しない湿声 | 試行を中止し、体位調整・安静・吸引体制確認を優先 | 中止理由、回復までの時間、再開条件 |
| 相談する | むせが少ないのに湿声・痰・微熱・食事量低下が続く | ST ・看護・医師へ共有し、精査や食事条件の見直しを検討 | 時系列、食後変化、呼吸変化、体位条件 |
赤旗は「評価を続ける理由」ではなく「止める理由」として扱います
赤旗がある場面では、評価を最後までやり切るよりも、途中で止めて共有する判断が重要です。 PT が拾いやすい赤旗は、呼吸苦、 SpO2 低下、湿声の増悪、痰の急増、覚醒低下、食事量の急減です。
赤旗を見つけたら、「誤嚥性肺炎疑い」と断定するより、どの条件で何が悪化したかを共有します。これにより、看護・医師・ ST が次の判断をしやすくなります。
| 赤旗 | 見方 | その場の対応 | 共有文例 |
|---|---|---|---|
| 呼吸苦・低酸素 | 呼吸数増加、努力呼吸、 SpO2 低下、会話困難 | 負荷中止、楽な体位、バイタル再評価 | 「端座位で RR 増加と SpO2 低下があり、負荷を中止しました」 |
| 湿声・痰の増悪 | 食後・臥位後・口腔ケア前後で湿声や痰が増える | 口腔内確認、体位調整、必要時に吸引体制確認 | 「食後から湿声が増え、排痰後も軽度残存しています」 |
| 覚醒低下 | 傾眠、反応低下、指示理解低下、いつもより動けない | 飲水・食事・高負荷介入を急がず、状態確認を優先 | 「昨日より覚醒が低く、嚥下関連の試行は見合わせました」 |
| 食事量の急減 | 摂取量低下、食事に時間がかかる、疲労が強い | 食事条件・姿勢・休息量を確認し、ST ・看護へ共有 | 「食事量が半量以下で、後半に湿声と疲労が増えました」 |
ステップ 3:初期対応は「体位・口腔・呼吸・活動」を同じ順番で整えます
初期対応は、特別な介入を足すよりも、毎回同じ順番で整えることが大切です。まず楽に呼吸できる体位を作り、口腔内の状態を確認し、呼吸と咳嗽を見て、活動量を小さく調整します。
介入後は、同じ体位で声・呼吸数・ SpO2・咳・痰を再評価します。「やったかどうか」ではなく、「介入後に何が変わったか」を残すと、チームで次の判断がしやすくなります。
| 対応 | 見ること | 実施のポイント | 再評価 |
|---|---|---|---|
| 体位 | 頸部伸展、骨盤後傾、上体挙上、食後臥位 | 呼吸が楽で、湿声・咳が増えにくい姿勢を探す | 声、呼吸数、 SpO2、咳 |
| 口腔 | 乾燥、舌苔、食渣、義歯、唾液粘稠 | 口腔ケア前後で声や咳の変化を見る | 湿声、痰、口腔内残留 |
| 呼吸 | 努力呼吸、浅速呼吸、排痰困難、会話時息切れ | 無理な運動負荷より、まず呼吸の余裕を作る | RR、 SpO2、 Borg、咳嗽力 |
| 活動 | 離床量、疲労、日内変動、食事前後の状態 | 「少量・短時間・再現可能」な単位で増減する | 介入後の疲労、湿声、呼吸変化 |
申し送りは「所見 → 判断 → 対応 → 再評価予定」で残します
誤嚥性肺炎が疑われる場面では、「誤嚥っぽいです」だけでは次の職種が動きにくくなります。申し送りは、所見、判断、対応、再評価予定の 4 つに分けると、短くても伝わります。
記録は長文にする必要はありません。条件と変化が分かる 1 行が残っていれば、医師・看護・ ST との共有、翌日の再評価、予防バンドルへの移行がしやすくなります。
| 項目 | 入れる内容 | 記録例 |
|---|---|---|
| 所見 | いつ、どの体位で、何が変化したか | 「食後端座位で湿声あり、 RR 20→26、 SpO2 95→92」 |
| 判断 | 進む / 止める / 相談するのどれか | 「飲水試行は見合わせ、 ST ・看護へ共有」 |
| 対応 | 体位、口腔、呼吸、活動量の調整 | 「上体挙上と口腔ケア後、湿声軽減」 |
| 再評価予定 | いつ、何を見るか | 「夕食後に湿声・痰・ SpO2 を再確認」 |
現場の詰まりどころ:よくある失敗と回避策
このテーマで詰まりやすいのは、むせの有無だけで判断すること、発熱がないため様子見が長くなること、介入後の再評価が記録に残らないことです。先に失敗パターンを決めておくと、病棟内での共有が安定します。
先に確認:よくある失敗一覧を見る
次に実装:申し送りの型を見る
続けて読む:予防バンドルで毎日のチェックへつなぐ
| よくある失敗 | なぜ起きる? | 回避策 | 記録ポイント |
|---|---|---|---|
| 発熱がないので様子見が長い | 高齢者の非典型サインを見落とす | 昨日との差を 1 行で残し、時間軸で追う | RR、 SpO2、湿声、食事量、覚醒 |
| むせなし=誤嚥なしと判断する | 不顕性誤嚥の前提が抜ける | 湿声、呼吸変化、痰、食事量を束ねて判断する | 食後・臥位後・口腔ケア前後の変化 |
| 介入後の再評価がない | 体位調整や口腔ケアが「やりっぱなし」になる | 同じ体位で声・ RR ・ SpO2 を再確認する | ビフォー / アフターを短く残す |
| 口腔・体位・活動が別々に動く | 担当者ごとの対応になり、標準化されない | 体位・口腔・呼吸・活動を同じ順番で回す | 未達項目と次回確認日 |
ここまで整えても毎回同じところで詰まる場合は、手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 「誤嚥性肺炎っぽい」と感じたとき、最初に何を共有しますか?
最初は「昨日との差」を 1 行で共有します。例として、 RR 、 SpO2、湿声、痰、食事量、覚醒、体位です。数値と所見と条件がそろうと、看護・医師・ ST が次の判断をしやすくなります。
Q2. むせがなければ誤嚥性肺炎のリスクは低いですか?
むせがないだけでは安心できません。湿声、痰、呼吸変化、 SpO2 低下、食事量低下が続く場合は、不顕性誤嚥も疑います。むせ単独ではなく、複数所見を束ねて判断します。
Q3. スクリーニングを進めずに止める目安はありますか?
呼吸苦、 SpO2 低下、顔色不良、強い咳込み、覚醒低下、湿声の増悪がある場合は、評価を進めるより安全確保と共有を優先します。施設 SOP と主治医・ ST の判断を優先してください。
Q4. 初期対応後は何を再評価すればよいですか?
最小セットは、同じ体位での声、 RR 、 SpO2、咳、痰です。体位調整や口腔ケアの前後で何が変わったかを残すと、次回の介入量や相談タイミングを決めやすくなります。
Q5. 予防バンドルへ移るタイミングはいつですか?
急性の赤旗が落ち着き、体位・口腔・呼吸・活動を毎日回せる状態になったら、予防バンドルへ移行します。単発対応で終わらせず、日次チェックと 1 行記録で継続するのがポイントです。
次の一手
本記事で初期対応の順番をそろえたら、次は「全体像」と「毎日の予防」に分けて確認すると、チーム運用に落とし込みやすくなります。
- 全体像を確認する:誤嚥性肺炎 PT 実務ハブ
- 毎日回す型を作る:誤嚥性肺炎 予防バンドル
参考文献
- Marik PE, Kaplan D. Aspiration pneumonia and dysphagia in the elderly. Chest. 2003;124(1):328-336. doi: 10.1378/chest.124.1.328. PubMed
- Loeb MB, Becker M, Eady A, Walker-Dilks C. Interventions to prevent aspiration pneumonia in older adults: a systematic review. J Am Geriatr Soc. 2003;51(7):1018-1022. doi: 10.1046/j.1365-2389.2003.51318.x. PubMed
- Sørensen RT, Rasmussen RS, Overgaard K, Lerche A, Johansen AM, Lindhardt T. Dysphagia screening and intensified oral hygiene reduce pneumonia after stroke. J Neurosci Nurs. 2013;45(3):139-146. doi: 10.1097/JNN.0b013e31828a412c. PubMed
- Neill S, Dean N. Aspiration pneumonia and pneumonitis: a spectrum of infectious/noninfectious diseases affecting the lung. Curr Opin Infect Dis. 2019;32(2):152-157. doi: 10.1097/QCO.0000000000000524. PubMed
- van der Maarel-Wierink CD, Vanobbergen JNO, Bronkhorst EM, Schols JMGA, de Baat C. Risk factors for aspiration pneumonia in frail older people: a systematic literature review. J Am Med Dir Assoc. 2011;12(5):344-354. doi: 10.1016/j.jamda.2010.12.099. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



