令和 8 年改定|摂食嚥下機能回復体制加算は ST 専任・加算 3 実績・記録で整理する
最終更新:2026 年 5 月 6 日(令和 8 年度診療報酬改定 医科全体版・関係通知・疑義解釈その 1 確認)
令和 8 年度診療報酬改定では、摂食嚥下機能回復体制加算について、加算 1 / 2 の ST 要件と、加算 3 の実績の考え方が見直されました。この記事では、公開・更新日時点の公式資料に基づき、「何が変わるか」よりも「院内で何を先にそろえるか」に絞って整理します。
このページで答えるのは、ST 専任要件、加算 3 実績、評価・介入・経口化判定の記録の型です。VF / VE の詳細手順、食形態の個別調整、嚥下訓練プログラムの作り込みは扱わず、制度対応と現場運用の最小セットに限定します。
| 区分 | 扱うこと | 扱わないこと |
|---|---|---|
| 制度差分 | ST 要件、加算 3 実績、疑義解釈の要点 | 診療報酬改定全体の詳細解説 |
| 院内運用 | 評価起動、中止・再開、経口化判定、記録の型 | 個別症例ごとの食形態調整や訓練メニュー |
| 配布物 | A4 記録シート PDF と、記録で残す最小項目 | 施設基準の最終判断や届出可否の代行 |
変更点は 2 つ|ST は「専任」へ、加算 3 は「経口のみへ回復」も見る
今回まず押さえる変更点は、加算 1 / 2 の ST 要件と、加算 3 の実績対象です。現場では「人員の表記が変わった」で止めず、誰が評価を起動し、どの記録をもって経口化を確認するかまで決める必要があります。
特に加算 3 は、中心静脈栄養の終了だけでなく、鼻腔栄養・胃瘻から経口摂取のみへ回復した患者も実績に関係します。つまり、評価・介入・最終栄養方法を後から追える形にすることが重要です。
| 論点 | 改定の要点 | 院内で先に決めること | 記録で残す一言 |
|---|---|---|---|
| 加算 1 / 2 の ST 要件 | 摂食嚥下支援チームの ST 要件は、専従から専任へ見直し | ST が担う判断と、他職種が支える観察・実施範囲を分ける | ST 評価依頼理由/方針決定日/共有先 |
| ST の兼務 | 疑義解釈では、業務に支障がない範囲で疾患別リハの専従・専任 ST との兼務が可能と整理 | 嚥下チーム業務と疾患別リハ業務が衝突しない時間設計を作る | 担当 ST /嚥下チーム業務日/カンファ参加日 |
| 加算 3 の実績 | 中心静脈栄養終了に加え、鼻腔栄養・胃瘻から経口摂取のみへ回復した患者も対象に入る | 「経口のみ」と判断する条件と最終確認者を決める | 最終栄養方法/経口のみと判断した根拠 |
最小記録は 4 点|評価・カンファ・FIM / FOIS・最終栄養方法を残す
院内で迷いを減らすには、長い文章よりも同じ項目を毎回残すことが有効です。最低限そろえたいのは、評価根拠、カンファレンス、FIM / FOIS、最終栄養方法の 4 点です。
この 4 点がそろうと、加算 3 の実績確認だけでなく、翌日以降の食形態変更、摂取量低下、むせ増加、再評価依頼の判断もつなぎやすくなります。記録は「実施したこと」だけでなく、「次回どうするか」まで 1 行で残します。
| 残す項目 | 記録例 | 確認したい理由 |
|---|---|---|
| 評価根拠 | 湿性嗄声あり/咳嗽弱い/食後 SpO2 低下あり | 評価起動の理由を後から追えるようにする |
| VF / VE とカンファレンス | VE 実施日:○月○日、カンファレンス:○月○日 | 検査結果と方針見直しの流れをつなぐ |
| FIM / FOIS | 開始時 FIM ○点・FOIS ○、直近 FIM ○点・FOIS ○ | 開始時と直近の変化を同じ尺度で確認する |
| 最終栄養方法と再開条件 | 経口のみで栄養確保可。むせ増時は中止し翌朝再評価 | 経口化の根拠と中止・再開の条件を残す |
5 分フロー|対象確認から経口化判定までを同じ順番で回す
制度対応で止まりやすい施設ほど、最初から細かい様式を作り込むより、5 分で確認できる順番を固定した方が運用に乗りやすくなります。対象確認、評価起動、カンファレンス、介入、経口化判定の順に並べると、担当者が変わっても判断がぶれにくくなります。
ポイントは、ST だけに判断を集めすぎないことです。ST は嚥下評価と方針整理を担い、PT / OT は姿勢・離床・活動耐久性、看護は観察と安全管理、栄養は摂取量と栄養設計、口腔は清潔と口腔機能を支える形にします。
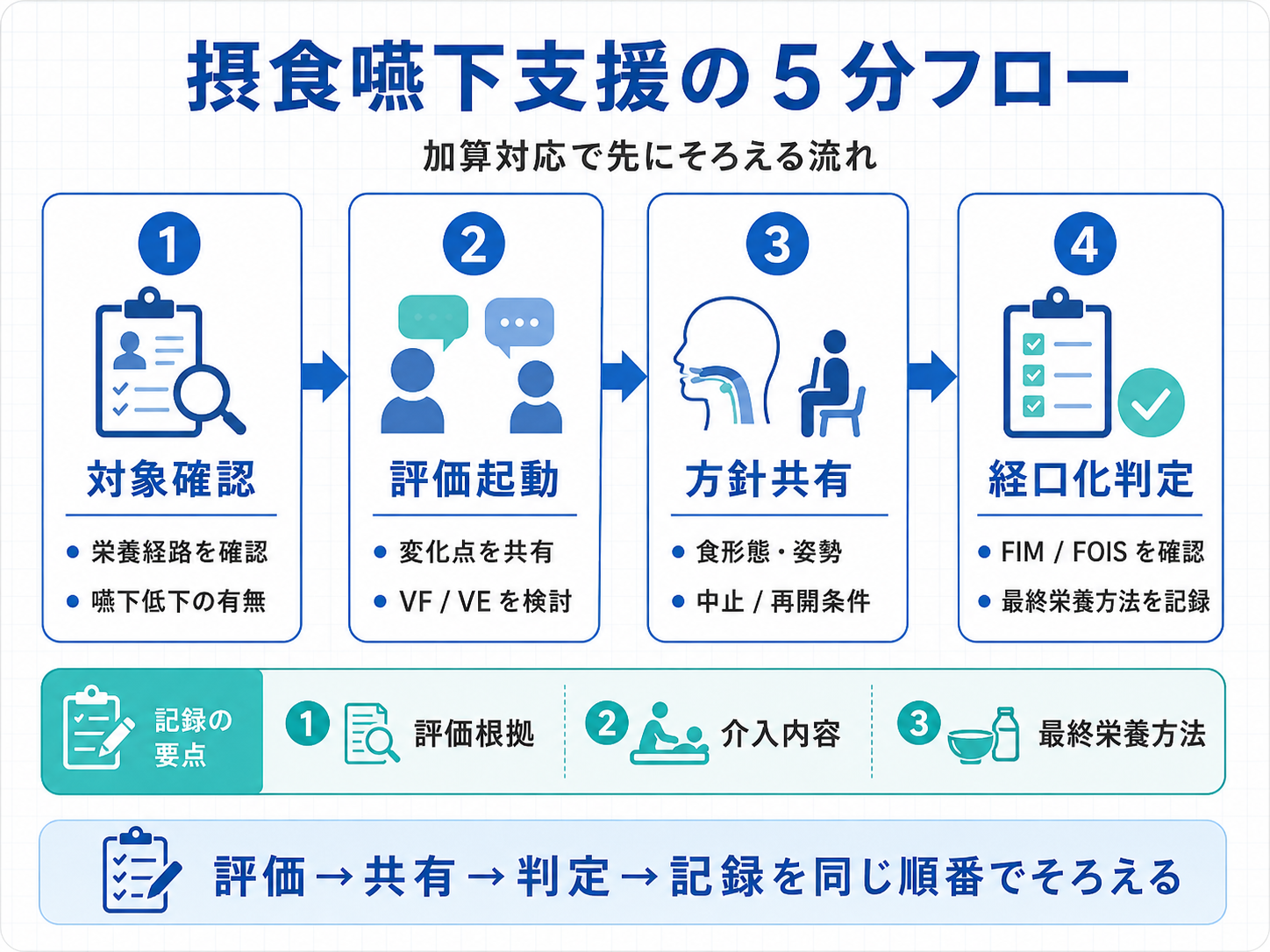
| 順番 | 確認すること | 担当の目安 | 止まりやすい点 |
|---|---|---|---|
| 1. 対象確認 | 鼻腔栄養、胃瘻、中心静脈栄養、嚥下低下の有無 | 医師、看護、ST、栄養 | 対象が広がりすぎ、評価優先度が曖昧になる |
| 2. 評価起動 | 変化点、リスク所見、VF / VE の必要性 | ST、医師、看護 | 誰が依頼するか決まっていない |
| 3. 方針共有 | カンファレンス、食形態、摂取方法、口腔管理 | 多職種 | 見直しの要点が診療録に残らない |
| 4. 介入と中止・再開 | 姿勢、一口量、ペース、疲労、むせ、呼吸状態 | ST、PT、OT、看護、栄養、口腔 | 中止理由だけ残り、再開条件が残らない |
| 5. 経口化判定 | 経口のみの継続可否、摂取量、FIM / FOIS、最終栄養方法 | 医師、ST、看護、栄養 | 「経口化できた」の根拠が追えない |
記録シート PDF|院内共有は A4 1 枚から始める
院内での共有用として、A4 1 枚で使える 5 分フロー記録シートを用意しました。まずは PDF を開き、対象確認、評価起動、中止・再開、経口化判定の流れを確認してください。
運用開始時は、全患者へ一気に広げるより、嚥下評価の依頼が多い病棟、療養病棟、栄養経路の変更が多い患者群など、使う場面を絞って試す方が定着しやすくなります。
摂食嚥下機能回復体制加算|5 分フロー記録シート PDF を開く
PDF プレビューを開く
現場の詰まりどころ|対象を広げすぎず、記録の型を先にそろえる
摂食嚥下支援は、多職種で関わるほど情報が散りやすくなります。まずは対象を絞って運用を回し、次に記録の型を全職種で共有する順番が有効です。運用の芯はリハ・栄養・口腔の一体運用で補強できます。
よくある失敗
失敗 1:対象を広げすぎて運用が薄くなる
嚥下評価が必要そうな患者全員へ同じ密度で入ると、評価も記録も追いつきません。栄養経路変更、むせ増加、食形態変更、退院調整など、節目の患者から先に固定します。
失敗 2:中止理由だけ残り、再開条件が残らない
「本日は中止」だけでは、翌日も同じところで止まります。むせ、疲労、覚醒、呼吸状態などの中止理由に加えて、再開する時間帯・姿勢・一口量・再評価者を残します。
失敗 3:経口化の根拠が残らず、実績確認で迷う
「経口化できた」だけでは不十分です。嚥下機能評価、介入内容、FIM / FOIS、最終栄養方法をつなげて残すと、院内確認で迷いにくくなります。
回避手順(最短)
- 対象の優先順位を決める(栄養経路変更や退院調整の患者を先行)
- 評価起動ルールを固定する(いつ、誰が ST へつなぐか)
- 中止理由、再開条件、最終栄養方法を 1 行テンプレで残す
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
PT キャリアガイドを見るよくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. これは確定情報ですか?
A. 令和 8 年度診療報酬改定の公式資料・関係通知・疑義解釈に基づく整理です。ただし、施設基準や届出の最終確認は、厚生労働省の告示・通知、地方厚生局の案内、自施設の算定体制に照らして確認してください。
Q2. 加算 1 / 2 の ST は、疾患別リハの ST と兼務できますか?
A. 疑義解釈では、摂食嚥下支援チームの業務に支障がない範囲であれば、疾患別リハビリテーションの専従又は専任の言語聴覚士を兼ねることは差し支えないと整理されています。院内では、カンファレンス参加、評価対応、疾患別リハ業務が衝突しないように運用表を作ると安全です。
Q3. 加算 3 の実績では何を確認すればよいですか?
A. 療養病棟入院料 1 又は 2 を算定する病棟の入院患者について、中心静脈栄養を終了した者に加え、鼻腔栄養又は胃瘻から経口摂取のみの栄養方法へ回復した者を確認します。嚥下機能評価、介入、FIM / FOIS、最終栄養方法を追える記録が重要です。
Q4. まず院内で整えるなら何から始めますか?
A. 対象の優先順位、評価起動ルール、中止・再開条件、経口化判定の記録の順に整えるのが現実的です。最初から全病棟へ広げるより、嚥下評価依頼が多い病棟や栄養経路変更が多い患者群から始めると定着しやすくなります。
Q5. PT / OT はどこに関わるとよいですか?
A. PT / OT は、姿勢、離床、活動耐久性、上肢操作、食事場面の環境調整で関与しやすい職種です。嚥下評価そのものを代替するのではなく、ST の評価・方針決定を支える観察と介入を同じ記録様式でつなぐ役割が重要です。
次の一手(院内で迷わないために)
- 全体像を確認:令和 8 年改定|リハ改定の論点まとめ
- すぐ実装:リハ・栄養・口腔の一体運用を整理する
参考資料
- 厚生労働省. 令和 8 年度診療報酬改定について. 2026.
- 厚生労働省保険局医療課. 令和 8 年度診療報酬改定について【医科全体版】. 2026.
- 中央社会保険医療協議会. 個別改定項目について(中医協 総-1). 2026.
- 厚生労働省保険局医療課. 疑義解釈資料の送付について(その 1). 2026.
- 厚生労働省保険局医療課. 特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて. 2026.
- 厚生労働省保険局医療課. 診療報酬の算定方法の一部改正に伴う実施上の留意事項について. 2026.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



