- 離床なし 20 分リハ算定は「対象外→ 20 分→ 2 単位→摘要」で判断します
- 1 分で要点:該当は「ベッド上のみ」かつ「他動的訓練のみ」に限ります
- 対象と除外:定義より先に「対象外」を落とします
- 疑義解釈その 2 : 6 事例のうち該当は ⑥だけです
- 返戻リスクは「 2 単位上限」と「 3 単位例外の摘要」で上がります
- 2 単位制限は患者全体ではなく「減算対象分」で見るのが自然です
- 現場の詰まりどころ:迷ったら「ベッド上のみ」と「他動的訓練のみ」を分けて確認します
- 記録の型:除外チェック → 目的 → 内容 → 量 → 結果で残します
- 記録シートダウンロード
- よくある質問(FAQ)
- 次の一手
- 参考資料(一次情報)
- 著者情報
離床なし 20 分リハ算定は「対象外→ 20 分→ 2 単位→摘要」で判断します
このページは、令和 8 年度診療報酬改定で明文化された「離床を伴わずに行う 20 分以上の個別療法」について、対象・除外・所定点数の 100 分の 90 ・ 1 日 2 単位上限・ 3 単位例外時の摘要を確認する記事です。公開・更新日時点の公式資料に基づき、PT / OT / ST が現場で迷いやすい判定順に整理します。
この記事で決めるのは、ベッド上で行ったリハをすべて離床なし扱いにしてよいのかではなく、「特定の患者」に該当するか、除外に当たるか、摘要が必要な例外かです。施設ごとの電子カルテ設定や詳細な院内オーダー運用は深掘りせず、制度ルールと記録の型に役割を絞ります。
最終更新:2026-05-11(2 単位制限の多職種同日運用を追記)
1 分で要点:該当は「ベッド上のみ」かつ「他動的訓練のみ」に限ります
最初に押さえる結論は、ベッド上でリハを行っただけでは離床なし 20 分リハ算定の対象にならないことです。判定は、ベッド上から移動していないか、ポジショニング又は拘縮予防等を主目的とした他動的訓練のみか、除外条件に当たらないか、 20 分以上の個別療法か、 1 日 2 単位を超えないかの順に確認します。
| 順番 | 確認すること | 現場での判断 |
|---|---|---|
| 1 | 入院中の患者か | 外来患者はこの区分にそのまま当てはめない |
| 2 | ベッド上から移動していないか | 車椅子移乗や訓練室移動があれば「ベッド上のみ」ではない |
| 3 | 他動的訓練のみか | 能動運動、排痰を促す訓練、言語療法、離床を目指す座位訓練が入れば通常の各個別療法で考える |
| 4 | 除外条件に当たらないか | 急性期系の加算等、 15 歳未満の小児、医師が特に認める 3 単位以上の例外を先に確認する |
| 5 | 20 分以上・ 2 単位上限・摘要を満たすか | 時間、単位数、例外時の医学的理由・必要性・訓練内容を記録で追えるようにする |
対象と除外:定義より先に「対象外」を落とします
通知上の「特定の患者」は、個別療法を実施する日に、ベッド上から移動せず、ポジショニング又は拘縮予防等を主目的とした他動的な訓練のみを行う入院中の患者です。ただし、実務では該当像から考えるより、先に対象外を落とす方が安全です。
| 対象外として先に見る条件 | 実務での読み方 | 記録・運用での置き場所 |
|---|---|---|
| 急性期系の入院料・加算等を算定している | 救命救急入院料等の治療室に係る入院料、早期リハビリテーション加算、初期加算、急性期リハビリテーション加算などの有無を先に確認する | オーダー時チェック、または当日算定前チェックに入れる |
| 15 歳未満の小児で、病態によりベッド上からの移動が困難 | 年齢と病態で除外になり得るため、成人と同じ流れで機械的に当てはめない | 年齢欄と病態メモを先に確認する |
| 3 単位以上が医学的に必要で、医師が特に認める | 例外扱いになるため、通常の 2 単位上限と混ぜない | 診療録と診療報酬明細書の摘要欄に、医学的理由・長時間の必要性・訓練内容を残す |
ここで重要なのは、「ベッド上で実施した」だけで判断しないことです。移乗、能動運動、言語療法、離床を目指した座位訓練などが入る場合は、後述する疑義解釈の例に沿って通常の各個別療法として整理できる可能性があります。
疑義解釈その 2 : 6 事例のうち該当は ⑥だけです
疑義解釈その 2 では、離床を伴わないリハビリテーションの境界が 6 事例で示されました。結論は明確で、①〜⑤は特定の患者に該当せず、⑥のみ該当です。該当しない場合は、離床を伴わないリハビリテーションではなく、通常の各個別療法の例により算定する整理になります。
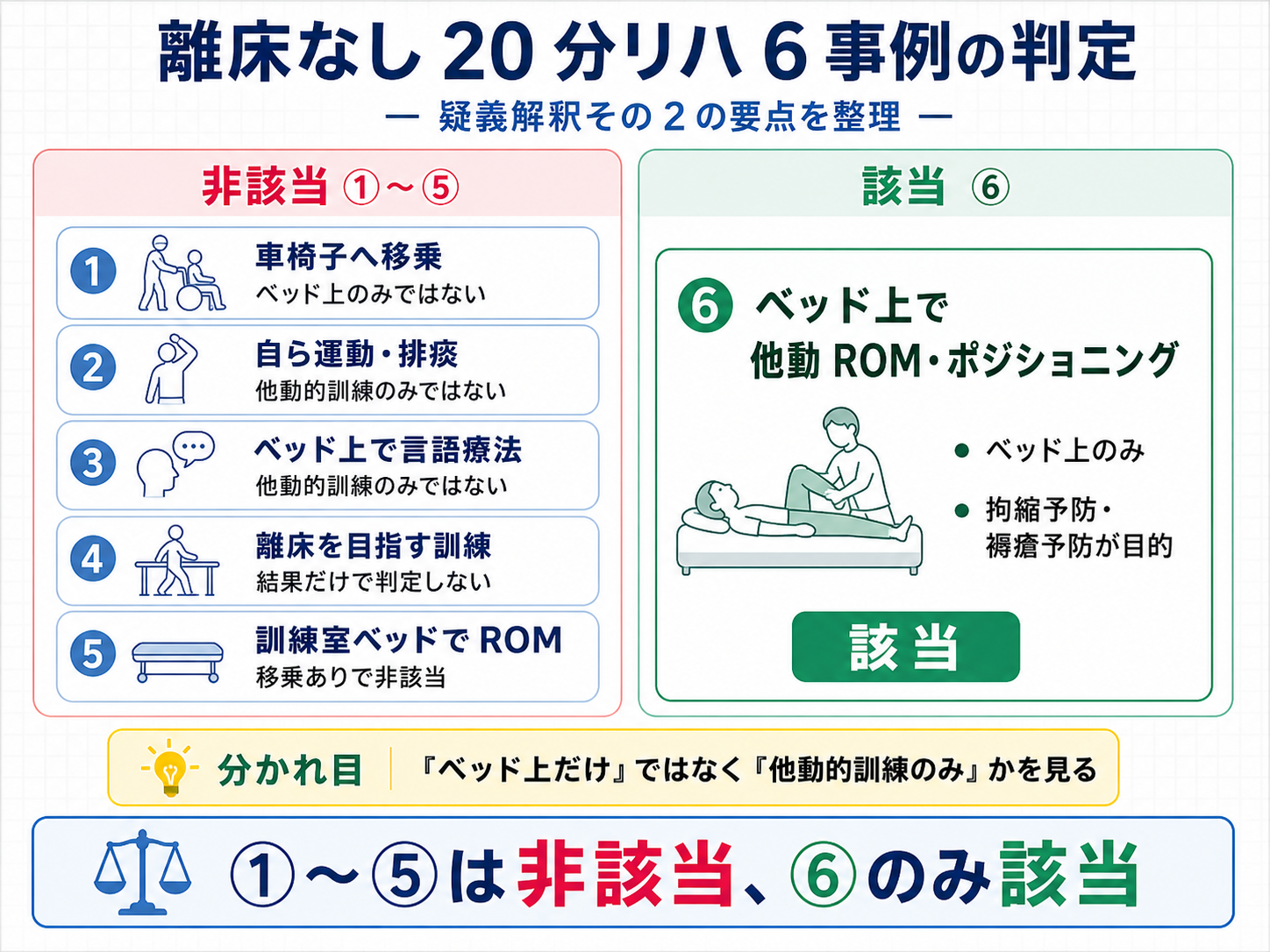
| 事例 | 判定 | 判断の分かれ目 |
|---|---|---|
| ① 最初はベッド上、その後に車椅子移乗して計 6 単位 | 非該当 | 車椅子へ移乗しており「ベッド上のみ」ではない |
| ② ベッド上で自ら膝の曲げ伸ばし等の運動や排痰を促す訓練 | 非該当 | 能動的な運動や排痰を促す訓練が入り、「他動的訓練のみ」ではない |
| ③ ベッド上でギャッジアップし、言語療法を実施 | 非該当 | 高次脳機能障害や構音障害等に係る言語療法は、他動的訓練のみではない |
| ④ 離床を目指して臥位から座位へ進めたが、端坐位に至らず終了 | 非該当 | 離床を目指した訓練であり、結果だけで「離床なし」扱いにしない |
| ⑤ 車椅子移乗後、訓練室ベッド上で他動的 ROM のみ | 非該当 | 車椅子へ移乗しており「ベッド上のみ」ではない |
| ⑥ ベッド上で、拘縮予防や褥瘡予防を目的とした他動的 ROM ・ポジショニングのみ | 該当 | 「ベッド上のみ」かつ「拘縮予防等を目的とした他動的訓練のみ」に当たる |
現場では、一部にベッド上の他動的訓練が入ったかどうかではなく、それ以外の適切な訓練が入っているかで整理します。能動運動、排痰を促す訓練、言語療法、離床を目指す訓練が入る場合は、 ⑥ と混同しないことが大切です。
返戻リスクは「 2 単位上限」と「 3 単位例外の摘要」で上がります
離床なし 20 分リハ算定は、対象判定だけでなく、1 日 2 単位までという上限管理と、 3 単位以上を行う例外時の説明責任まで含めて運用します。返戻・監査で止まりやすいのは、実施内容そのものよりも、上限と摘要の説明が弱いケースです。
| 論点 | 止まりやすい理由 | 先にそろえる対策 |
|---|---|---|
| 20 分以上 | 合計時間、開始・終了、 1 対 1 の個別療法であることが記録から追えない | 時間欄と担当者欄を固定し、実施内容とセットで残す |
| 1 日 2 単位上限 | 入力時には通っても、レセ前に上限逸脱が見つかる | 入力時チェックとレセ前チェックの 2 段で止める |
| 3 単位例外 | 医師が特に認めた根拠、長時間の必要性、訓練内容が摘要で説明しきれない | 医学的理由/長時間の必要性/訓練内容の 3 点を診療録と摘要に残す |
2 単位制限は患者全体ではなく「減算対象分」で見るのが自然です
実務で迷いやすいのが、同じ日に PT / OT / ST が入った場合の 2 単位制限です。現時点では、多職種同日算定における細かな数え方まで明文化されているわけではありません。ただし、疑義解釈では、「特定の患者」に該当する場合に、 100 分の 90 の点数による 2 単位までの算定対象と整理されています。
そのため、制度趣旨からは、通常の ST や離床を伴う PT まで含めて「患者全体で 2 単位まで」と読むより、減算対象となる“離床を伴わないリハビリテーション”の単位を 2 単位まで管理する読み方が自然です。ただし、地域の審査・施設内運用で差が出る可能性があるため、最終的には地方厚生局、審査支払機関、施設の算定方針に沿って確認します。
| 同日の組み合わせ | 実務上の読み方 | 記録・レセ前チェックのポイント |
|---|---|---|
| 午前 ST 2 単位(通常)+午後 PT 2 単位(減算対象) | ST は通常の各個別療法、PT は減算対象分として 2 単位まで管理する読み方が自然 | ST が他動的訓練のみではないこと、PT 側が減算対象であることを分けて記録する |
| 午前 PT 2 単位(離床あり)+午後 OT 1 単位(減算対象) | PT は通常算定、OT 1 単位のみを減算対象として扱う整理が考えやすい | 午前 PT の離床内容と、午後 OT の他動的訓練のみの内容を混同しない |
| PT 1 単位(減算対象)+ OT 1 単位(減算対象) | 減算対象分が合計 2 単位となるため、上限内として整理しやすい | 職種別ではなく、減算対象分の合計単位をレセ前に確認する |
| PT 2 単位(減算対象)+ OT 1 単位(減算対象) | 減算対象分が合計 3 単位となるため、医師が特に認める例外かを確認する | 3 単位例外なら、医学的理由・長時間の必要性・訓練内容を診療録と摘要欄に残す |
| ギャッジアップ下 ST、排痰を促す訓練、能動運動を含む訓練 | 疑義解釈上、特定の患者に該当しない例として整理されやすい | 「ベッド上のみ」でも、他動的訓練のみではないことを記録で示す |
ここで避けたいのは、「同じ日に 2 単位を超えたから全部不可」と機械的に判断することです。反対に、「職種が違えば何単位でも別枠」と考えるのも危険です。実務上は、まず通常算定分と減算対象分を分け、減算対象分の合計が 2 単位を超えるか、 3 単位例外の根拠があるかを確認する流れが安全です。
| 記録欄 | 残す内容 | 短い記載例 |
|---|---|---|
| 通常算定分 | 離床、能動運動、言語療法、排痰を促す訓練など、特定の患者に該当しない理由 | ギャッジアップ下で構音訓練を実施/車椅子移乗後に訓練室で介入 |
| 減算対象分 | ベッド上のみ、かつ拘縮予防等を主目的とした他動的訓練のみであること | 病室ベッド上で他動 ROM とポジショニングのみ実施 |
| 合計単位 | 同日内の減算対象分が何単位か | 本日減算対象分:PT 1 単位+ OT 1 単位=計 2 単位 |
| 例外理由 | 3 単位以上が必要な場合の医学的理由、必要性、訓練内容 | 移動困難の医学的理由、長時間介入の必要性、実施内容を摘要へ反映 |
現場の詰まりどころ:迷ったら「ベッド上のみ」と「他動的訓練のみ」を分けて確認します
先に飛ぶ:疑義解釈の 6 事例を見る / 2 単位制限を見る / 記録の型を見る / 判断に迷うときは 判定フロー を使う
現場で一番起きやすい失敗は、場所の情報だけで判断してしまうことです。「病室で実施した」「ベッド上で一部 ROM を行った」だけでは足りません。ベッド上のみだったか、他動的訓練のみだったか、それ以外の訓練が適切に入っていたかを分けて確認します。
| よくある失敗 | 何が問題か | 最小の直し方 |
|---|---|---|
| 「ベッド上で実施」だけで離床なし扱いにする | ベッド上のみか、他動的訓練のみか、除外条件に当たらないかが確認できない | 疑義解釈の 6 事例に近いものを先に選ぶ |
| 能動運動や言語療法が入っているのに ⑥ と混同する | 「他動的訓練のみ」ではないため、通常の各個別療法で整理できる可能性がある | 実施内容を「他動のみ/それ以外あり」に分けて記録する |
| 多職種同日の単位をまとめて考えてしまう | 通常算定分と減算対象分が混ざり、 2 単位上限の確認が曖昧になる | 職種別ではなく「通常算定分/減算対象分/例外分」に分けて整理する |
| 3 単位例外で摘要が薄い | 医師特認、医学的理由、長時間の必要性、訓練内容が追えない | 摘要欄に「医学的理由・必要性・内容」の 3 点を必ず入れる |
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
記録の型:除外チェック → 目的 → 内容 → 量 → 結果で残します
算定判断を安定させるには、制度文言を覚えるよりも、誰が書いても同じ粒度になる記録の型を先に作る方が効果的です。通常ケースは「除外チェック → 目的 → 内容 → 量 → 結果」、 3 単位例外は「医学的理由 → 必要性 → 訓練内容」を別枠で残します。
| 欄 | 書く内容 | 短い記載例 |
|---|---|---|
| 除外チェック | 急性期系加算等、小児、 3 単位例外の該当有無 | 早期加算なし/ 15 歳未満該当なし/ 3 単位例外なし |
| 目的 | なぜ実施したかを 1 行で書く | 拘縮予防、褥瘡予防、体位変換時の疼痛軽減 |
| 内容 | 何を行ったかを具体的に書く | 他動 ROM、ポジショニング調整、体位保持の確認 |
| 量 | 合計時間、開始・終了、 1 対 1 の個別療法であること | 合計 20 分/ 1 対 1 /病室ベッド上 |
| 結果 | 実施後の変化を最低 1 点書く | 疼痛軽減、可動域、呼吸苦、皮膚圧迫部位、介助量の変化 |
| 摘要( 3 単位例外) | 医学的理由、長時間が必要な理由、訓練内容 | 移動困難の医学的理由、長時間介入の必要性、実施内容を簡潔に記載 |
記録シートダウンロード
対象・除外・時間・上限・摘要を 1 枚で確認できる記録シートです。部署内で判定順をそろえたいとき、例外ケースの書き漏れを減らしたいとき、レセ前チェックの視点を共有したいときに使いやすい構成です。
スマホでプレビューが見づらい場合は、上のボタンから直接 PDF を開いてください。
プレビューを開く
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 離床なし 20 分リハ算定は、ベッド上で行えばすべて対象ですか?
A. いいえ。ベッド上で実施しただけでは足りません。「ベッド上のみ」かつ「ポジショニング又は拘縮予防等を主目的とした他動的訓練のみ」に当たるかを確認します。能動運動、排痰を促す訓練、言語療法、離床を目指す訓練などが入る場合は、通常の各個別療法で整理できる可能性があります。
Q2. 疑義解釈その 2 の 6 事例では、どれが該当しますか?
A. ①〜⑤は非該当、⑥だけが該当です。車椅子へ移乗している、能動的な運動が入っている、言語療法が入っている、離床を目指した訓練である場合は「特定の患者」に該当しないと整理されます。
Q3. 1 単位の一部にベッド上の他動的訓練が含まれる場合はどう考えますか?
A. それ以外の訓練が適切に行われる場合は、「特定の患者」には該当しないと整理されています。一部に他動的 ROM やポジショニングが含まれるだけで、機械的に離床なし区分へ入れるわけではありません。
Q4. ST が通常 2 単位入った後に、PT が減算対象 2 単位を行う場合は算定できますか?
A. 現時点では多職種同日算定の細かな数え方まで明文化されていませんが、制度趣旨からは、通常 ST まで含めて患者全体で 2 単位までと読むより、減算対象となる離床を伴わないリハビリテーションを 2 単位まで管理する読み方が自然です。ただし、地域の審査・施設方針に差が出る可能性があるため、施設内で確認できる運用にしておくことが重要です。
Q5. PT が午前に離床ありで 2 単位、午後に OT が他動的訓練のみ 1 単位を行う場合はどう考えますか?
A. 午前の PT が離床ありで通常算定、午後の OT が「ベッド上のみ」かつ「他動的訓練のみ」であれば、OT 1 単位のみを減算対象として扱う整理が考えやすいです。記録では、通常算定分と減算対象分を分けて残します。
Q6. 1 日 2 単位を超える場合は、すべて不可ですか?
A. 原則は 2 単位までです。ただし、患者の疾患・状態によりベッド上からの移動が困難で、 3 単位以上が医学的に必要と医師が特に認める場合は例外として扱います。この場合は、診療録と摘要欄の記載が重要です。
Q7. 3 単位例外の摘要には何を書けばよいですか?
A. 少なくとも、ベッド上からの移動が困難な医学的理由、長時間のリハビリテーションが必要な理由、実施した訓練内容の 3 点を残します。診療録だけでなく、診療報酬明細書の摘要欄にも説明できる形で残すことが重要です。
Q8. 外来患者も対象になりますか?
A. いいえ。この論点で示される「特定の患者」は、入院中の患者を前提にしています。外来リハをこの区分にそのまま当てはめる読み方はしません。
次の一手
参考資料(一次情報)
- 厚生労働省.令和 8 年度 診療報酬改定について.2026.
- 厚生労働省.令和 8 年度診療報酬改定 13. 重点的な対応が求められる分野.2026.
- 厚生労働省.別添 1 医科診療報酬点数表に関する事項(保医発 0305 第 6 号).2026.
- 厚生労働省.診療報酬の算定方法の一部改正に伴う実施上の留意事項について(保医発 0305 第 6 号).2026.
- 厚生労働省.疑義解釈資料の送付について(その 2 ).2026.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



