BPS は「挿管中の疼痛の見落とし」を減らす行動評価スケールです
挿管中や意識障害で自己申告が難しいとき、疼痛は「不穏」「呼吸苦」「拒否動作」に見えて見落とされがちです。結論として、BPS を“同じタイミング”で繰り返し測り、変化で判断すると、介入の前後がつながり、鎮痛・鎮静・離床の判断がブレにくくなります。
本記事では BPS を「点数の説明」で終わらせず、いつ測るか/何を記録するか/よくある誤判定をどう避けるかまで、PT/OT/ST の現場運用に落とし込みます。
BPS を使う場面と「使わない方がよい場面」
BPS は主に人工呼吸管理下で自己申告が難しい成人の疼痛評価に使われます。反対に、会話が可能であれば NRS など自己申告の尺度が基本で、BPS は「補助」に回す方が安全です。
ポイントは、BPS を“痛みの絶対値”として扱わず、同一条件での変化として追うことです(安静→刺激→介入後など)。疼痛が疑われるのに数値が動かない場合は、鎮静深度・呼吸状態・せん妄などの影響も合わせて再評価します。
| 状況 | BPS は有用? | 理由 | 代替・補助 |
|---|---|---|---|
| 挿管中で自己申告が困難 | OK | 行動から疼痛を推定できる | CPOT など行動尺度 |
| 会話可能(自己申告できる) | △ | 自己申告(NRS 等)が原則 | NRS/VAS(可能なら) |
| 深鎮静・神経筋遮断などで反応が乏しい | 注意 | 行動が出ず過小評価になりやすい | 鎮静深度や生理指標も併用 |
| 強い呼吸苦・同調不良が目立つ | 注意 | 疼痛と呼吸苦が混ざりやすい | 呼吸評価(SpO2/呼吸数/努力呼吸) |
測定は「タイミング固定」:安静→刺激→介入後の 3 点セット
現場で一番効くのは、BPS の点数を増やすことではなく、測るタイミングを揃えることです。おすすめは次の 3 点セットです。
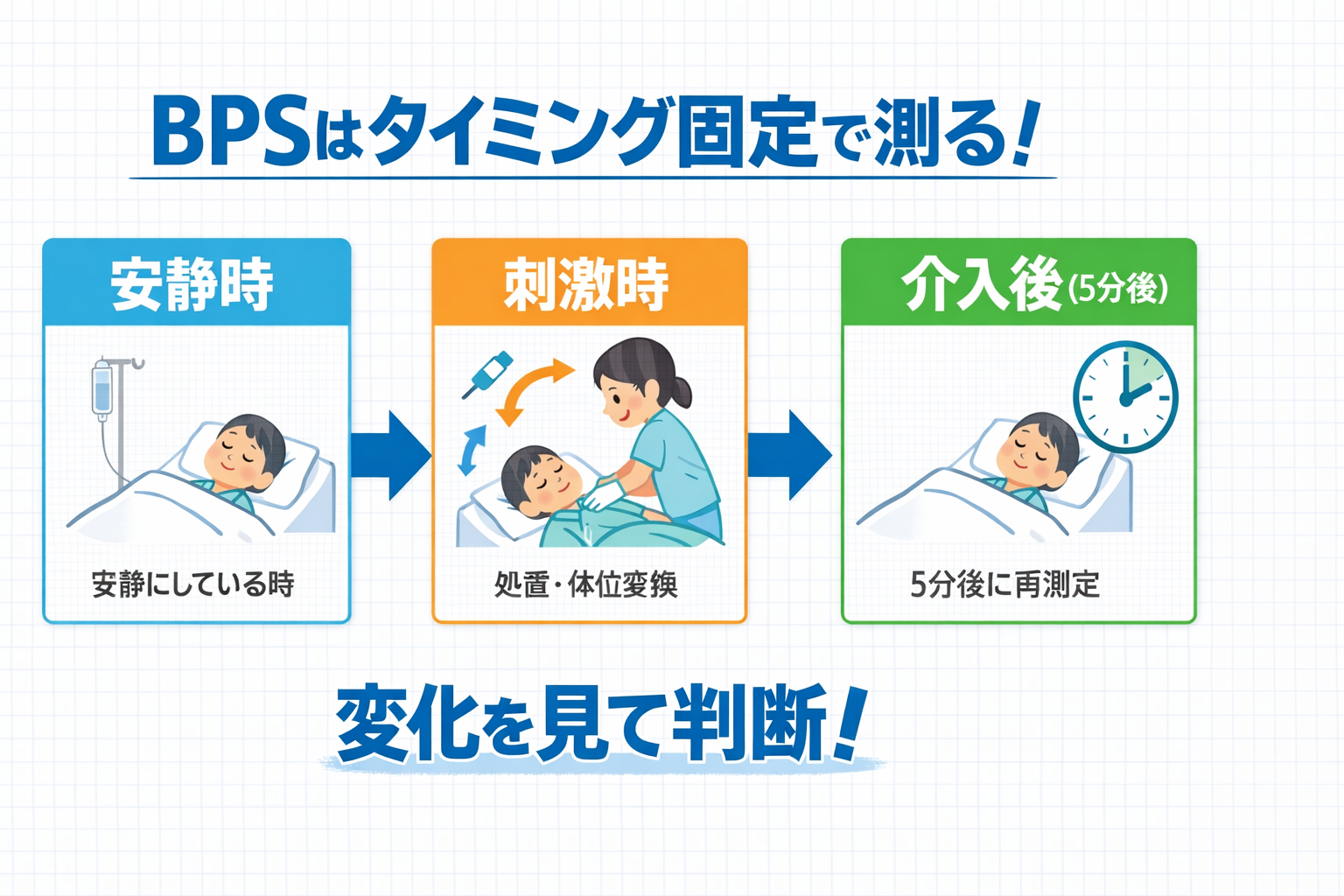
- 安静時:介入前の基準値
- 刺激(処置・体位変換など)中:疼痛が顕在化しやすい
- 介入後(例:5 分後):鎮痛・環境調整の反応を見る
同じ患者でも、観察者・時間・刺激の種類が変わると点数は揺れます。まずは「いつ」「何をした後か」を固定し、点数の意味が通る形に整えます。
| 時点 | BPS(合計) | 刺激・介入 | 鎮静/呼吸の状況(要点) | 次アクション |
|---|---|---|---|---|
| 安静 | __ | 介入前 | RASS __ /同調 __ /SpO2 __ | 観察継続 |
| 刺激中 | __ | 体位変換/吸引/ROM など | 努力呼吸 __ /表情 __ | 鎮痛検討/刺激調整 |
| 5 分後 | __ | 鎮痛/環境調整/休息 | 落ち着き __ /同調 __ | 離床継続 or 中止 |
BPS の読み方は「絶対値」より「変化」を優先します
BPS は行動から疼痛を推定するため、鎮静深度・せん妄・呼吸苦・不安の影響を受けます。したがって、単回の点数に強く依存せず、刺激で上がる/介入で下がるという反応を見て判断するのが安全です。
特にリハでは、「痛みの疑い」=「すぐ中止」ではなく、刺激を小さくする・順序を変える・休息を入れるなど調整しながら再評価するのが実務的です。
リハ場面の中止・中断判断は「BPS+生理指標」で決めます
BPS 単独で中止を決めると過剰中止になりやすいので、呼吸・循環の変化とセットで判断します。目安として、次のどれかが揃うと「一旦止めて整える」が妥当です。
| 観察ポイント | 中断を考えるサイン | まずやる調整 | 記録のコツ |
|---|---|---|---|
| BPS の変化 | 刺激で上昇し、介入後も下がらない | 刺激量を下げる/休息/鎮痛相談 | 「いつ・何で」上がったか |
| 呼吸 | 努力呼吸、同調不良、SpO2 低下が加わる | 体位調整/呼吸介助/負荷を下げる | 同調・努力呼吸の所見を書く |
| 循環 | 頻脈・血圧変動などが増える | 負荷を下げる/休息/医師へ共有 | バイタルの変化量で書く |
記録テンプレ:カルテに残す最小セット(コピペ用)
チームで評価を揃えるには、点数だけでなく条件が必要です。コピペしやすい最小セットは次の形です。
- 時点:安静/刺激中/介入後(例:5 分後)
- BPS:__ → __ → __(変化)
- 刺激・介入:体位変換/吸引/ROM/離床 など
- 併記:RASS、同調、努力呼吸、SpO2、主要バイタル
- 判断:継続/中断/再開条件(例:BPS 低下+呼吸安定)
現場の詰まりどころ(ここだけ押さえる)
- アンカー:誤判定回避(不穏と混ざる)
- アンカー:中止・中断判断(BPS+生理指標)
- 同ジャンルの整理(使い分けの判断を固定):CPOT と BPS の違い
誤判定回避:BPS を「不穏スコア」にしないコツ
疼痛の表出は不穏と混ざります。BPS が高いときに重要なのは「鎮静を強める」より、疼痛・呼吸苦・恐怖のどれが主因かを切り分けることです。特に、同調不良が強い場合は、疼痛だけでなく呼吸要因の調整も並走します。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. BPS は何点から「痛い」と判断しますか?
単一の閾値よりも、「刺激で上がる」「介入で下がる」という反応で見るのが安全です。深鎮静や同調不良があると過小・過大評価が起きるため、BPS 単独で断定せず、呼吸・循環所見と合わせて判断します。
Q2. BPS が高いのに鎮痛しても下がりません
鎮静深度、せん妄、呼吸苦、チューブ違和感などが混ざっている可能性があります。「刺激の種類」と「同調・努力呼吸」を書き分け、まず刺激量を下げて再評価します。改善しない場合は、原因候補を明示して医師・看護師へ共有します。
Q3. リハ中に測るなら、いつが一番よいですか?
おすすめは「介入前の安静」「負荷が一番かかる場面」「介入後(例:5 分後)」の 3 点です。点数よりもタイミング固定が重要で、毎回同じ条件で測れるとチームで話が通ります。
Q4. CPOT と迷います。どちらがよいですか?
どちらも代表的な行動疼痛評価です。結論は「院内で教育しやすく、記録が揃う運用」を選ぶことです。迷うポイント(対象・鎮静・評価場面)を早見したい場合は、CPOT と BPS の比較で整理できます。
次の一手
- 評価を俯瞰して「同じタイミング」で回す:評価ハブ
- ICU 疼痛評価の親フローで分岐を固定:ICU 疼痛評価フロー
参考文献
- Payen JF, Bru O, Bosson JL, et al. Assessing pain in critically ill sedated patients by using a behavioral pain scale. Crit Care Med. 2001;29(12):2258-2263. DOI: 10.1097/00003246-200112000-00004.
- Devlin JW, Skrobik Y, Gélinas C, et al. Clinical Practice Guidelines for the Prevention and Management of Pain, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patients in the ICU. Crit Care Med. 2018;46(9):e825-e873. DOI: 10.1097/CCM.0000000000003299.
- Kotfis K, Strzelbicka M, Zegan-Barańska M, et al. Validation of the behavioral pain scale to assess pain intensity in adult, intubated postcardiac surgery patients. Medicine (Baltimore). 2018;97(38):e12443. DOI: 10.1097/MD.0000000000012443.
- de Queiróz Pinheiro ARP, et al. Behavioral Pain Scale and Critical Care Pain Observation Tool: A systematic review. Rev Bras Ter Intensiva. 2019;31(4):571-581. PMCID: PMC7008990.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下