結論|心電図は「全波形の暗記」より「危険サインを先に拾う順番」を固定すると新人教育が進みます
心電図の新人教育でつまずく理由は、知識量不足より「どこから見ればよいか」が統一されていないことです。 PT ・ OT ・ ST の実務では、診断を断定することよりも、当日介入の可否を判断し、相談につなぐことが重要になります。本記事では、現場で再現しやすい最小フローを示します。
まずは「心拍数・リズム → QRS 幅 → ST-T 変化 → 症状・バイタル → 当日介入判断」の 5 手順を固定してください。所見の正確さより先に、見落としを減らす運用を優先しましょう。
新人向け 5 分フロー|毎回この順で確認する
心電図は、見る順番が毎回変わると見落としが増えます。そこで、最初に「判断の型」を共通化し、先輩と新人が同じ言葉で振り返れる状態を作ることが重要です。所見の精密さより先に、危険サインを拾って当日判断へつなげる運用を優先しましょう。
以下の 5 手順を固定し、迷ったら安全側で判断して相談する運用にしてください。単独で抱え込まないことが、結果的に最も安定します。
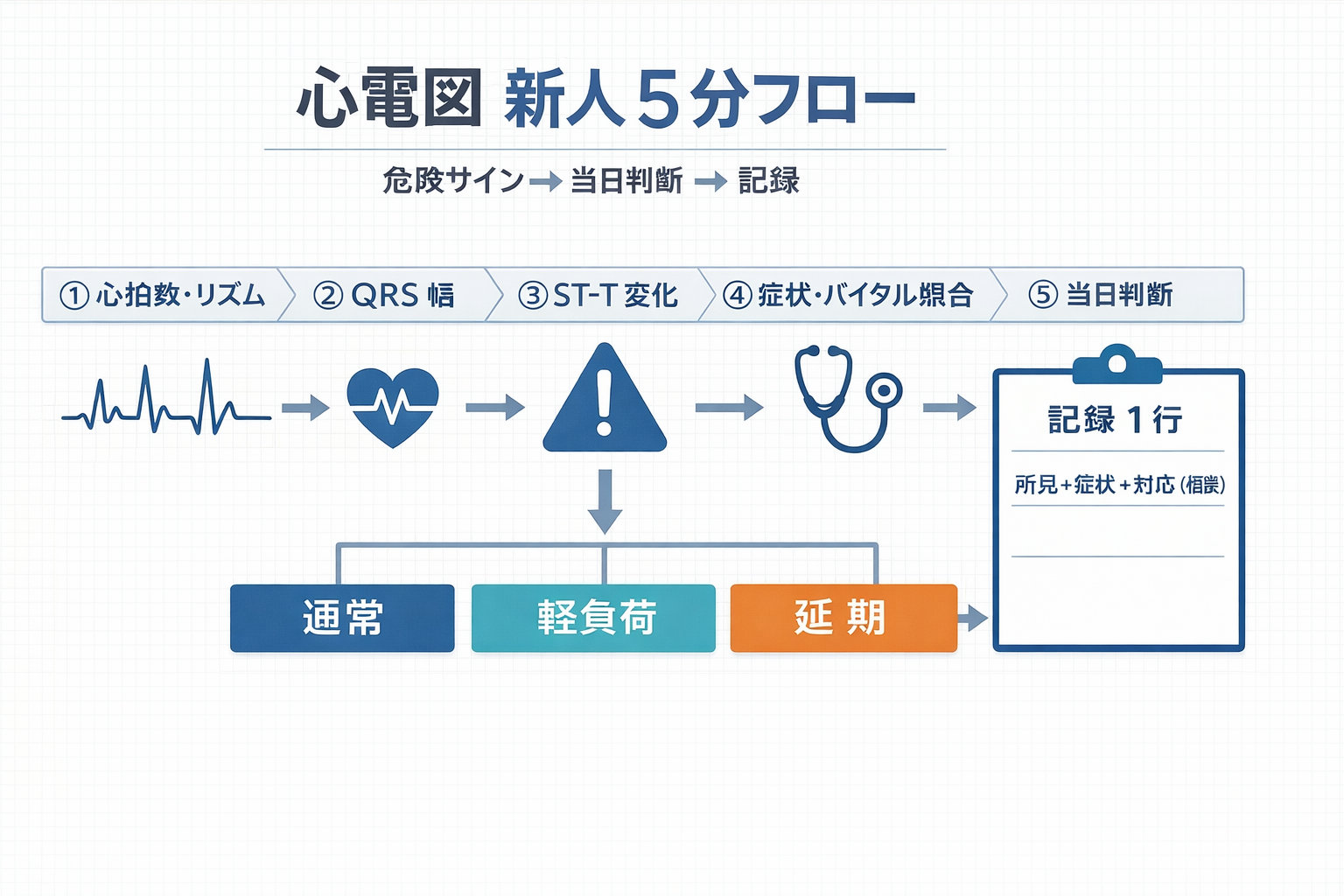
- 心拍数とリズムを確認する(規則性、極端な頻脈・徐脈)
- QRS 幅を確認する(狭い / 広い、急な変化)
- ST-T 変化の有無を確認する(明らかな上昇 / 低下など)
- 症状・バイタルと照合する(胸痛、呼吸苦、冷汗、血圧低下、意識変化)
- 当日介入を「通常 / 軽負荷 / 延期」で決めて記録する
PT 実務の早見表|まず押さえる心電図ポイント
新人教育では、正常波形の細部よりも「危険サインを拾えるか」が先です。下表は、実務で頻出する確認項目を「まず見る点」と「介入への反映」で整理した最小セットです。施設ルールや医師の指示がある場合は、そちらを優先してください。
心電図所見だけで結論を出さず、必ず症状・バイタル・経時変化とセットで判断します。特に「いつもと違う」変化は、相談の起点になります。
| 確認項目 | まず見る点 | PT が意識するリスク | 当日介入への反映 |
|---|---|---|---|
| 心拍数 | 極端な頻脈・徐脈の有無 | 循環不安定、耐久性低下 | 強度調整、観察頻度を増やす |
| リズム規則性 | 規則的か不規則か | 不整脈増悪、症状誘発 | 軽負荷、必要時は中断・相談 |
| QRS 幅 | 急な広がりや新規変化 | 伝導異常の可能性 | 単独判断を避け、相談を優先 |
| ST-T 変化 | 明らかな偏位や変化 | 虚血関連リスクの示唆 | 延期も含め、保守的に判断 |
| 症状との整合 | 胸痛・呼吸苦・冷汗・意識変化 | 急変見逃し | 即相談、介入中止を含め判断 |
当日判断テンプレ|通常・軽負荷・延期の 3 区分
心電図を実務に接続するには、所見の記載だけで終わらせないことが大切です。判断区分を固定し、根拠を 1 行で残す運用にすると、申し送りの質が安定します。新人が迷う場面ほど、型が効果を発揮します。
迷う症例は無理に通常実施へ寄せず、軽負荷または延期を選び、相談につなぐ方針を徹底しましょう。
| 区分 | 判断の目安 | 実施の要点 | 記録例(要約) |
|---|---|---|---|
| 通常 | 明らかな危険サインなく、症状とバイタルが安定 | 既定プログラム実施、通常観察 | 所見・症状が安定のため通常実施 |
| 軽負荷 | 注意所見あり、症状またはバイタルに懸念 | 強度・時間を下げ、再測定と観察を増やす | 注意所見のため軽負荷で実施(再測定あり) |
| 延期 | 急変疑い、症状増悪、危険サインが疑われる | 介入を見合わせ、相談と評価を優先 | 保守的に判断し本日延期、医師へ相談 |
現場の詰まりどころ|新人教育で止まりやすい 3 点
教育が止まりやすい原因は、能力差より運用差です。確認順・相談トリガー・記録様式が揃っていないと、同じ波形でも判断が割れます。まずは運用を統一し、その上で各論の精度を上げる順番にすると定着しやすくなります。
関連:波形だけで迷う前に「症状 → 再測定 → 中止・相談」の初動を先に揃えると、報告が速くなります。バイタル変化の初期対応(新人向け)
- 確認順が毎回変わり、見るポイントが抜ける
- 相談トリガーが曖昧でエスカレーションが遅れる
- 所見と介入方針が分離し、記録が実務に使えない
よくある失敗|教育効率を下げる NG パターン
新人教育では「読める / 読めない」の二択で評価しがちですが、実務では「運用できるか」が重要です。以下の NG を避けるだけで、教育速度と再現性の両立がしやすくなります。
| NG パターン | 起きる理由 | 修正のコツ | 記録ポイント |
|---|---|---|---|
| 波形の暗記が目的化 | 介入判断と分離している | 毎回「当日区分」を先に決める | 区分と根拠を 1 行で記載 |
| 心電図だけで判断 | 症状・バイタル照合不足 | 必ず症状・血圧・ SpO2 をセットで確認 | 照合結果(安定 / 不安定)を追記 |
| 相談基準が個人依存 | トリガー未定義 | 部署で相談条件を固定化 | 相談有無と時刻を記録 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 新人は 12 誘導をどこまで読めればよいですか?
A. まずは「心拍数・リズム・ QRS 幅・ ST-T 変化」と症状の照合ができれば、実務上の第一段階として十分です。断定診断より、危険サインの早期発見と相談が重要です。
Q2. 不整脈が疑われるとき、 PT はどう動くべきですか?
A. 単独で継続判断せず、症状とバイタルを確認して負荷を下げるか中止し、速やかに相談します。記録には所見・症状・対応をセットで残してください。
Q3. 心電図所見と症状が一致しない場合は?
A. 一致しない場合ほど慎重に評価し、経時変化を追って相談します。心電図だけで結論を出さず、全身状態を含めた総合判断を徹底してください。
Q4. 指導者側は何を標準化すると教育しやすいですか?
A. 「確認順」「相談トリガー」「記録様式」の 3 点です。特に相談トリガーを明文化すると、報告の質が上がり、見落としリスクを下げやすくなります。
次の一手|今日から回せる最小運用
まずは 1 週間、心電図確認を「 5 分フロー」で統一し、全症例で「通常 / 軽負荷 / 延期」を 1 行記録してください。これだけで新人の報告品質と指導の再現性が上がります。
参考文献
- Kligfield P, Gettes LS, Bailey JJ, et al. Recommendations for the standardization and interpretation of the electrocardiogram: part I: the electrocardiogram and its technology. Circulation. 2007;115(10):1306-1324. doi: 10.1161/CIRCULATIONAHA.106.180200. PubMed: 17322457
- Surawicz B, Childers R, Deal BJ, et al. AHA/ACCF/HRS recommendations for the standardization and interpretation of the electrocardiogram: part III: intraventricular conduction disturbances. Circulation. 2009;119(10):e235-e240. doi: 10.1161/CIRCULATIONAHA.108.191095. PubMed: 19228822
- Thygesen K, Alpert JS, Jaffe AS, et al. Fourth Universal Definition of Myocardial Infarction (2018). Circulation. 2018;138(20):e618-e651. doi: 10.1161/CIR.0000000000000617. PubMed: 30571511
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



