反復唾液嚥下テスト( RSST )の評価方法| 30 秒でみる嚥下スクリーニング
嚥下評価は「スクリーニング → 次アクション → 再評価」の順番を 1 本線で固定すると迷いが減ります
栄養・嚥下ハブへ(全体像)結論: RSST( Repetitive Saliva Swallow Test )は「 30 秒で嚥下の惹起と連続性」をみる超簡便スクリーニングです。
判定の目安: 3 回未満は要注意の目安(高齢/入院/口腔乾燥など背景で解釈します)。
陽性なら次: 無理に続けず、 MWST /フードテスト/ ST 相談(必要なら VE / VF )へ段階的に進めます。
記録の型: 体位・触知部位・口腔乾燥・ 30 秒回数・湿性嗄声/咳・呼吸/ SpO2 ・中止理由をセットで残します。
RSST は 30 秒間に空嚥下できた回数から嚥下反射の惹起性をみる、侵襲性の低いスクリーニングです。水や食物を用いないため急性期でも実施しやすく、 ST だけでなく PT・ OT・看護職もベッドサイドで共有しやすい点が強みです。本記事は「触診で回数がぶれない」「 2〜 3 回で迷わない」「同条件で再評価できる」ための運用を 1 ページに固定します。
現場の詰まりどころ:迷いが出るところを先に潰す
- 触診が不安定で回数がぶれる → 指の位置と 1 回の定義を固定する
- 2〜 3 回で迷う → 「見逃したくないのか/過剰制限を避けたいのか」で運用を分ける
- 関連:改訂水飲みテスト( MWST )の評価方法
RSST の位置づけ:何をみていて、何はわからないのか
RSST は「 30 秒間に何回、意図的に唾液嚥下ができるか」を評価し、嚥下反射の惹起性や嚥下動作の連続性を間接的にみる検査です。喉頭挙上(舌骨の挙上)を触診しながらカウントすることで、誤嚥そのものではなく「嚥下反射の起こりやすさ・リズム」を把握します。
一方で、 RSST だけでは誤嚥の有無・重症度を確定できません。口腔乾燥や認知機能、注意の持続、精神状態(不安・抑うつ)などの影響を受けやすく、パーキンソン病や筋疾患では「飲み込もうとする意思はあっても動作が続かない」ケースもあります。 RSST はあくまで 「リスクを拾いにいく入口」 と捉え、 MWST・フードテスト・ VE / VF の結果と統合して評価することが重要です。
RSST の実施手順(座位が原則)
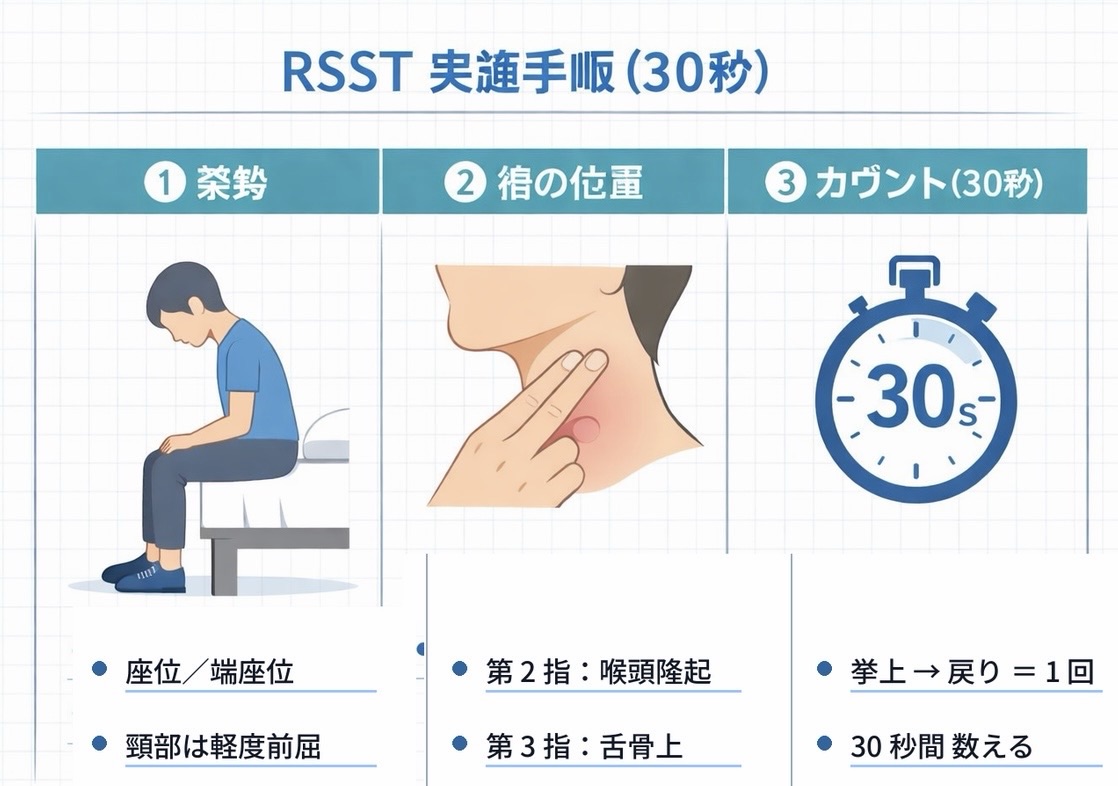
基本は座位で実施し、半座位以下では「体調が不安定な時期の参考値」として扱います。手順は以下の通りです。
- 姿勢:原則は椅子座位またはベッド上端座位。骨盤を立て、頸部はやや前屈の安楽位に整えます。
- 触診の準備:検者は示指(第 2 指)を喉頭隆起、第 3 指を舌骨上に軽く当て、垂直方向の挙上を感じ取れる位置を探します(強く押さえない)。
- 説明:「いまから 30 秒のあいだ、できるだけたくさん唾を飲み込んでください。飲み込むたびにこちらで数えます」と事前にデモとともに説明します。
- 計測:タイマーを 30 秒に設定し、スタートと同時に空嚥下を促します。喉頭隆起が明確に上昇してから元の位置に戻るまでを 1 回としてカウントし、発語はさせません。
- 口腔乾燥への配慮:唾液がほとんどない場合は、実施前に 1 mL 程度の水で口腔を湿らせてから開始します(評価時には湿潤の有無を必ず記録します)。
| NG(ありがち) | 起きること | OK(修正) | 記録ポイント |
|---|---|---|---|
| 触知位置がずれている(皮膚だけを触っている) | 回数の過小/過大、再現性が落ちる | 舌骨〜甲状軟骨の動きが分かる位置に指を置き、軽く触れる(強く押さない) | 触知部位(例:舌骨上/甲状軟骨上) |
| 「上がった」だけを 1 回に数える | 過大評価になりやすい | 基本は「挙上 → 戻り」を 1 回としてカウント(同じ定義で再評価) | 1 回の定義(挙上+戻り) |
| 声かけ(嚥下の促し)が多い | 普段より良く見えてしまう/比較ができない | 開始の合図のみ、途中は観察中心( cue は最小限で統一) | cue の有無/内容 |
| 口腔乾燥・痰が強いまま実施 | 偽陽性(少ない回数)になりやすい | 可能なら口腔ケア/湿潤(うがい不可なら口腔内の湿潤)後に条件をそろえて実施 | 乾燥の有無/湿潤の介入 |
| 30 秒の測り方が毎回違う | 比較不能(改善/悪化が読めない) | タイマーで 30 秒固定(開始と終了を明確に) | 時間( 30 秒固定) |
| 中止基準を決めずに続ける | 安全性が下がる | 反復する咳・湿性嗄声・呼吸苦・ SpO2 低下などで中止し、次検査や相談へ切替 | 中止の有無/理由 |
カットオフ値「 2 回・ 3 回」問題と感度/特異度の考え方
国内では「 30 秒で 3 回以上=良好、 3 回未満=スクリーニング陽性」という基準が広く用いられています。一方、研究によっては「 ≤ 2 回」をカットオフとして誤嚥の 感度を高める 設計もあり、対象集団や目的(誤嚥を見逃さないのか、過剰な制限を避けたいのか)によって最適なしきい値が異なります。
- 0〜 1 回:嚥下反射の惹起性低下や高度な注意障害が疑われる。 MWST などの負荷検査は原則として見送り、 VE / VF や専門医評価の優先も検討。
- 2 回: RSST 陽性域。口腔環境・姿勢・薬剤(抗コリン薬など)の影響を整えたうえで再検し、 MWST・フードテストと組み合わせて判断。
- 3 回:形式的には「良好」だが、湿性嗄声・咳・ SpO2 低下・誤嚥既往がある場合は、追加評価(嚥下造影・内視鏡)を検討。
数値だけを機械的に当てはめるのではなく、「どの程度、誤嚥を見逃したくない状況か」 をチームで共有しつつ、カットオフの運用を決めておくことが重要です。
偽陽性・偽陰性が起こりやすいケースと注意点
RSST はスクリーニング感度を重視した検査であるため、偽陽性・偽陰性が発生します。「なぜこの結果になったのか?」を考えることで、次の一手が明確になります。
- 偽陽性に寄りやすいパターン
・強い口腔乾燥(脱水・薬剤性)があり、唾液嚥下自体が困難なケース
・認知症やせん妄で指示理解が不十分/協力が得にくいケース
・うつ状態や疼痛で意欲が低下しているケース - 偽陰性に寄りやすいパターン
・若年者や基礎体力が保たれているが、咽頭感覚の低下があるケース
・パーキンソン病などで「飲み込む回数は維持できる」が、咽頭残留や喉頭侵入が目立つケース
PT・ OT・ ST・看護がそれぞれの視点から「なぜこの RSST 結果になったのか」をコメントとして残すことで、単なる数字以上の情報共有が可能になります。
RSST の記録と経時変化の追い方
「 0 回」と「実施不能(理解困難・拒否など)」を明確に分ける ことが第一歩です。そのうえで、姿勢・酸素投与・意識レベル・口腔乾燥・疼痛・内服薬などの条件をセットで記録すると、経時比較や他職種への説明が容易になります。
RSST : 30 秒で ○回(体位:___/触知:___/ cue : □なし □あり) 口腔:乾燥 □なし □あり(介入:___) 随伴:咳 □なし □あり/嗄声 □なし □湿性/痰 □なし □あり 呼吸: RR ___/ SpO2 ___ → ___(呼吸苦 □なし □あり) 安全:中止 □なし □あり(理由:___) 次: MWST □実施 □保留/ ST 相談 □あり □なし/ VE ・ VF 検討 □あり □なし
| 日時 | 姿勢/条件 | 回数( / 30 秒) | 解釈 | 備考 |
|---|---|---|---|---|
| 2026-03-03 10:30 | 座位・室内気 | 2 回 | 要注意(しきい値 3 ) | 口腔乾燥あり(湿潤後に実施) |
| 2026-03-10 10:30 | 椅子座位・室内気 | 3 回 | 境界(他所見と総合判断) | 湿性嗄声なし/呼吸変化なし |
記録シート( A4 PDF )
RSST は「条件固定」ができるほど、再評価と申し送りが一気にラクになります。下の A4 1 枚シートは、固定 6 点セット → RSST 記録 → 再評価メモを同じ紙面で揃えるための最小セットです。
プレビュー(タップで開く)
安全管理と中止基準:RSST でも「無理はしない」
RSST は侵襲性の低い検査ですが、安全確認と中止基準はあらかじめチームで共有しておきます。少なくとも以下のいずれかが出現した場合は、回数に関係なく即時中止します。
- SpO2 が 90 % 未満に低下、もしくは急激な低下がみられた
- 明らかな呼吸困難感・喘鳴・チアノーゼが出現した
- 強いめまい・悪心・胸部不快感を訴えた
- 意識レベルが低下し、こちらの呼びかけに反応しなくなった
嚥下リスクが高い患者では、吸引器・パルスオキシメータの準備とスタッフの配置を整えたうえで実施します。
MWST・フードテストとの組み合わせと臨床パス
ベッドサイドでは、 RSST 単独ではなく「他のスクリーニングとの組み合わせ」で運用することが基本です。例えば、食事再開を検討する場面では次のようなパスが考えられます。
- STEP 1 : RSST(嚥下反射の惹起性)
- STEP 2 : MWST(水飲みテスト)で少量水の嚥下安全性を確認
- STEP 3 :フードテストで実際の食物に対する嚥下と咳反応を確認
- STEP 4 :必要に応じて VE / VF で詳細評価
RSST が陽性でも、 MWST・フードテストが良好なケースでは、姿勢や一口量の調整・食事速度の工夫により安全な経口摂取を維持できることがあります。逆に、 RSST が良好でも MWST でむせが強い場合は、咽頭残留や喉頭侵入を想定して VE / VF を早めに検討します。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q. 「 3 回ちょうど」は安全と考えてよいですか?
A. 形式的には「良好」と判定されますが、湿性嗄声・咳・ SpO2 低下・誤嚥既往などのリスク所見がある場合は注意が必要です。特に急性期や肺炎後では、 RSST が 3 回でも MWST・フードテスト・ VE / VF で誤嚥が確認されることがあります。「 3 回だから絶対安全」ではなく、他の情報とあわせて総合判断してください。
Q. 触診が難しい(肥満体型・頸部短縮など)場合はどうすればよいですか?
A. 喉頭隆起を示指でとらえにくい場合は、舌骨上筋群や下顎下面に指を添え、垂直方向の挙上を確認する方法が報告されています。それでも難しい場合は「 RSST の値そのもの」よりも、 MWST など他検査の結果に重心を移し、 RSST は参考値として扱う方が安全です。
Q. 同じ条件で繰り返すと回数が伸びたり落ちたりします。どのように解釈しますか?
A. 回数の変動は、疲労・意欲・注意の揺らぎ・口腔乾燥などの影響を強く受けます。時間帯(食前後・リハ後)、疼痛コントロールの状況、環境(騒音・姿勢)を揃えて評価し、 1 回の値ではなく複数回のトレンドで捉えると解釈しやすくなります。
Q. PT/ OT が RSST をとる意義はありますか? ST に任せるべきですか?
A. RSST 自体は比較的シンプルな検査であり、 PT/ OT・看護が日々の状態把握として活用できます。重要なのは「結果の解釈」と「次の一手」を ST・医師と共有することです。 PT/ OT は座位バランスや体幹機能、呼吸状態の変化と合わせてコメントし、 ST は嚥下機能の精査や訓練方針と統合する、といった役割分担が理想です。
次の一手
RSST の回数だけで結論を急がず、「条件固定 → 追加評価 → 共有」の順で次へ進みます。
- A(全体像):栄養・嚥下ハブ
- B(すぐ実装):不顕性誤嚥スクリーニング( 10 分)
参考文献
- Oguchi K, et al. The Repetitive Saliva Swallowing Test (RSST) as a screening test of functional dysphagia. Jpn J Rehabil Med. 2000;37(6):383–388. J-STAGE
- Persson E, et al. Repetitive Saliva Swallowing Test: Norms, Clinical Relevance and a New Method for Automatic Scoring. Dysphagia. 2019;34:281–289. PubMed
- Yoshimatsu Y, et al. Predictive Roles of Bedside Swallowing Tests. 2020. PubMed
- 池野雅裕ほか. RSST における舌骨上筋群触診併用の有用性. 日摂食嚥下リハ会誌. 2012;16(2). J-STAGE
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



