TBS-adjusted FRAX は「 FRAX の上書き」ではなく、解釈を精緻化する補助情報です
TBS-adjusted FRAX は、FRAX で得た骨折リスクを「骨質(微細構造の代替指標)」の情報で再解釈し、判断の不確実性を減らすための実務的アプローチです。重要なのは、FRAX を否定するためではなく、境界域での意思決定を “具体化” する補助として使うことです。
ISCD の公式見解では、TBS は単独で治療判断を決めるものではなく、介入閾値に近い症例で管理方針を変えやすいと整理されています。現場では「 FRAX で一次層別化 → 必要な症例に追加して解釈を精緻化」の順に固定すると迷いません。骨折リスク評価の全体像に戻れるよう、親記事も併用してください。
位置づけ|どんな時に TBS-adjusted FRAX を使うか
TBS-adjusted FRAX が効くのは、FRAX 単独で判断が割れやすい “境界域” と “臨床所見との不一致” です。たとえば、FRAX は中リスクだが転倒・活動低下・既往などの懸念が強い症例、または逆に数値ほど不安が大きく見えない症例で、「何を追加確認すべきか」を言語化する材料になります。
一方で、全症例へ機械的に適用すると手間が増え、判断材料が散らかります。運用は「適用条件を先に決める(誰が見ても同じ)」→「差が出た時の扱いを固定する(差=追加確認のサイン)」の 2 点を先に揃えるのがコツです。
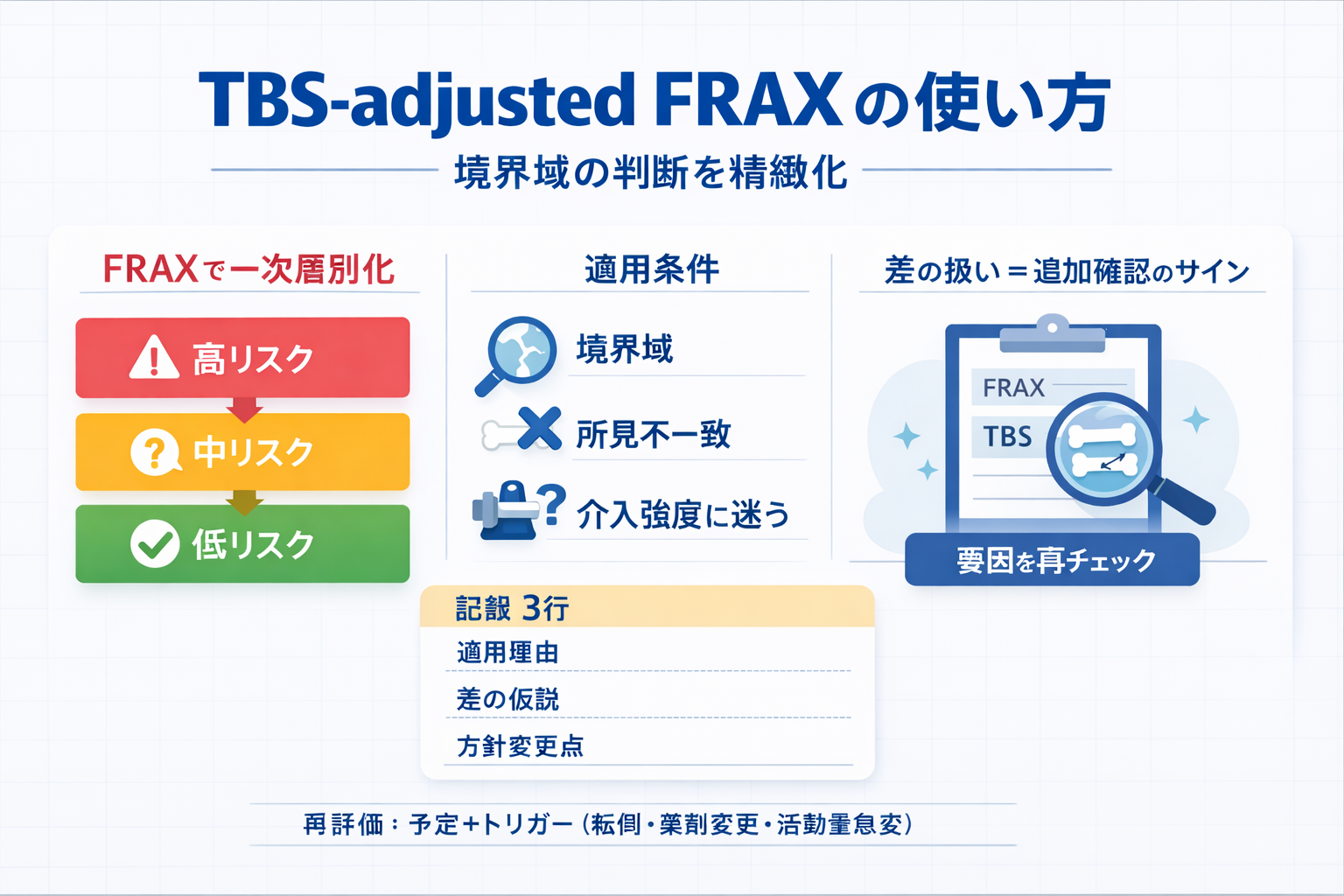
実務フロー|迷わない 5 ステップ
運用は「① FRAX で一次判定 → ② 追加適用の要否判断 → ③ TBS-adjusted で再解釈 → ④ 介入優先度の微調整 → ⑤ 再評価計画」の順に固定すると安定します。先に順番を決めることで、担当者ごとの判断ばらつきを減らせます。
ポイントは “数値が変わったか” だけで終わらず、「臨床判断がどこで、どう変わったか」を記録に残すことです。差は結論ではなく、追加確認と方針調整の起点にします。
Step 1:FRAX で一次層別化する
まず FRAX で高・中・低の運用層を決めます。ここで入力精度が低いと、その後の補助情報も不安定になります。入力に迷う項目(既往、ステロイド、飲酒、二次性骨粗鬆症など)は、施設内で “判断基準(メモ)” を先に揃えるのが安全です。
Step 2:TBS-adjusted 適用の要否を判断する
「境界域」「臨床所見との不一致」「介入強度に迷う」症例を中心に追加適用を検討します。適用理由を 1 行で残すだけで、チーム内の再現性が上がります(例:『中リスクだが転倒歴と活動低下が強く、介入優先度の調整目的で追加』)。
Step 3:FRAX との差を再解釈する
TBS-adjusted の値は、FRAX 単独と並べて “差” を確認します。差が出た場合は、その差を「改善/悪化」と断定せず、「追加確認すべき要因がある」サインとして扱います。たとえば、転倒要因(歩行・バランス・視覚・薬剤)、既往骨折の情報、生活環境、活動量などを再点検し、どこに不確実性が残っているかを言語化します。
Step 4:介入優先度を微調整する
再解釈結果に応じて、負荷設定・安全管理・環境調整・教育の優先順位を微調整します。境界域では「中止基準」と「再評価条件」を明確にし、過不足のない介入に整えます。ここで重要なのは “全部強くする” ではなく、変えるポイントを絞ることです。
Step 5:再評価計画をセットで残す
次回評価日と、変化時トリガー(転倒、薬剤変更、活動量の急変、痛みの増悪など)をセットで決めます。再評価設計まで残すと、運用が途切れにくく、担当交代にも強くなります。
記録の型|「適用理由・差の仮説・方針変更」を 3 行で残す
迷いを減らすには、TBS-adjusted の “数値” よりも「判断の更新」を残すのがコツです。おすすめは次の 3 行テンプレです。
- 適用理由:境界域/不一致/介入強度調整(どれに該当するか)
- 差の解釈(仮説):追加確認すべき要因(転倒・既往・環境・活動量など)
- 方針変更点:優先度・負荷・安全管理・教育の “変更点” と根拠
FRAX 単独との違い|実務で役立つ読み方
TBS-adjusted FRAX は FRAX の代替ではなく補完です。両者の差を「どちらが正しいか」で競わせるのではなく、「判断材料の抜け(不確実性)がどこにあるか」を見直す材料にします。とくに介入閾値に近い症例では、差が “介入の微調整” に効きやすく、方針が具体化しやすくなります。
また、TBS は単独で治療判断を決めないこと、閾値近辺で管理方針が変わりやすいことが公式に整理されています。チーム内ルールとして明文化しておくと、運用のブレが減ります。
よくある失敗と対策( OK / NG 比較 )
| 場面 | NG | OK | 記録ポイント |
|---|---|---|---|
| 適用判断 | 全症例に機械的に適用する | 境界域・不一致症例に重点適用する | 適用理由を 1 行で記録 |
| 結果解釈 | 数値差だけで結論を出す | 差=追加確認のサインとして扱う | 差の要因仮説(転倒・環境など) |
| 介入設計 | 従来計画を更新しない | 優先度・負荷・安全管理を “微調整” する | 変更点と根拠 |
| 運用継続 | 初回解釈で終える | 再評価日とトリガーを設定する | 次回予定と実施条件 |
現場の詰まりどころ|判断が割れやすい場面の “解決の三段”
詰まりやすいのは「 FRAX では中リスクだが、臨床的には不安が強い」症例です。この場面では、TBS-adjusted を “追加” し、差を起点にして追加確認(転倒・環境・活動量)へ落とし込むと、介入方針が具体化しやすくなります。逆に、数値差だけに注目すると判断が過度に揺れます。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
TBS-adjusted FRAX は FRAX の代わりに使うものですか?
代わりではなく補完です。FRAX で一次層別化した後、境界域や臨床所見との不一致症例で解釈を精緻化する目的で使うと実務的です。TBS は単独で治療判断を決めない、という整理が公式に示されています。
結果が FRAX 単独と異なるときは、どちらを採用しますか?
「採用する/しない」で競わせず、差を “追加確認のサイン” として扱います。入力ミスを確認したうえで、転倒要因、機能、生活環境、活動量などを再点検し、介入優先度の微調整に活かします。
どんな症例に追加適用すると一番役に立ちますか?
介入閾値に近い境界域、または臨床所見と FRAX が噛み合わない症例です。適用理由を 1 行で残す運用にすると、チーム内でブレにくくなります。
記録には何を書けば「次に迷わない」ですか?
おすすめは 3 行です。「適用理由」「差の解釈(追加確認の仮説)」「方針変更点(優先度・負荷・安全管理)」を残すと、担当交代でも再現できます。
再評価はどのように設計すればよいですか?
予定再評価に加え、転倒、薬剤変更、活動量の急変、痛みの増悪などをトリガーに設定すると運用しやすいです。詳しい設計は 骨折リスク評価の再評価 を参照してください。
次の一手
- 全体像に戻る:骨折リスク評価の親記事
- まず入力を揃える:FRAX の使い方
参考文献
- McCloskey EV, Odén A, Harvey NC, et al. Adjusting fracture probability by trabecular bone score. Calcif Tissue Int. 2015;96(6):500-509. doi: 10.1007/s00223-015-9980-x
- Goel H, Binkley N, Boggild M, et al. Clinical Use of Trabecular Bone Score: The 2023 ISCD Official Positions. J Clin Densitom. 2024;27(1):101452. doi: 10.1016/j.jocd.2023.101452
- International Society for Clinical Densitometry (ISCD). Official Adult Positions 2023: Trabecular Bone Score (TBS). ISCD
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下