結論|X 線・CT・MRI は「目的→緊急度→負担」で選ぶと迷いません
モダリティ選択で迷う場面は、知識不足より「判断軸が曖昧」なことが原因です。PT・OT・ST の実務では、画像の鮮明さだけでなく、当日介入の可否判断に必要な情報を最短で得られるかが重要になります。
まずは「何を確認したいか(目的)」「急ぎか(緊急度)」「患者負担と再検可否(負担)」の 3 軸で選びましょう。高性能な検査を選ぶのではなく、いまの意思決定に必要な情報を取りにいく運用にすると、チーム内の判断が揃います。
まずこれだけ|モダリティ選択 60 秒フロー
忙しい現場では、判断を短時間でそろえる運用が必要です。以下の順番で考えると、初学者でも過不足の少ない選択ができます。重要なのは「高性能な検査を選ぶ」ことではなく、「今の意思決定に必要な情報を得る」ことです。
迷ったら、まずは X 線で全体像を確認し、詳細が必要なときに CT / MRI へ進む流れを基本にします。急性の悪化兆候がある場合は、上級者・医師への相談を先行し、検査選択を単独判断しない運用にしてください。
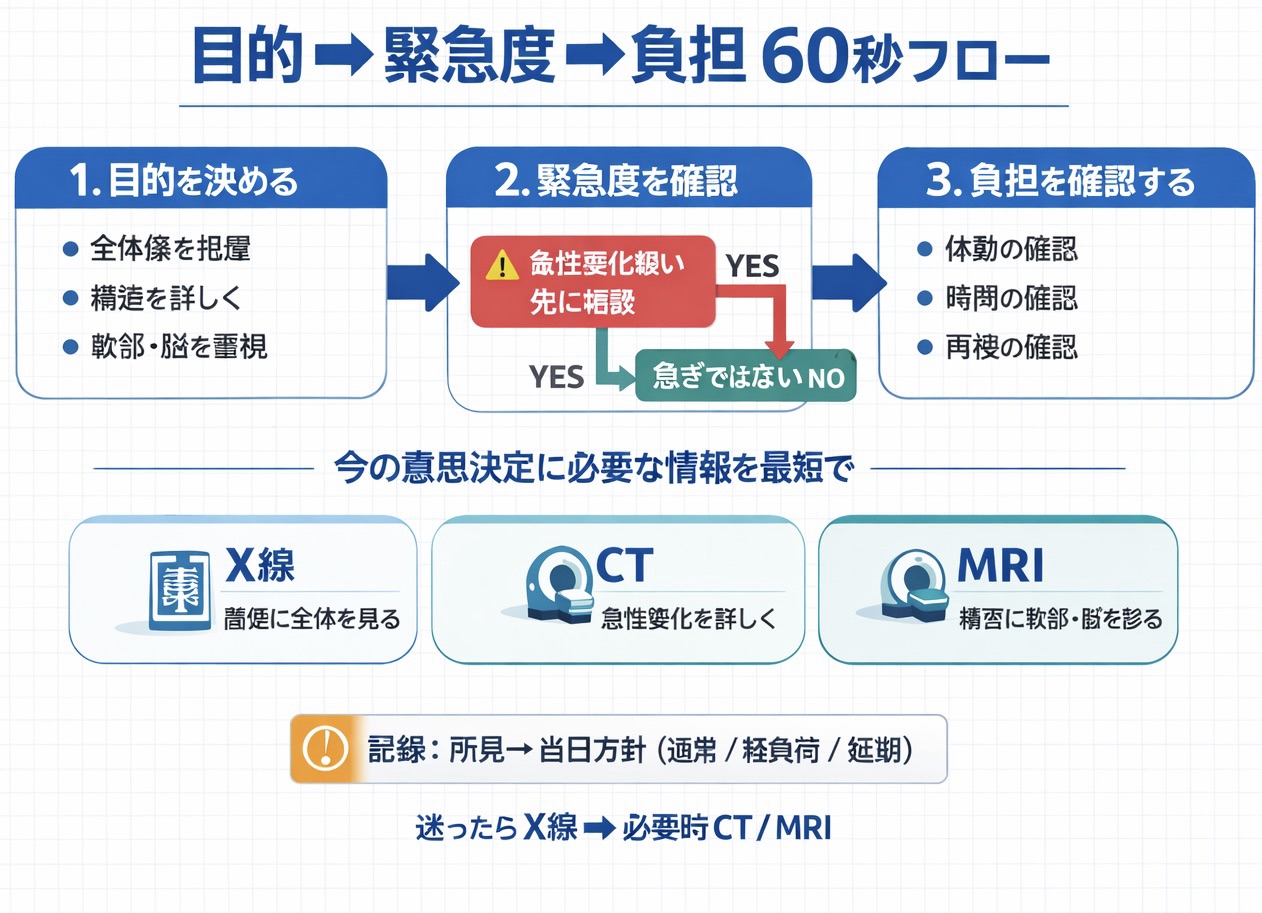
- 目的を決める(全体把握 / 構造詳細 / 軟部・脳実質)
- 緊急度を確認する(今すぐ判断が必要か)
- 患者負担を確認する(体動・時間・再検可能性)
- 当日介入に必要な情報が得られる検査を優先する
- 所見→介入判断(通常 / 軽負荷 / 延期)を記録する
X 線・CT・MRI の比較早見表
新人教育では、得意・不得意を横並びで示すと理解が早くなります。下表は「読めるか」ではなく「介入判断にどう返すか」を中心に作っています。部署内で共通言語として使えるよう、確認点と実務反映をセットで見てください。
まずは表を使って症例カンファの発言をそろえ、次に各論記事で読影精度を上げる二段構えが効果的です。
| 項目 | X 線 | CT | MRI |
|---|---|---|---|
| 主な目的 | 全体像の把握、初期スクリーニング | 構造の詳細評価、病変範囲の把握 | 軟部組織・脳実質の評価 |
| 得意 | 迅速、比較しやすい、日常運用に乗せやすい | 解剖学的詳細、急性変化の評価に有用 | 時系列変化と局在の解釈に有用 |
| 苦手 | 微細病変の精査 | 反復時の負担、検査環境の制約 | 時間・環境制約、即時性が低い場面 |
| 被ばく | あり(比較的少) | あり(相対的に多) | なし(ただし前提確認が必須) |
| 所要時間・耐えやすさ | 短い / 体動があっても成立しやすい | 短い / 体動があっても成立しやすい | 長くなりやすい / 体動・閉所・騒音が負担 |
| 禁忌・注意 | 妊娠などは適応を慎重に | 妊娠・反復撮影などは適応を慎重に | 金属・デバイスなどの前提確認が最優先 |
| PT がまず見る点 | 撮影条件、左右差、急な変化 | 病変部位、広がり、急性増悪サイン | 局在、関連症状、再評価時点 |
| 当日介入への反映 | 離床可否、体位、呼吸負荷量 | 強度上限、観察頻度の設定 | 課題選択、許容範囲、再評価計画 |
| 新人教育での位置づけ | 最初に学ぶ基盤 | 次段階の詳細判断 | 局在理解と長期設計 |
現場の詰まりどころ|選び方が止まる 3 点だけ先に潰す
モダリティ選択で止まりやすいのは、「どれが高性能か」ではなく「いま決めたいこと」が言語化できない場面です。新人ほど、検査名の知識が増えるほど判断が遅くなります。
まずは詰まりポイントを 3 つに絞り、チームで共通化してください。
- 回避手順( 60 秒フロー )を固定し、毎回同じ順番で判断する
- 緊急度の確認が後回しになりやすいので、悪化兆候は先に拾って相談を前倒しする
- 同ジャンルの確認先を 1 本だけ用意する(例:胸部 X 線 読影)
場面別の選び方|迷ったときの実務ルール
実際の選択は、疾患名より「今決めたいこと」で決めるほうが安定します。下のルールは、申し送りや新人指導でそのまま使える最小セットです。例外があることを前提に、まずは標準形を共通化しましょう。
ポイントは「検査結果の解釈」ではなく、「当日介入の意思決定に必要な情報」を取りにいくことです。
| 場面(例) | まず決めること | 起点になりやすい検査 | PT の返し(通常/軽負荷/延期) |
|---|---|---|---|
| 全体像の確認が先(初回評価・経過観察) | 大きな変化の有無 | X 線 | 急な変化がなければ通常、注意所見なら軽負荷 |
| 構造の詳細が必要(外傷・骨構造・急性変化の確認) | 部位・範囲・急性増悪サイン | CT | 所見と症状・バイタルを統合して上限と観察頻度を設定 |
| 軟部・脳実質を重視(局在と時系列の解釈が必要) | 局在・関連症状・再評価タイミング | MRI | 課題選択と許容範囲を狭め、再評価計画をセットで立てる |
| 急性悪化が疑われる(神経所見悪化・呼吸循環不安定など) | 今すぐ相談が必要か | 検査選択より相談を先行 | 単独判断しない(延期・報告優先のトリガーを固定) |
よくある失敗|選び方がぶれる 3 パターン
新人教育で多い失敗は「検査の名称」で選んでしまうことです。これを防ぐには、目的・緊急度・負担の 3 軸に必ず立ち戻る運用が有効です。所見の正確さだけでなく、判断過程の再現性を評価してください。
以下の NG を避けるだけでも、カンファレンスでの判断のばらつきは減らせます。所見は「当日方針」まで 1 セットで書くのがコツです。
| NG パターン | 起きる理由 | 修正のコツ | 記録ポイント |
|---|---|---|---|
| とりあえず高精度検査を選ぶ | 目的の言語化不足 | 「今何を決めたいか」を先に 1 文で書く | 目的を先頭に記載 |
| 緊急度評価が後回し | 画像優先で臨床所見が抜ける | 悪化兆候の有無を最初に確認(相談を先行) | 相談要否を明記 |
| 所見だけ書いて介入判断がない | 記録様式が分断 | 所見→当日方針を 1 セットで記録 | 通常/軽負荷/延期を固定 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 新人は X 線・CT・MRI のどれから学ぶべきですか?
A. まずは X 線から始めるのが実務上の再現性が高いです。全体像を短時間で把握しやすく、毎日の申し送りに乗せやすいためです。その後、必要場面で CT・MRI を追加すると理解が定着します。
Q2. CT と MRI の使い分けで迷います。
A. 構造の詳細把握を急ぐ場面は CT、軟部組織や脳実質の評価を重視する場面は MRI を基本に考えます。迷うときは「当日介入判断に必要な情報」がどちらで得られるかで選ぶと整理しやすいです。
Q3. MRI は被ばくがないので、基本は MRI を選べばよいですか?
A. そうとは限りません。MRI は時間・環境制約(体動、閉所、騒音)や前提確認(デバイス・金属など)が必要になります。いま必要な意思決定に対して、成立しやすい検査で情報を取るほうが実務は安定します。
Q4. 画像所見を介入判断に落とし込むコツはありますか?
A. 所見の記載を「通常実施・軽負荷・延期」の 3 区分に翻訳して書くことです。評価と介入計画を分けず、1 行でセット記録すると運用が安定します。
次の一手|今日から運用を前進させる
まずは本記事の比較表とフロー図を使って、カンファレンスで「目的→緊急度→負担」の順で発言をそろえてください。次に、総論へ戻って院内の確認順・相談トリガー・記録様式を固定すると、判断の再現性が上がります。
同ジャンルを続けて読む:画像読影ハブ(全体像) / 新人向け画像読影ガイド(すぐ実装)
参考文献
- Brenner DJ, Hall EJ. Computed tomography—an increasing source of radiation exposure. N Engl J Med. 2007;357(22):2277-2284. doi:10.1056/NEJMra072149. PubMed / DOI
- Smith-Bindman R, Lipson J, Marcus R, et al. Radiation dose associated with common computed tomography examinations and the associated lifetime attributable risk of cancer. Arch Intern Med. 2009;169(22):2078-2086. doi:10.1001/archinternmed.2009.427. PubMed / DOI
- Kanal E, Barkovich AJ, Bell C, et al. ACR guidance document on MR safe practices: 2013. J Magn Reson Imaging. 2013;37(3):501-530. doi:10.1002/jmri.24011. PubMed / DOI
- Chalela JA, Kidwell CS, Nentwich LM, et al. Magnetic resonance imaging and computed tomography in emergency assessment of patients with suspected acute stroke: a prospective comparison. Lancet. 2007;369(9558):293-298. doi:10.1016/S0140-6736(07)60151-2. PubMed / DOI
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下