リハで使う装具選定の基本|評価→選定→再評価の型
装具選定は「種類の暗記」より、何を安全にしたいかを先に決めると迷いが減ります。臨床では、つまずき・膝折れ・反張膝・内反不安定のどれを最優先で下げるかを定義し、評価と設定をつなぐことが重要です。
本記事は、装具選定を評価→目的→設定→再評価で実装する総論です。詳細は各子記事へ分岐できるように整理しています。
関連: 歩行評価の標準手順 / 下垂足 AFO の実装
装具選定は「目的の一本化」で決める
同じ下肢機能低下でも、事故が起きる場面は患者さんごとに異なります。まずは目的を 1 つ(多くても 2 つ)に絞ると、設定・訓練・記録が一致しやすくなります。
最初に「どの場面のリスクを下げるか」を決め、その目的に合う設定を当てにいきます。目的が決まると、迷いがちな微調整(硬さ・可動域・靴・当たり)の優先順位も揃います。
| 目的 | 典型所見 | 優先する設定方向 | 優先場面 |
|---|---|---|---|
| つまずき低減 | 遊脚期クリアランス不足、つま先落ち | 背屈補助/底屈制動 | 病棟内・屋内歩行 |
| 膝折れ低減 | 荷重応答で膝が抜ける | 初期接地〜荷重応答の安定化 | 立ち上がり〜歩き出し |
| 反張膝低減 | 立脚中期で膝が反る、膝痛 | 底屈過多の抑制/脛骨前傾の誘導 | 速度を上げた歩行 |
| 内反不安定低減 | 外側荷重、ぐらつき | 内反制御と接地安定 | 段差・屋外歩行 |
評価の最小セット( 5 分版 )
選定前に、歩行動画とベッドサイド所見を最小セットでそろえると、調整の再現性が上がります。ここでやりたいのは「原因の断定」ではなく、目的と設定の当たりを付けることです。
- 歩行相:どの相で崩れるか(遊脚/立脚初期/立脚中期)
- 足関節:底屈が強すぎるか、背屈が出るか(出るなら “いつ” 出るか)
- 膝:膝折れ/反張膝の出現条件(速度・介助・補助具)
- 前額面:内反・外反、荷重線の偏り(接地の安定)
- 運用条件:靴・着脱・皮膚・活動量(続けられる条件か)
評価の詳細手順は 評価ハブ で横断確認できます。
AFO 選定フロー(最短ルート)
装具選定は、まず “目的→相→設定→再評価” の 1 枚フローに落とすと、院内で共有しやすくなります。
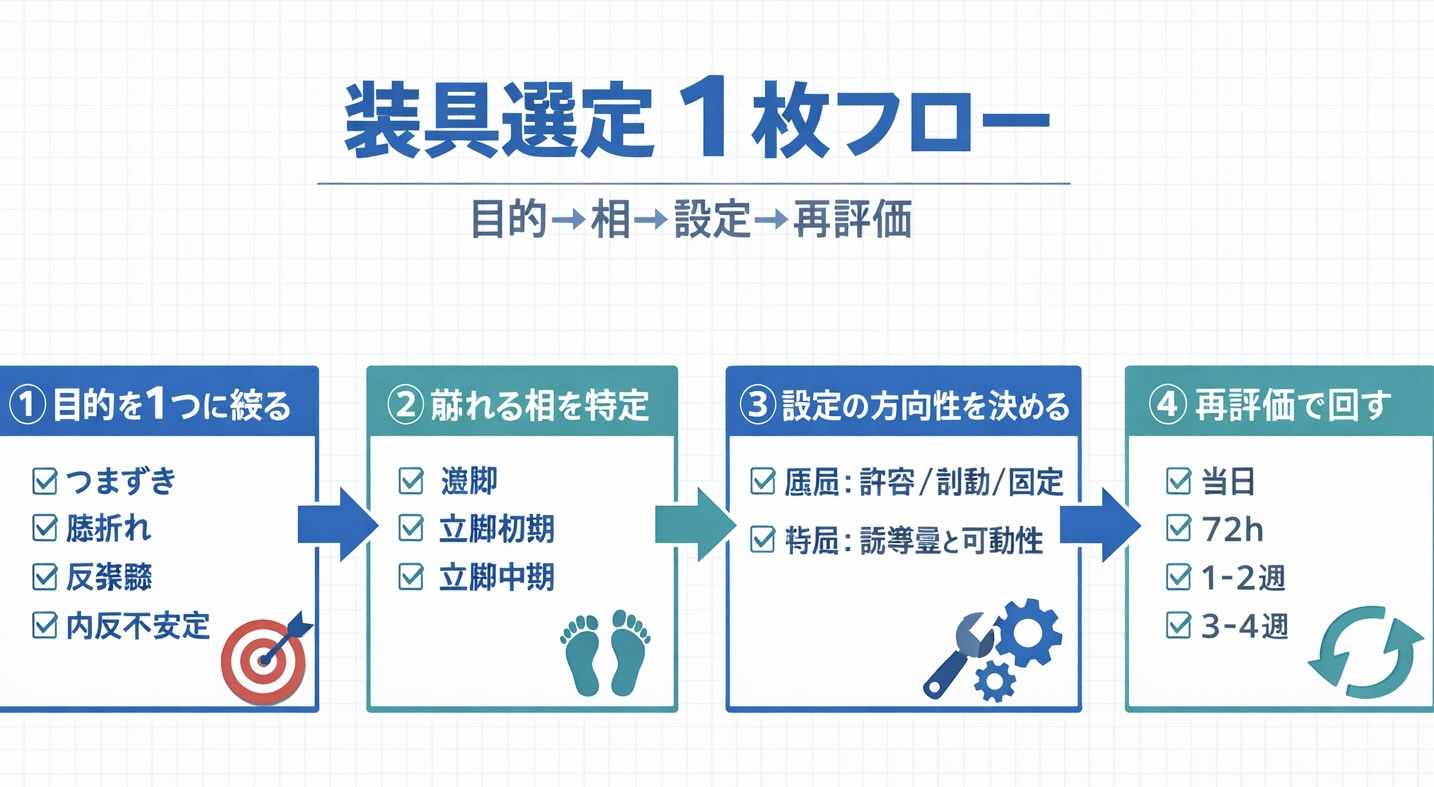
- 目的を決める:つまずき/膝折れ/反張膝/内反不安定
- 底屈の扱いを決める:許容・制動・固定のどれか(相と目的で決める)
- 背屈の扱いを決める:誘導量と可動性のバランス
- 初期設定で短距離試行:動画で相ごとに確認(崩れる相が減ったか)
- 小さく修正:当たり、靴、歩行課題を微調整( 1 回に 1 要素だけ)
- 再評価:速度・転倒ヒヤリ・疲労・疼痛・活動量で判断
補足:膝折れが強く短下肢装具( AFO )だけで安全が担保できない場合は、装具の変更(例:長下肢装具)や介助条件の見直しを先に検討します。装具で “できる範囲” を超えると、失敗が増えやすいです。
| タイミング | 見るもの(最小セット) | OK の目安 | 次の調整( 1 つだけ) |
|---|---|---|---|
| 当日(初回) | 崩れる相が減るか/歩容の代償が増えないか | 目的の所見が “少し” 改善 | 底屈制動 or 背屈誘導を微修正 |
| 24〜 72 h | 皮膚(発赤)/疲労/疼痛/着脱の可否 | 中断せず継続できる | 当たり・靴・装着時間を調整 |
| 1〜 2 週 | 歩行量(活動量)/転倒ヒヤリ/速度 | 活動量が落ちない | 課題(段差・速度)を段階化 |
| 3〜 4 週 | 目的の再設定(目的が変わったか) | 目的が一致したまま | 目的を 1 つ更新し再設定 |
よくある失敗と回避策
| 失敗 | 起きる理由 | 回避策 | 記録ポイント |
|---|---|---|---|
| つまずきは減ったが歩容が崩れた | 背屈は出たが代償が増えた | 速度を落として相ごと再学習+設定微修正 | 前・側方動画、崩れる相 |
| 膝折れが改善しない | 荷重応答の制動不足 | 底屈制動の再設定+荷重練習を先行 | 接地様式、荷重応答の膝挙動 |
| 反張膝が悪化した | 脛骨前傾が出る条件不足 | 底屈過多を抑え、歩行課題を段階化 | 立脚中期の膝角度、疼痛 |
| 内反不安定が残る(または増える) | 接地が不安定で荷重線が外側に逃げる | 接地安定を優先し、靴と当たりもセットで調整 | 正面動画、外側荷重、段差での崩れ |
| 皮膚トラブルで中断 | 装着時間・靴・当たりの不一致 | 短時間導入、当たり部位共有、靴調整 | 発赤部位、残存時間 |
症状別の実装は子記事で深掘り
ここから先は、病態別・症状別に分けると判断が速くなります。親は「型」、子は「目的別の実装」で運用するとカニバリもしにくいです。
現場の詰まりどころ:解決の三段
詰まりは「理論不足」より「運用不一致」で起きやすいです。まずは以下の順で修正します。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 装具は早く導入したほうがいいですか?
転倒リスクや歩行量低下があるなら、早期導入のメリットは大きいです。重要なのは固定化ではなく、早期導入→小さく調整→再評価の循環を回すことです。まずは目的を 1 つに絞り、崩れる相が減るかを短距離で確認してください。
Q2. AFO の種類はどう選べばよいですか?
種類名から選ぶのではなく、先に目的を一本化します。つまずき対策か、膝折れ対策か、反張膝対策かで必要な設定は変わります。目的が決まったら「底屈を許す/制動する/固定する」を選び、背屈の誘導量を合わせていきます。
Q3. 皮膚トラブルを防ぐコツはありますか?
初週は短時間装着と皮膚チェックを徹底し、発赤部位と残存時間を記録します。靴の適合と当たり調整を早めに行うと中断を減らせます。痛みが出る前に “違和感” の段階で共有するのがコツです。
Q4. 変更タイミングはどう判断しますか?
歩行速度、転倒ヒヤリ、疼痛、疲労、活動量の変化で判断します。機能が変化した時期は、装具の再設定を前提に運用します。「目的が変わったか」を 1 回言語化すると、迷いが減ります。
次の一手
続けて読む:
参考文献
- Johnston TE, Keller S, Denzer-Weiler C, Brown L. A Clinical Practice Guideline for the Use of Ankle-Foot Orthoses and Functional Electrical Stimulation Post-Stroke. J Neurol Phys Ther. 2021;45(2):112-196. doi: 10.1097/NPT.0000000000000347
- Tyson SF, Kent RM. Effects of an Ankle-Foot Orthosis on Balance and Walking After Stroke: A Systematic Review and Pooled Meta-Analysis. Arch Phys Med Rehabil. 2013;94(7):1377-1385. doi: 10.1016/j.apmr.2012.12.025
- Tyson SF, Sadeghi-Demneh E, Nester CJ. A systematic review and meta-analysis of the effect of an ankle-foot orthosis on gait biomechanics after stroke. Clin Rehabil. 2013;27(10):879-891. doi: 10.1177/0269215513486497
- Choo YJ, Chang MC. Effectiveness of an ankle–foot orthosis on walking in patients with stroke: a systematic review and meta-analysis. Sci Rep. 2021;11:15879. doi: 10.1038/s41598-021-95449-x
- Choo YJ, Chang MC. Commonly Used Types and Recent Development of Ankle-Foot Orthosis: A Narrative Review. Healthcare (Basel). 2021;9(8):1046. doi: 10.3390/healthcare9081046
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



