褥瘡リスクアセスメントスケール比較・使い分け|早見表+共通記録+体位変換計画
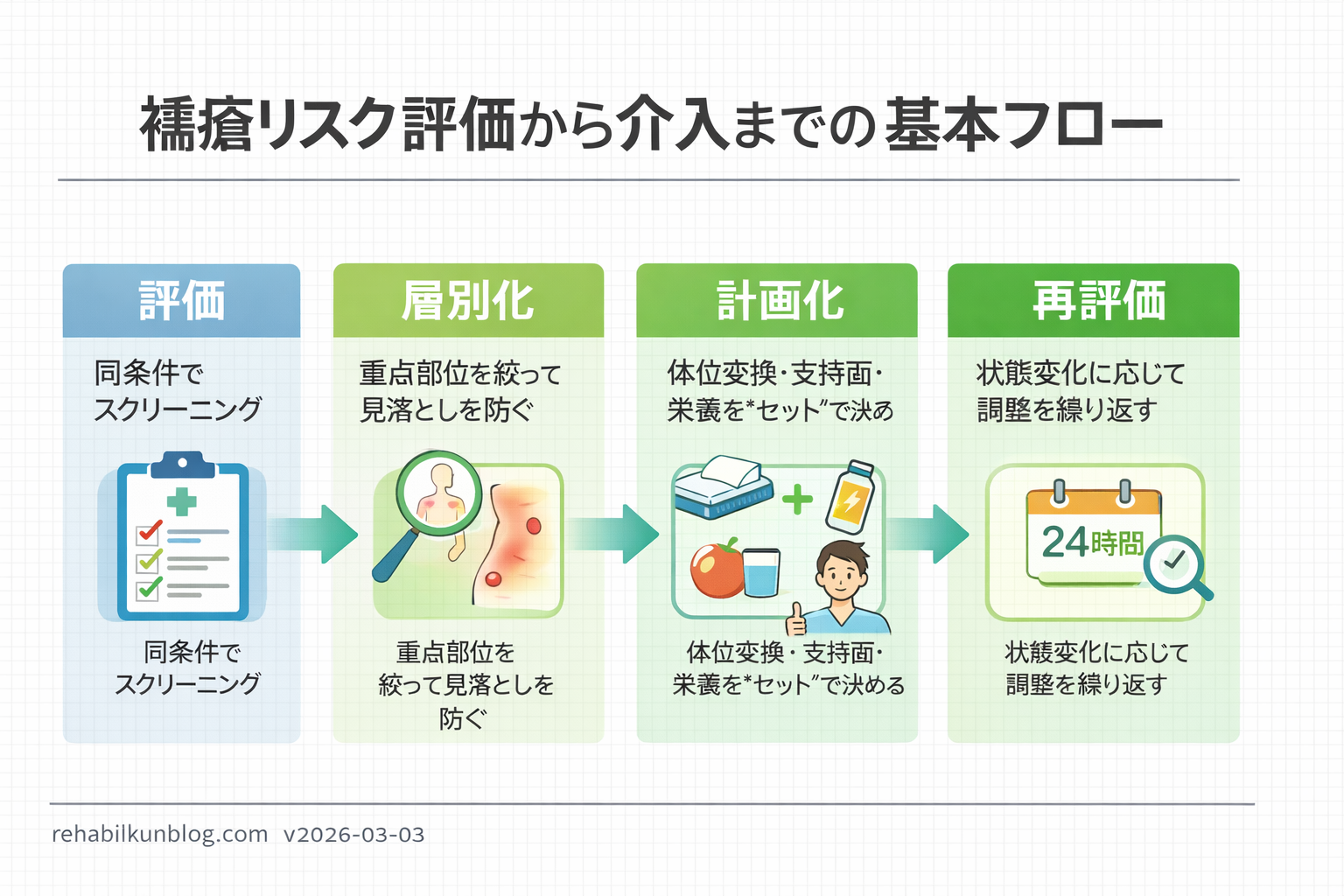
入退院時・術後・状態変化時に、標準化された褥瘡リスクアセスメントスケールで危険度を層別化し、体位変換・支持面(寝具/クッション)・皮膚ケア・栄養などの具体介入へつなげることが重要です。本記事では Braden / Norton / Waterlow に加え、 K 式 / OH スケール / 危険因子評価票 / 在宅系ツールの特徴を横並びで整理し、「どれを・いつ・どう使うか」を 1 ページで確認できる状態を作ります。
スケールは「測る」だけでは意味が薄く、層別に応じて介入レベルが自動で決まる運用にすると現場の迷いが減ります。この記事は、場面別のファーストチョイス → 代表的ツールの比較 → 層別後の次の一手 → 再評価のタイミングまでを同じ型でまとめます。
配布 PDF( A4 )|早見表・共通記録・体位変換計画
ここでは、チーム内で「どの危険因子が強いか」「どの介入をいつまで続けるか」を揃えるための A4 記録シート PDFを 3 点まとめて配布します。スコアの数値だけで終わらせず、層別 → 介入 → 再評価を同じフォーマットで回す補助としてご活用ください。
まずは 使い分け早見表 → 共通記録 → 体位変換計画の順に埋めると、申し送りが短くなり、介入のばらつきが減ります。
| 配布物 | 使う場面 | 目的( 1 行) |
|---|---|---|
| 使い分け早見表 | 導入・教育・ルール決め | どの場面で何を使うかを先に固定する |
| 共通記録シート | 評価~介入~再評価 | 主因と層別、介入レベルを同じ欄で残す |
| 体位変換・除圧計画 | 除圧の実装・申し送り | 体位変換と皮膚観察の「次の一手」を統一する |
まず何を使う?(場面別ファーストチョイス)
結論:まずは施設の標準スケールを 1 つ決め、必要時に「補助ツール」を足す形にすると運用が崩れにくいです。ここでは、現場で迷いやすい「初回」「継続」「局所リスク」「要件確認」「在宅」の観点で整理します。
大切なのは「点数そのもの」より、何が主因か(動けない/ずれ/湿潤/栄養)を揃え、層別後に次の一手が自動で決まる状態にすることです。
| 場面 | まず使う | 次に足す(必要時) | 見落としやすいポイント |
|---|---|---|---|
| 急性期入院・術後早期 | Norton など簡便スクリーニング | Braden / K 式で詳細層別 | 湿潤(失禁・発汗)と短時間の ADL 低下 |
| 回復期・療養 | Braden(週 1–2 回など) | OH / 危険因子評価票(局所・要件確認) | スコア変化より先に「皮膚所見」が悪化する |
| 拘縮・骨突出が強い | Braden(全身) | OH(局所リスクの可視化) | ベッド上だけでなく座位姿勢のずれ・疼痛 |
| 病棟の運用・要件確認 | 危険因子評価票 | Braden で危険因子を再整理 | 該当確認だけで介入に落ちない |
| 在宅・施設 | 在宅向け簡易チェック/在宅版 K 式 等 | Braden(必要時に詳細化) | 介護力・寝具・座位時間がリスクを左右する |
代表的スケールの比較(使い分けの要点)
ここでは、よく用いられる褥瘡リスクアセスメントツールの一般的な特徴を比較します。自施設の基準を前提に、「どの場面でどれを使うか」と「陽性時に何をするか」をセットで揃えると、運用がスムーズです。
スケールは “ 正解探し ” ではなく、危険因子の見落としを減らして、介入の濃淡を揃えるための道具として扱うと実務で強いです。
| スケール | 主な対象 / 場面 | 所要 | 評価軸(概略) | 強み | 注意 | 次の一手 |
|---|---|---|---|---|---|---|
| Braden | 入院全般 / 回復期・療養 | 3–5 分 | 感覚・湿潤・活動・可動・栄養・摩擦 / ずれ | 危険因子ごとに介入へ落とし込みやすい | 評価者でばらつきが出やすい | 層別 → 体位変換頻度・支持面・栄養・モビライゼーションを具体化 |
| Norton | 急性期〜慢性期の簡便スクリーニング | 1–3 分 | 身体状態・精神状態・活動・可動性・失禁 | 導入しやすく初期スクリーニング向き | 施設特性で陽性率がぶれやすい | 陽性例 → Braden や K 式で詳細化し、介入パスへ接続 |
| Waterlow | 看護現場での包括的評価 | 3–6 分 | 体格・皮膚・年齢・失禁・食事・可動性・全身状態など | 危険因子を網羅的に拾いやすい | 項目が多く習熟に時間がかかる | 高リスク例 → 自施設の褥瘡予防パス(体位変換・支持面・ケア)へ接続 |
| K 式スケール | 高齢入院患者・介護保険領域 | 3–5 分 | 前段階要因(活動性・栄養など)+ 引き金要因(発熱・手術など) | 高齢者の危険因子を日本の実情で整理しやすい | 引き金要因は多職種の情報共有が必要 | 高リスク例 → 体位変換・離床・水分 / 栄養を早期に強化 |
| OH スケール | 拘縮や骨突出が強い症例・長期療養 | 3–5 分 | 骨突出・拘縮・体位変換能力・疼痛など局所リスク | 「部位ごとの危険度」を整理しやすい | 姿勢観察が必要で評価負荷がやや高い | 高リスク部位 → クッション選定・ポジショニングへ直結 |
| 危険因子評価票 | 急性期〜回復期病棟・要件の確認 | 3–5 分 | 年齢・活動性・栄養・失禁・既往褥瘡など | 院内運用の共通言語として揃えやすい | 該当確認で満足し介入が曖昧になりやすい | 該当項目ごとに、支持面・湿潤・栄養・離床へ翻訳して記録する |
| 在宅版 K 式 / 在宅系ツール | 在宅・施設・訪問リハ | 2–4 分 | 活動性・介護力・環境整備・栄養状態など | 在宅特有の要素(介護体制・環境)を組み込める | ツール差が大きく、統一には研修が必要 | 陽性例 → 寝具・車いす・介護指導をセットで計画 |
層別 → 具体アクション(例)
結論:スケールは「測る」だけでは意味が薄く、層別に応じて介入レベルが自動で決まる状態にすると現場の迷いが減ります。まずは 主因(動けない/ずれ/湿潤/栄養)を 1 行で特定し、次の一手を同じ型で揃えます。
実務では、スコア変化より先に皮膚所見が悪化することがあります。層別と同時に、重点部位(仙骨・踵・坐骨など)を決めて、観察と除圧をセット化します。
5 分で回す:評価 → 介入 → 再評価の型
- 同条件で採点:体位・安静・観察の条件をそろえてスケールを付けます。
- 主因を 1 行で特定:「湿潤が主因」「前滑り(ずれ)が主因」など、優先順位を固定します。
- 層別に合わせて介入を束ねる:体位変換・支持面・湿潤ケア・栄養・離床を “ セット ” にします。
- 共通記録に集約:層別(高 / 中 / 低)+介入レベルを同じ欄に残します。
- 再評価で切り替える: 24–48 時間、週 1–2 回、状態変化時で介入を上げ下げします。
| 層 | 体位変換・除圧 | 支持面・シーティング | 皮膚・湿潤 | 栄養・活動 | 再評価 |
|---|---|---|---|---|---|
| 高リスク | 1–2 時間ごと(夜間含む) | 高機能マットレス/クッション | 失禁ケアをプロトコル化 | 高たんぱく・高エネルギー+離床計画 | 24–48 時間以内に見直し |
| 中リスク | 2–3 時間ごと | 中等度体圧分散寝具 | 重点部位を観察し保湿強化 | 水分摂取・活動量を底上げ | 週 1–2 回+状態変化時 |
| 低リスク | 日常ケア範囲での調整 | 現状維持+座位時間の確認 | 定期観察 | ADL 低下・食事量低下に注意 | 状態変化時に臨時評価 |
再評価のタイミング
結論:褥瘡リスクは「一度測って終わり」ではなく、状態変化に合わせて更新します。特に急性期の数日は変動が大きいため、初回評価のあとに短い間隔で見直すと、見落としが減ります。
ルールはシンプルに 24–48 時間 → 週 1–2 回 → 状態変化時の 3 本立てにすると、運用が崩れにくいです。
- 入院初期: 入院時スクリーニング後、 24–48 時間以内に 1 回目の再評価。
- 入院中: 回復期・療養病棟では週 1–2 回を目安に継続評価し、スコアや所見の変化で介入を調整。
- 在宅・施設: 発熱・寝たきり化・体重減少・介護力低下など、リスクが変化したタイミングで臨時再評価。
現場の詰まりどころ(よくある失敗と対策)
この章の最短導線: 層別 → 具体アクション / 再評価のタイミング / 褥瘡の診療計画書|評価依頼~記載の最小セット
| よくある失敗 | 起きること | 対策(チームで揃える) | 記録のポイント |
|---|---|---|---|
| スコアだけ記録して終わる | 介入の濃淡が決まらず、担当者ごとにバラつく | 層別ごとに「体位変換・支持面・湿潤・栄養」の最小セットを決める | 層別(高/中/低)+介入レベルを同じ欄に残す |
| 局所リスクが埋もれる | 骨突出・拘縮の部位がケアに反映されない | 全身スケール+局所観察(座位含む)をセット化 | 「部位」「姿勢」「疼痛」「ずれ」を短文で残す |
| 再評価の契機が曖昧 | 状態変化に追従できず、手遅れになる | 「 24–48 時間」「週 1–2 回」「状態変化時」をルール化 | 再評価日と、変更した介入だけを追記する |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
スケールはどれか 1 つに固定すべき?
運用を崩さないコツは、「標準スケールを 1 つ」+「補助ツールを必要時に足す」です。初期の見落とし防止に簡便スクリーニングを使い、継続モニタリングは標準スケールで統一、拘縮や骨突出が強い症例では局所リスクを補うツールを併用、という整理にすると現場が回りやすくなります。
Braden の点数は、何点から要注意と考える?
一般に「合計点が低いほどリスクが高い」という前提で運用します。要注意の目安は現場や病期で変わるため、病棟特性(急性期・回復期・療養・在宅)を踏まえて「どの点数帯から、どの介入レベルに上げるか」を褥瘡対策チームで揃えるのが実務的です。
K 式や OH スケールはどんな症例に向いている?
K 式は、高齢者の危険因子を整理しつつ、状態変化(発熱・手術など)を契機に介入を強めたいときに扱いやすいです。OH は骨突出や拘縮が強い長期療養者で、「どの部位が危ないか」を共有し、クッションやポジショニングへ直結させたいときに役立ちます。
PT・OT・ST はスコア以外に何を残すとチームが動きやすい?
スコアに加えて、体位変換の自立度、座位耐久性、支持面(マットレス・クッション)の種類、痛みが出る部位、姿勢で生じるずれ(前滑り)を短文で残すと、寝具選定やポジショニングの議論が速くなります。共通記録シートに 1 枚で集約すると申し送りが楽です。
次の一手(運用を整えて、実装へ)
参考文献
- Bergstrom N, Braden BJ, Laguzza A, Holman V. The Braden Scale for Predicting Pressure Sore Risk. Nurs Res. 1987;36(4):205-210. PubMed
- Pancorbo-Hidalgo PL, Garcia-Fernandez FP, Lopez-Medina IM, Alvarez-Nieto C. Risk assessment scales for pressure ulcer prevention: a systematic review. J Adv Nurs. 2006;54(1):94-110. doi: 10.1111/j.1365-2648.2006.03794.x
- Anthony D, Papanikolaou P, Parboteeah S, Saleh M. Do risk assessment scales for pressure ulcers work? J Tissue Viability. 2010;19(4):132-136. doi: 10.1016/j.jtv.2009.11.006
- Moore ZEH, Patton D. Risk assessment tools used for preventing pressure ulcers. Cochrane Database Syst Rev. 2019;1:CD006471. doi: 10.1002/14651858.CD006471.pub4
- Kohta M, et al. Convergent Validity of Three Pressure Injury Risk Assessment Scales: Comparing the PPRA-Home to Two Traditional Scales. J Multidiscip Healthc. 2021;14:207-217. doi: 10.2147/JMDH.S294734
- Waterlow J. Pressure sores: a risk assessment card. Nurs Times. 1985;81(48):49-55. PubMed
著者情報
 rehabilikun(理学療法士)
rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



