FIST は「座位バランスをベッドサイドでそろえる」評価です
評価は「実施 → 記録 → 解釈 → 次の一手」までそろうと、現場で回りやすくなります。
座位評価で迷うときは、まず「安全性をみるのか」「体幹の質をみるのか」を分けると、尺度選びがぶれにくくなります。
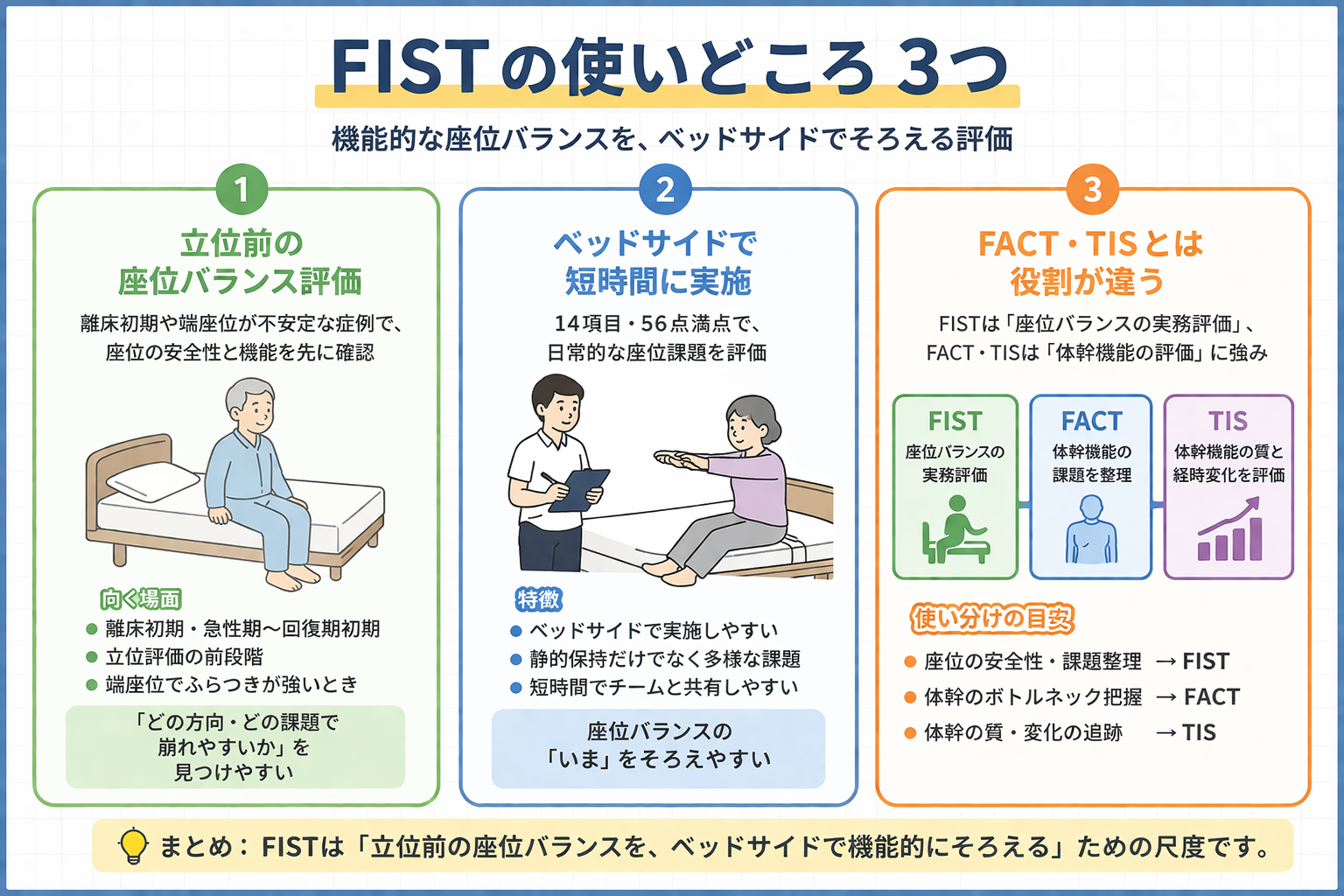
FIST( Function in Sitting Test ) は、座位バランスを ベッドサイドで機能的に評価しやすい 尺度です。立位評価がまだ早い症例や、端座位の安全性を先にそろえて見たい場面で使いやすく、「いま座位でどこまでできるか」をチームで共有しやすいのが強みです。
一方で、FIST は体幹機能を細かく質的分析する尺度ではありません。役割は、日常的な座位課題を通して機能的な座位バランスを短時間でそろえること にあります。体幹評価の全体像や条件固定の考え方を先に整理したい方は、体幹評価は「条件固定」でブレない|標準フローと記録の型 もあわせて確認すると、再評価がぶれにくくなります。
FIST とは
FIST は、座位での functional sitting balance をみるために作られた評価です。ベッドサイドで実施しやすく、日常的な座位課題を通して「どの条件で崩れやすいか」を整理しやすいのが特徴です。静的な保持だけでなく、頭部運動、リーチ、外乱への反応、前後への移動なども含むため、「座れる / 座れない」で終わらず、介入につながる所見を残しやすいです。
採点は 14 項目・各 0〜4 点・合計 0〜56 点 です。多くの症例で短時間に実施しやすく、立位評価や歩行評価に進む前の整理としても使いやすいです。急性期や回復期初期では、立位より前の段階で安全性と機能をそろえて見る尺度として位置づけると、運用しやすくなります。
FIST が向く場面
FIST が特に向くのは、立位評価の前に、座位の安全性と機能をそろえて見たい場面 です。たとえば、離床初期、起き上がり後の端座位でふらつきが強い症例、支持物の使い方で成績が変わりやすい症例では、歩行評価だけでは拾いにくい情報を整理しやすくなります。
また、FIST は「ただ座れるか」をみるのではなく、どの方向・どの課題で崩れやすいか を追いやすいのも利点です。静的座位は保てても、前方リーチ、側方への重心移動、軽い外乱で崩れる症例は少なくありません。こうした差を先に見ておくと、立位や移乗の前に何を整えるべきかが見えやすくなります。
| 場面 | FIST が役立つ理由 | 先に確認したいこと | 記録で残したい一言 |
|---|---|---|---|
| 離床初期 | 立位前の安全性を整理しやすい | 座面高、足底接地、起立性変化 | 端座位は見守り可、側方で不安定 |
| 端座位が不安定 | どの方向で崩れるかを見つけやすい | 支持物の使用、上肢依存、疲労 | 前方は可、左側方で支持必要 |
| 移乗前の見立て | 重心移動や立て直しの準備を見やすい | 骨盤位置、足位置、疼痛 | 前方荷重で骨盤後傾が増える |
| 再評価 | 座位課題の変化を追いやすい | 条件固定、声かけ量、試行順 | 前回より外乱への修正が速い |
スマホでは表を横スクロールできます。
評価でみるポイント
FIST で大切なのは、合計点より先に「どの課題で崩れるか」を見ること です。静的座位、感覚入力の変化、前後左右へのリーチ、足の操作、軽い外乱への反応など、座位の中でも求められる制御は少しずつ違います。つまり FIST は、「座位保持の点数」ではなく、座位で必要な機能課題の地図 として使うと価値が出やすいです。
実務では、点数に加えて 支持の使い方、左右差、前後左右の崩れやすさ、声かけ量 を一言添えると再評価に生きます。たとえば「上肢支持で安定」「左側方リーチで骨盤ごと崩れる」「外乱後の立て直しが遅い」といった所見は、そのまま介入の狙いに変えやすいです。点数を取ること自体より、次の 1 回で何を改善したいか を見つける意識が重要です。
採点の見方と解釈
FIST は、各項目を 0〜4 点 で採点し、合計 0〜56 点 で示します。点数が高いほど座位バランス機能が高い方向で読みますが、臨床では「何点だったか」だけで終わらせず、前回よりどの課題が変わったか を見る方が実用的です。とくに離床初期は、合計点が同じでも、支持の量や症状の出方が違えば意味が変わります。
変化量の解釈では、MCID は 6.5 点超 が目安です。また、入院リハ初期の報告では、42 点未満 は非自宅退院の可能性が高い目安として紹介されています。ただし、これは単独で退院先を決める線ではありません。介助力、認知、住環境、疼痛、耐久性などと合わせて読むのが安全です。
| 見る視点 | 実務での意味 | 注意点 | 記録例 |
|---|---|---|---|
| 合計点 | 座位バランス全体の目安 | 課題ごとの偏りは隠れやすい | 合計 38 / 56 |
| 課題別の崩れ | 介入の狙いが立てやすい | 点数だけでは残りにくい | 側方リーチ・外乱で不安定 |
| 変化量 | 再評価の意味づけに使える | 条件差があると比較しにくい | 前回比 + 7 点、条件同一 |
| 退院支援の参考 | 自宅退院の検討材料になる | 単独判断は避ける | 42 点未満で環境調整も要検討 |
スマホでは表を横スクロールできます。
FACT・TIS との違い
FIST は、座位バランスをベッドサイドで機能課題としてそろえる のが強みです。これに対して FACT や TIS は、体幹機能の質や脳卒中後の体幹コントロールをより細かくみたい場面で使いやすいことが多く、役割が少し違います。つまり、FIST は「座位バランスの実務評価」、FACT / TIS は「体幹機能や質の評価」と整理すると、尺度選びがぶれにくくなります。
迷ったときは、立位前の安全性と座位課題の達成度を見たいなら FIST、体幹のどこがボトルネックかを詳しくみたいなら FACT / TIS と考えると分かりやすいです。体幹評価を横並びで整理したい方は、FACT・TCT・TIS の違い【比較】脳卒中の体幹評価使い分け を先に見てから各論に入ると、目的に合った尺度を選びやすくなります。
| 尺度 | 主な狙い | 向く場面 | 実務での一言 |
|---|---|---|---|
| FIST | 座位バランスの機能課題をそろえる | 離床初期、立位前、端座位の安全性確認 | 座位バランスの実務評価 |
| FACT | 体幹機能の課題を短時間で整理する | 脳卒中の体幹ボトルネック把握 | どこで崩れるかを掘る |
| TIS | 体幹機能の質と経時変化をみる | 質的評価、回復の追跡 | 何が伸びたかを分けて追う |
スマホでは表を横スクロールできます。
現場の詰まりどころ
FIST でよくある失敗は、条件をそろえずに点数だけ比べること です。座面高、足底接地、靴の有無、上肢支持の許容、声かけ量が違うと、同じ患者でも結果は変わります。とくに端座位は、ほんの少しの条件差で成績が動きやすいので、再評価では「患者さんが変わった」のか「条件が変わった」のかが混ざりやすいです。
回避策はシンプルで、条件固定の 5 点セット を先に決めることです。具体的には、① 座面 ② 足底 ③ 開始姿勢 ④ 上肢支持ルール ⑤ 声かけ量 を固定し、変えた点だけメモします。さらに、合計点だけでなく「崩れやすい方向」と「必要な補助」を一言残しておくと、次回の介入と再評価がつながりやすくなります。
| よくある失敗 | なぜ困るか | 回避策 | 記録例 |
|---|---|---|---|
| 点数だけ残す | どの課題が問題か分からない | 崩れやすい方向を 1 行で添える | 左側方と外乱で修正遅延あり |
| 条件をそろえない | 前回比較がぶれる | 座面・足底・支持を固定する | 端座位、両足底接地、上肢支持なし |
| 退院先を点数だけで考える | 生活背景が抜ける | 介助力・住環境も一緒にみる | FIST は改善、階段環境は要調整 |
| FACT / TIS と混在する | 主役尺度が不明になる | 今日の目的で主役 1 本を決める | 本日は座位安全性確認で FIST を主評価 |
スマホでは表を横スクロールできます。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
FIST は何点なら安全ですか?
一律の安全ラインを決める尺度ではありません。点数は参考になりますが、実際には起立性変化、支持の要否、認知、疲労、疼痛なども合わせて判断します。高得点でも側方や外乱で不安定なことはあるため、合計点だけで安全と決めない ことが大切です。
FIST と FACT はどちらを使えばよいですか?
座位バランスを機能課題で短くそろえたいなら FIST、体幹機能のどこがボトルネックかを詳しくみたいなら FACT が使いやすいです。立位前の安全性や端座位の課題整理なら FIST、体幹機能の質を掘るなら FACT と考えると分かりやすいです。
立位ができなくても使えますか?
使いやすいです。FIST はベッドサイドで座位バランスをみる尺度なので、立位評価がまだ早い症例でも実施しやすいのが強みです。むしろ、立位前の安全性や方向別の不安定性を整理したいときに向いています。
何点変われば意味がありますか?
変化量の目安としては MCID 6.5 点超 が案内されています。ただし、条件差があると比較しにくいため、点数だけでなく、支持の量や崩れ方も合わせて解釈してください。
退院支援に使えますか?
使えますが、単独判断は避けます。初期の報告では 42 点未満 が非自宅退院の可能性が高い目安とされていますが、これはあくまで参考です。実際には、介助力、住環境、移乗能力、認知、耐久性などを一緒に見て判断します。
次の一手
FIST を “ 測って終わり ” にしないためには、目的を決める → 条件を固定する → 点数+所見 1 行で残す の順番が大切です。座位評価で迷うときは、まず全体像を整理してから各尺度に入ると、評価選択と再評価がそろいやすくなります。
参考文献
- Samuel Merritt University. Function in Sitting Test ( FIST ). 公式ページ
- Gorman SL, Harro CC, Platko SK, et al. Development and validation of the Function in Sitting Test in adults with acute stroke. J Neurol Phys Ther. 2010;34(3):150-160. DOI: 10.1097/NPT.0b013e3181f0065f
- Gorman SL, Rivera M, McCarthy L. Reliability of the Function in Sitting Test ( FIST ). Rehabil Res Pract. 2014;2014:593280. DOI: 10.1155/2014/593280
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



