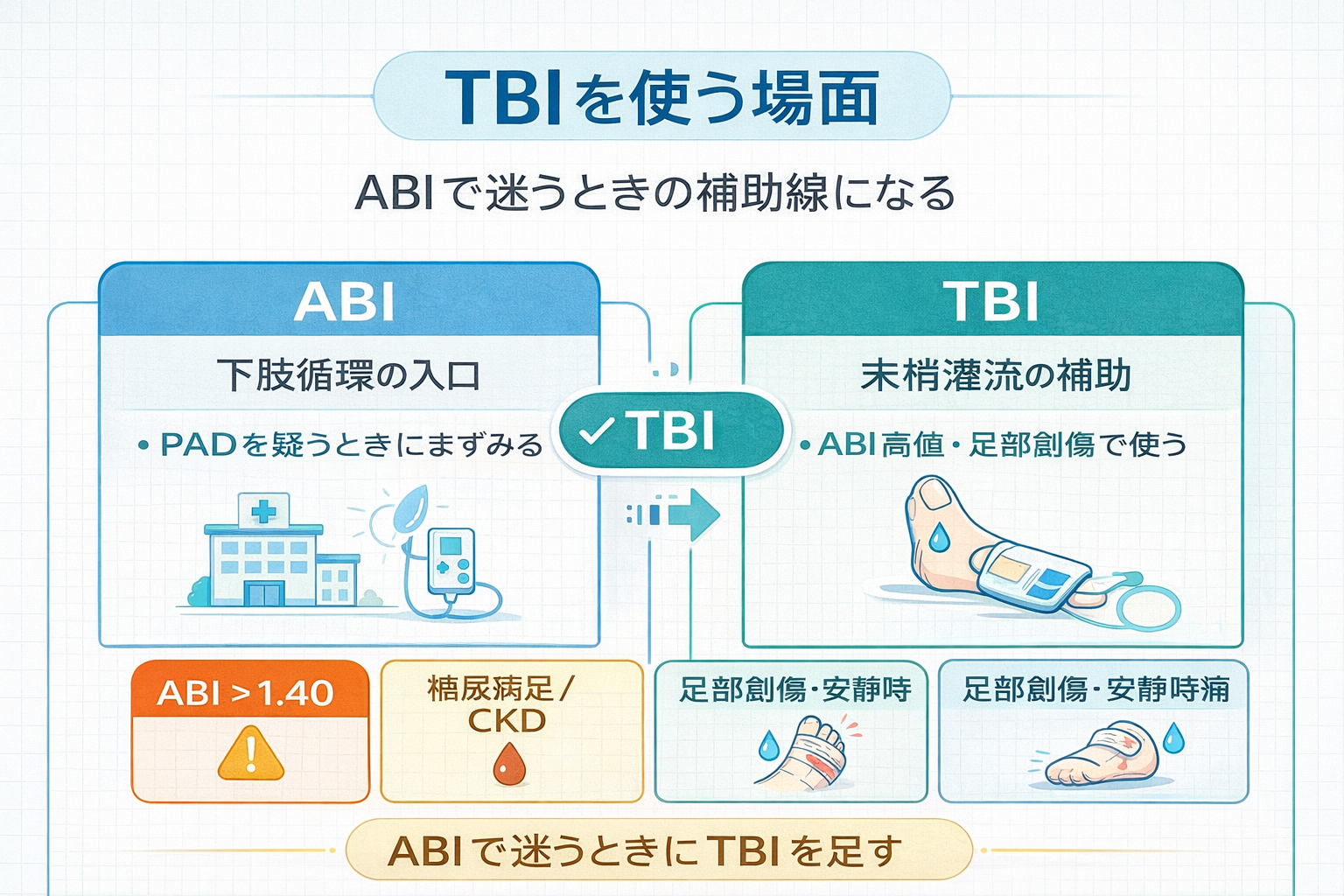
TBI は「ABI では分かりにくい末梢灌流」を補う評価です
TBI は、足趾の収縮期血圧を上腕の収縮期血圧で割った指標で、 ABI では判断しにくい末梢灌流を補うために使います。とくに、 ABI が高すぎて非圧縮が疑われるときや、足部創傷・安静時痛などで末梢の血流低下を詳しく見たいときに役立ちます。
実務では、 TBI を単独で覚えるよりも「動脈触診 → ABI → TBI」の順で位置づけると理解しやすくなります。 ABI の前提を先に整理したい方は、ABI の評価方法もあわせて読むと流れがつかみやすいです。
TBI とは何か
TBI は toe-brachial index の略で、大趾の収縮期血圧を上腕の収縮期血圧で割った値です。考え方は ABI と似ていますが、評価している場所がより末梢である点が大きな違いです。下腿や足関節の血管が石灰化していて ABI が高く出やすい場面でも、足趾側の情報を補えるのが TBI の強みです。
足部創傷、糖尿病足、 CKD 、高齢者などでは、 ABI だけでは灌流評価が不十分になることがあります。そのため TBI は、「 ABI の代わり」ではなく「 ABI を補う追加評価」として理解すると実務で使いやすくなります。
ABI と TBI の違い
ABI は下肢循環の入口として非常に優秀ですが、足関節レベルの血管が圧迫しにくい場合は値が高くなりすぎて解釈しにくくなります。そうしたときに、より末梢の足趾圧を使う TBI が役立ちます。つまり、 ABI が“全体の入口”なら、 TBI は“末梢灌流の補助線”です。
とくに実務で押さえたいのは、「 ABI が高いから安心」とは限らないことです。 ABI が 1.40 を超えると非圧縮が疑われ、次の一手として TBI が候補になります。高値 ABI の次の行動として TBI を覚えておくと、下肢循環評価の流れがかなり整理しやすくなります。
| 項目 | ABI | TBI |
|---|---|---|
| 分子 | 足関節の収縮期血圧 | 足趾(大趾)の収縮期血圧 |
| 分母 | 左右上腕の高い方 | 左右上腕の高い方 |
| 得意な場面 | PAD の入口評価 | ABI 高値・非圧縮のとき、末梢灌流を補いたいとき |
| 詰まりどころ | 石灰化で高く出やすいことがある | カットオフの統一度が ABI ほど高くない |
TBI はどんなときに使うのか
TBI を考えたい代表場面は 2 つです。 1 つ目は、安静時 ABI が 1.40 を超えて非圧縮が疑われるときです。 2 つ目は、足部創傷や安静時痛、壊疽などで慢性重症下肢虚血( CLTI )が疑われ、 ABI だけでは足部灌流の評価が足りないときです。
実務でイメージしやすいのは、糖尿病足や CKD の患者さんです。足背動脈や後脛骨動脈の触診が弱い、傷が治りにくい、しかし ABI は高い、というケースでは TBI が次の判断材料になります。足部の所見が主役になる場面ほど、 TBI の価値は上がります。
| 場面 | よくある所見 | TBI を考える理由 |
|---|---|---|
| ABI 高値 | ABI > 1.40、非圧縮疑い | 足関節圧が高く出すぎるときに足趾側で補える |
| 足部創傷 | 治りにくい傷、潰瘍、壊疽 | 創傷周辺の末梢灌流を考えやすい |
| CLTI 疑い | 安静時痛、非治癒創、壊疽 | ABI に加えて灌流評価を補強できる |
| 糖尿病・CKD | 石灰化を疑う、 ABI が解釈しにくい | ABI だけでは見えにくい PAD を補える |
TBI の測り方の基本
TBI は、大趾の収縮期血圧を測って、左右上腕の高い方の圧で割って求めます。考え方は ABI と同じで、左右を分けて計算するのが基本です。つまり、右脚と左脚で別々の TBI を持つのが通常です。
実務で大切なのは、安静条件をそろえること、どの趾で測ったかを記録すること、可能なら波形や toe pressure もセットで見ることです。 TBI は数字 1 つだけで完結させるより、創傷、冷感、色調、触診所見と並べて読む方が使いやすくなります。
TBI の見方
TBI の見方で最も大事なのは、 ABI ほどカットオフが一枚岩ではないことです。文献やガイドラインをまたぐと、TBI < 0.70 を異常の目安とするものもあれば、< 0.60 をよく使うという整理もあります。つまり、 TBI は「この値なら必ずこう」と暗記するより、施設基準と症状、波形、 toe pressure を合わせて読む方が安全です。
実務では、まず「明らかに低いか」「グレーか」「保たれていそうか」の 3 段階で捉えると使いやすいです。とくに足部創傷や安静時痛がある場合は、値だけでなく、創の治り方や皮膚所見、冷感、脈拍、 toe pressure をあわせて読む必要があります。 TBI は、数値単独で断定する検査というより、末梢灌流を補助的に見にいく検査です。
| 見方 | 実務での捉え方 | 次の一手 |
|---|---|---|
| 明らかに低い | 末梢灌流低下を強く疑う | 創傷、安静時痛、冷感、波形、 toe pressure と合わせて共有 |
| 境界で迷う | グレーゾーンとして扱う | 施設基準を確認し、症状や創傷の有無で重みづけする |
| 比較的保たれる | 末梢灌流は一定程度ありそう | ただし症状や創傷が強ければ数値だけで安心しない |
カットオフで迷ったときの考え方
記事としては「まずは施設基準を最優先」がいちばん安全です。そのうえで、文献では < 0.70 を異常の目安にする整理が多い一方、< 0.60 をよく使うという報告もあります。つまり、 TBI は ABI のように単純な 4 区分で固定しにくい検査だと理解しておくと、臨床で過信しにくくなります。
糖尿病足や CKD で TBI が役立つ理由
糖尿病や CKD では、下腿〜足関節の血管が硬くなり、 ABI が高く出やすいことがあります。こうした場面では「 ABI が高い = 血流が良い」とは限らず、むしろ圧迫しにくい血管の影響を考える必要があります。 TBI は、そのときに末梢側の情報を補う役割を持ちます。
実務では、糖尿病足の創傷や胼胝、皮膚損傷、色調変化、冷感の解釈で役立ちます。感覚評価や視診だけでなく、血流サインもあわせてみることで、足部評価の精度が上がります。続けて読むなら、糖尿病フットスクリーニングを PT が実装する手順も相性が良いです。
現場の詰まりどころ
TBI でありがちな失敗は、「 ABI と同じ感覚で単独判定する」「カットオフを 1 本化して断定する」「症状や創傷を見ずに数値だけで終わる」「どの趾で測ったかを残さない」の 4 つです。とくに TBI は、 ABI よりも“値の文脈”が大切です。
もう 1 つ多いのが、「 ABI が高いから問題ない」と思ってしまうことです。 ABI 高値は、むしろ TBI を考えるきっかけになることがあります。高値 ABI を“正常”で片づけず、「非圧縮かもしれない」「末梢側を見直そう」と発想を切り替えることが重要です。
| 失敗 | なぜ困るか | 修正ポイント |
|---|---|---|
| 数値だけで判定する | 創傷や症状の重みづけが抜ける | 創、冷感、波形、 toe pressure と並べて読む |
| ABI 高値を安心材料にする | 非圧縮例を見逃す | ABI > 1.40 なら TBI を考える |
| カットオフを固定しすぎる | TBI の特性を過信しやすい | 施設基準を確認し、症状と合わせて判断する |
| 測定条件を残さない | 再評価や共有で使いにくい | どの趾、どの脚、どんな所見かを記録する |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
TBI は ABI の代わりになりますか?
いいえ。 TBI は ABI を置き換えるというより、 ABI を補う追加評価です。とくに ABI が高値で解釈しにくいときや、足部創傷・安静時痛で末梢灌流を詳しくみたいときに役立ちます。
TBI の異常値は 0.70 未満ですか?
その整理はよく使われますが、 TBI は ABI ほどカットオフが統一されていません。文献によっては < 0.70、別の整理では < 0.60 が使われるため、施設基準を優先し、症状や波形、 toe pressure と合わせて読むのが安全です。
どんな患者さんで TBI を思い出すとよいですか?
ABI が 1.40 を超えるとき、糖尿病足や CKD で ABI の解釈に迷うとき、足部創傷や安静時痛があるときに思い出しやすいです。とくに「 ABI は高いのに足が悪い」という場面で役立ちます。
PT は TBI をどう記録すると使いやすいですか?
右脚・左脚の値、どの趾で測ったか、足部創傷や冷感の有無、 ABI や脈拍所見との関係を一緒に残すと使いやすいです。数値だけよりも、足部所見と並べて記録した方が再評価で役立ちます。
次の一手
TBI は、 ABI 記事の次に置くと流れが最もきれいです。まずは「動脈触診で異常を拾う → ABI で全体をみる → ABI が高値・非圧縮なら TBI で末梢灌流を補う」という順番を固定すると、下肢循環評価で迷いにくくなります。
続けて読むなら、入口は動脈の触診方法、全体の分岐はABI の評価方法、糖尿病足の実装までつなげるなら糖尿病フットスクリーニングを PT が実装する手順がおすすめです。
参考文献
- Gornik HL, Aronow HD, Goodney PP, et al. 2024 ACC/AHA/AACVPR/APMA/ABC/SCAI/SVM/SVN/SVS/SIR/VESS Guideline for the Management of Lower Extremity Peripheral Artery Disease. Circulation. 2024;149:e1313-e1410. DOI: 10.1161/CIR.0000000000001251
- Aboyans V, Criqui MH, Abraham P, et al. Measurement and Interpretation of the Ankle-Brachial Index: A Scientific Statement From the American Heart Association. Circulation. 2012;126(24):2890-2909. DOI: 10.1161/CIR.0b013e318276fbcb
- Høyer C, Sandermann J, Petersen LJ. The toe-brachial index in the diagnosis of peripheral arterial disease. J Vasc Surg. 2013;58(1):231-238. DOI: 10.1016/j.jvs.2013.03.044
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



