脳卒中後肩痛は「原因別」に分けると対応しやすい
教育体制や評価の型がそろわないときは、学ぶ順番を先に固定すると回りやすくなります。
脳卒中後肩痛は、亜脱臼、筋緊張亢進、拘縮、腱板由来の障害、不適切な介助やポジショニングなど、複数の要因が重なって起こりやすい症状です。肩が痛いという訴えだけで「 ROM 制限があるから動かす」と進めると、かえって痛みを強めることがあります。
大切なのは、まずどの動きで痛いか、どの場面で悪化するか、何が主因かをそろえることです。片麻痺上肢の機能評価そのものを整理したい場合は、上肢機能評価の使い分けを先に押さえると、痛みと機能を分けて考えやすくなります。
このページで答えること
脳卒中後肩痛でまず見る評価項目、原因別の見分け方、初期対応、共有と記録の型を整理します。
このページで詳しく扱わないこと
腱板断裂の詳細診断、注射や薬物治療の適応判断、整形外科テストの網羅的解説は、専門診療や別記事に譲ります。
脳卒中後肩痛でまず疑う原因
脳卒中後肩痛は 1 つの原因で説明できないことが多く、弛緩による支持性低下 → 亜脱臼 → 不適切な介助や牽引 → 二次的な軟部組織障害のように連鎖して悪化することがあります。回復期では、そこに痙縮や不動化による拘縮が重なりやすくなります。
そのため、最初から「亜脱臼の痛み」「痙縮の痛み」と決め打ちせず、主因と副因を分ける視点が有効です。特に病棟や在宅移行前では、介助方法と座位姿勢が痛みの増悪要因になっていないかを必ず確認したいところです。
亜脱臼を疑う場面
弛緩が強い時期、座位や立位で上肢が下垂しやすい場面、移乗や更衣で上肢が引かれる場面では、亜脱臼関連の疼痛を疑います。痛みそのものより、支持性の低さと取り扱いの負荷が主因になることがあります。
痙縮・筋緊張亢進を疑う場面
外旋や外転、肘伸展を伴う更衣や介助で痛みが強まりやすい場合は、痙縮や筋短縮の影響を考えます。動きの終末域だけでなく、肩甲帯の動きが伴わないまま腕だけ動かされていないかも重要です。
拘縮・不動化を疑う場面
安静時間が長い、日中も上肢活動が少ない、臥床中心で同じ姿勢が多い場合は、関節包や周囲軟部組織の硬さが主因になりやすいです。痛みのために動かさない期間が続くと、さらに ROM 制限が進みやすくなります。
腱板・肩峰下組織の負担を疑う場面
挙上や更衣、リーチ課題で特定方向に痛みが増え、圧痛がはっきりする場合は、腱板や肩峰下組織への負担を疑います。脳卒中後でも、姿勢不良や肩甲上腕リズムの乱れによって整形外科的な肩痛は起こり得ます。
介助やポジショニングを疑う場面
ベッド上で肩が落ちている、車椅子で上肢支持が不十分、起き上がりや移乗で麻痺側上肢を引いているなど、扱いの問題で痛みが続いていることも少なくありません。痛みが出る前後の場面を追うと、修正点が見えやすくなります。
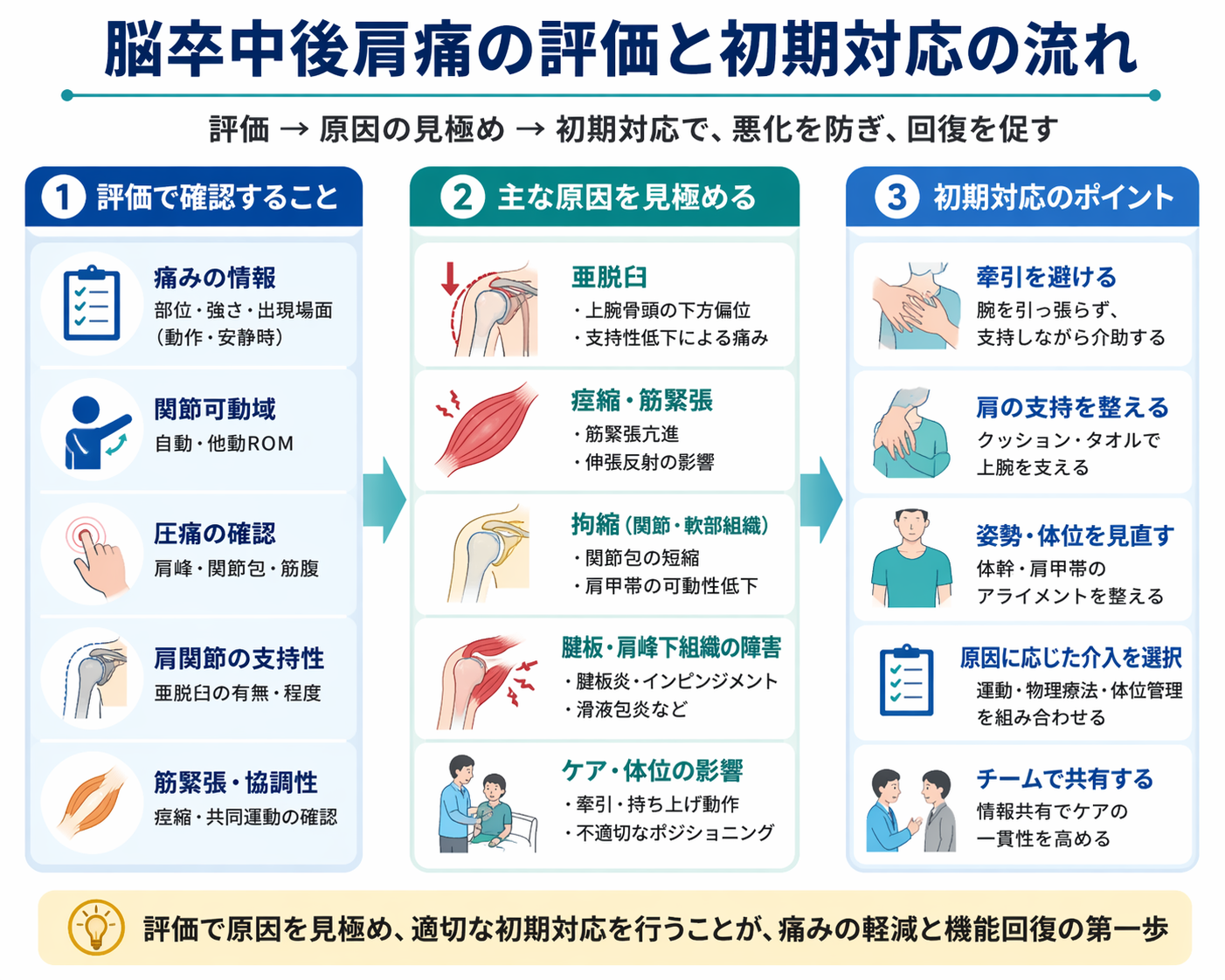
まず見る評価項目
脳卒中後肩痛では、難しい検査を増やす前に、部位・出現動作・安静時痛の有無・他動 ROM ・圧痛・姿勢・介助場面をそろえるだけで、原因仮説の精度が上がります。特に「安静でも痛いか」「動かしたときだけ痛いか」は、初動の優先順位を決めるうえで重要です。
また、単関節の所見だけでなく、体幹の傾き、肩甲帯の位置、座位での上肢支持、 ADL での扱われ方まで見ると、治療室では分からない増悪因子を拾いやすくなります。点数より先に、日常場面で何が起きているかを言語化することが大切です。
※スマホでは表を左右にスクロールできます。
| 項目 | 何を見るか | 疑いやすい主因 | 記録の例 |
|---|---|---|---|
| 痛みの部位 | 前面・外側・後面・広範囲か | 腱板、肩峰下組織、関節周囲、混在 | 左肩前外側に疼痛あり |
| 出現動作 | 挙上、更衣、移乗、体位変換で痛むか | 介助由来、痙縮、機械的負荷 | 更衣時の外転で増悪 |
| 安静時痛 | 臥位・座位で何もしなくても痛いか | 炎症、重度疼痛、複数要因 | 安静時痛は軽度、夜間痛なし |
| 他動 ROM | どの方向で痛いか、終末感はどうか | 拘縮、痙縮、組織障害 | 外転終末域で疼痛あり |
| 圧痛 | 局所に圧痛があるか | 腱板、肩峰下組織、局所炎症 | 大結節周囲に圧痛あり |
| 亜脱臼 | 座位・立位で上腕骨頭が下がるか | 弛緩、支持性低下 | 座位で軽度亜脱臼を認める |
| 姿勢・支持 | 体幹傾斜、肩甲帯位置、上肢支持 | ポジショニング不良、介助要因 | 車椅子座位で上肢支持不十分 |
| ADL 場面 | どの介助で肩が引かれているか | 移乗、更衣、起き上がり時の扱い | 移乗時に麻痺側上肢を牽引 |
痛みの部位と出現動作
「肩が痛い」だけでは情報が足りません。前外側、肩峰下、後方、上腕近位など、どこに痛みが出るかを分けると、局所の負担を推定しやすくなります。さらに、挙上、更衣、寝返り、移乗など、どの場面で再現されるかを確認します。
安静時痛と動作時痛
安静時痛が目立つ場合は、炎症や重度疼痛、夜間のポジショニング不良も含めて考えます。一方、動作時痛が中心なら、介助方法や機械的負荷の見直しが先になることが多いです。
他動 ROM と end feel
他動でどの方向に痛みが出るか、終末感が硬いのか、逃避的なのかを確認します。痛みが強いほど、無理に可動域を追うより、痛みが出にくい軌道と肩甲帯の動きを整える方が安全です。
圧痛と触診で見たい点
局所圧痛が明瞭なら、肩峰下組織や腱板への負担を示唆します。逆に圧痛が乏しく広範囲に痛い場合は、単純な局所障害だけでなく、複数要因の混在も疑います。
肩甲帯・体幹アライメント
体幹が傾き、肩甲帯が下制・前方化していると、上腕骨頭の位置関係が崩れやすくなります。治療場面だけでなく、車椅子座位、ベッド上、離床直後の姿勢まで見ると修正点が分かります。
ADL と介助場面での悪化要因
更衣、移乗、起き上がり、トイレ介助など、痛みが悪化する場面を観察すると、「誰が、どの動きで、どう肩を引いているか」が見つかりやすくなります。ここが修正できると、痛みの軽減につながりやすいです。
原因別の見分け方
脳卒中後肩痛の評価では、所見を 1 つずつ並べるより、どのタイプが前景にあるかを整理した方が介入が決めやすくなります。特に臨床では、亜脱臼単独ではなく、亜脱臼に拘縮や局所炎症が重なっている形がよく見られます。
ここでは、「主因を 1 つに絞る」のではなく、最初に優先して修正すべき因子は何かという視点で見分け方を整理します。痛みのタイプを分けると、動かすべきか、支えるべきか、医師に相談すべきかが決めやすくなります。
※スマホでは表を左右にスクロールできます。
| 主因 | 典型的な場面 | 評価のポイント | 初期対応 |
|---|---|---|---|
| 亜脱臼関連 | 座位・立位で上肢が下がる、移乗で牽引される | 支持性、肩の下垂、介助時の扱い | 支持の見直し、牽引回避、姿勢修正 |
| 痙縮関連 | 更衣や外転・外旋で強く痛む | 筋緊張、肩甲帯の動き、抵抗感 | 動作軌道の修正、痙縮管理、無理な伸張回避 |
| 拘縮・不動化 | 安静が長い、全体に硬い | ROM 制限、終末感、活動量の少なさ | 痛みを抑えながら段階的に活動を戻す |
| 腱板・肩峰下組織 | 特定方向の挙上や更衣で痛む | 局所圧痛、動作再現、姿勢不良 | 負荷動作の調整、局所負担の軽減 |
| 介助・体位由来 | 人が変わると痛みが変わる | 介助手順、車椅子やベッド上の支持 | 介助統一、体位修正、チーム共有 |
亜脱臼が目立つときの見方
弛緩が強く、上肢の支持性が低い時期は、肩を「動かす」より先に「落とさない」「引かない」ことが優先です。座位や立位での上肢支持、移乗時の手の位置、離床直後の取り扱いをそろえます。
痙縮優位のときの見方
痙縮が前景にあるときは、外転や外旋の可動域だけに注目すると痛みが強くなりやすいです。肩甲帯と体幹を整えずに腕だけ動かしていないか、日中の姿勢で内転・内旋に固定されていないかを確認します。
腱板由来を疑うときの見方
局所圧痛や特定方向での疼痛再現がはっきりしている場合は、整形外科的な局所負担も考えます。ただし、脳卒中後では姿勢不良や介助の問題が背景にあることが多いため、局所だけで完結しない視点が必要です。
複数要因が混在しているときの考え方
臨床では「軽い亜脱臼+痙縮+介助由来」のような混在が珍しくありません。混在時は、まず今すぐ悪化要因を減らせるものから修正します。多くは、介助・支持・姿勢の見直しが最初の一手になります。
初期対応とよくある失敗
脳卒中後肩痛の初期対応では、強い徒手操作や反復的な他動運動より、痛みを増やしている場面を減らすことが先です。ベッド上、車椅子、移乗、更衣など、日常で何度も繰り返される負荷を修正できると、治療時間外の悪化を抑えやすくなります。
また、肩だけを見ていると、体幹や肩甲帯の崩れ、上肢支持不足、介助の牽引を見落としやすくなります。痛みが強いときは、 ROM を広げることより、安全に使える範囲を確保し、チームで同じ扱い方にそろえることが優先です。
まず避けたい介助
麻痺側上肢を引いて起こす、移乗で上腕を持って持ち上げる、支えなしで腕を垂らしたまま離床させる、といった介助は避けたいところです。痛みが続くと、防御性の緊張や活動回避を招きやすくなります。
ポジショニングで見直したい点
臥位では肩の落ち込みや前方偏位、座位では上肢支持不足を見直します。支持点をそろえたい場合は、30° 側臥位ポジショニングの手順と記録も参考になります。
痛みが強いときの優先順位
痛みが強い場合は、①悪化場面の中止または修正、②支持と姿勢の見直し、③痛みが少ない範囲での活動維持、④必要時の医師相談、の順で考えると整理しやすいです。原因不明のまま負荷量を増やすのは避けます。
医師連携を急ぐサイン
安静時痛が強い、夜間痛が目立つ、急な腫脹や熱感がある、痛みの増悪が急で説明しにくい、介助修正後も悪化し続けるといった場合は、早めに医師へ共有したい所見です。
※スマホでは表を左右にスクロールできます。
| よくある失敗 | なぜ悪化しやすいか | 修正の考え方 |
|---|---|---|
| 痛いのに ROM を優先する | 主因が不明なまま負荷を加えるため | 原因仮説を立ててから動かす |
| 移乗で麻痺側上肢を引く | 支持性低下や軟部組織への負担が増えるため | 体幹・骨盤・前腕支持で介助する |
| 車椅子で上肢支持がない | 下垂と肩甲帯の崩れが続くため | 座位姿勢と上肢支持をそろえる |
| 介助者ごとに扱いが違う | 治療外で痛みが再燃しやすいため | 申し送り文を固定する |
| 肩だけ見て体幹を見ない | 根本のアライメント不良が残るため | 体幹・肩甲帯・上肢支持を一緒にみる |
共有と記録の型
脳卒中後肩痛は、誰か 1 人が理解していても、病棟全体で扱い方がそろわなければ改善しにくい症状です。そのため、評価結果は長い文章より、痛みの出る場面・疑う主因・避けたい介助が一目で伝わる形にまとめる方が実用的です。
特に申し送りでは、「どこが痛いか」だけでなく、「何をすると悪化するか」「今は何を優先するか」までセットで共有すると、再現性が上がります。再評価では、痛みの強さだけでなく、介助後の変化と ADL での出方を同条件で追うことが重要です。
共有 3 行テンプレ
左肩前外側に動作時痛あり。更衣時の外転で増悪し、座位では上肢支持不足と軽度亜脱臼を認める。麻痺側上肢の牽引を避け、座位支持と介助方法を統一して経過を見る。
再評価でそろえる項目
再評価では、痛みの部位、出現動作、安静時痛の有無、他動 ROM 、座位での支持、移乗時の悪化、の 6 点を同じ条件で確認すると変化が追いやすくなります。
カンファレンスで伝えたい要点
「主因は何か」「悪化させる場面は何か」「今日から全員で変えることは何か」を 1 セットで伝えると、職種間でずれにくくなります。介助の言葉をそろえるだけでも効果があります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
脳卒中後肩痛で最初に見るべき項目は何ですか?
最初に見たいのは、痛みの部位、痛みが出る動作、安静時痛の有無、他動 ROM 、圧痛、亜脱臼の有無、姿勢と介助場面です。特に「どの動きで痛いか」と「安静でも痛いか」は、原因仮説を立てるうえで重要です。
亜脱臼があれば、それだけが肩痛の原因と考えてよいですか?
亜脱臼は重要な所見ですが、それだけで肩痛を説明できないことも少なくありません。痙縮、拘縮、腱板由来の痛み、介助方法の影響が重なっていることも多いため、単独原因と決めつけずに評価することが大切です。
痛みが強いときも ROM 練習は続けるべきですか?
痛みを強く誘発する ROM 練習は、まず見直した方が安全です。可動域の確保が必要でも、疼痛の出方、終末感、姿勢、肩甲帯の動き、介助方法を確認し、悪化させない範囲で進めることが基本になります。
スリングは使った方がよいですか?
スリングの使用は、亜脱臼の程度、移動場面、上肢の支持性、活動性によって考え方が変わります。常時固定ではなく、「どの場面で必要か」を整理し、かえって活動を制限しないように使い分ける視点が大切です。
腱板由来の痛みは脳卒中後でも起こりますか?
起こります。脳卒中後は姿勢の崩れや不適切な介助、肩甲上腕リズムの乱れが重なりやすく、腱板や肩峰下組織の負担が増えることがあります。肩痛を中枢由来だけで考えないことが大切です。
次の一手
脳卒中後肩痛は、肩だけを見ても改善しにくく、上肢機能・姿勢・介助の 3 つを一緒にそろえると整理しやすくなります。次は、全体像 → 上肢評価 → 体位調整の順で読むと、臨床でつながりやすいです。
脳卒中ハブで全体像を確認する / 上肢機能評価の使い分けを見る / 30° 側臥位ポジショニングの手順と記録を見る
参考文献
- National Institute for Health and Care Excellence. Stroke rehabilitation in adults. NICE guideline NG236. 2023. NICE 公式ページ
- Winstein CJ, Stein J, Arena R, et al. Guidelines for Adult Stroke Rehabilitation and Recovery. Stroke. 2016;47(6):e98-e169. doi: 10.1161/STR.0000000000000098
- Tan PL, Chew NWS. Poststroke shoulder pain. Singapore Med J. 2024;65(8):449-453. doi: 10.4103/singaporemedj.SMJ-2021-360 / PubMed
- Zhang Q, Chen D, Shen Y, et al. Incidence and Prevalence of Poststroke Shoulder Pain Among Different Regions of the World, Types, and Assessment Methods: A Systematic Review and Meta-Analysis. Front Neurol. 2021;12:724281. doi: 10.3389/fneur.2021.724281
- 日本脳卒中学会 脳卒中ガイドライン委員会. 脳卒中治療ガイドライン 2021〔改訂 2025〕. 2025. 公式 PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下