リハビリ中止判断は「止める/続ける」だけで考えない
リハビリ中止判断で迷う場面では、「中止するか、続けるか」の 2 択で考えると判断が硬くなります。実務では、明らかに中止・報告すべき場面、負荷を下げて経過観察する場面、条件を確認して実施できる場面を分けて考えることが大切です。
特に新人 PT・OT・ST は、血圧や SpO2 などの数値だけで判断しようとして迷いやすくなります。この記事では、既存の土肥・アンダーソン基準の暗記ではなく、症状・変化・回復の 3 点から「中止」「軽負荷」「経過観察」を整理します。
この記事の役割|基準表ではなく「迷う場面」を整理します
リハビリ中止基準そのものは、土肥・アンダーソンの基準などで整理されています。一方で、実際の現場では「数値は少し悪いが症状はない」「息切れはあるが会話はできる」「起立時だけふらつく」など、基準表だけでは判断しにくい場面が多くあります。
そのため本記事では、基準の丸暗記ではなく、現場で迷いやすい境界例に焦点を当てます。明らかな危険サインを見逃さず、迷う場面では負荷量・姿勢・時間・報告先を調整して、安全に判断をそろえることを目的にします。
まず確認する危険サイン
中止判断で最初に見るべきなのは、数値よりも症状です。胸痛、胸部圧迫感、強い呼吸苦、冷汗、意識状態の変化、強いめまい、急な脱力、普段と違う反応低下がある場合は、負荷量を調整する前に中止・報告を優先します。
数値が正常範囲に見えても、症状が強い場合は安全とは言えません。逆に、数値が少し基準から外れていても、普段の値、疾患背景、医師指示、症状、回復の速さによって対応が変わります。
| サイン | 見るポイント | 対応の方向性 |
|---|---|---|
| 胸部症状 | 胸痛、圧迫感、動悸 | 開始・継続せず報告する |
| 呼吸苦 | 会話困難、努力呼吸、呼吸数増加 | 休息、酸素条件確認、報告を検討する |
| 意識変化 | 反応低下、傾眠、見当識低下 | 急変リスクとして早めに共有する |
| 冷汗・顔色不良 | 蒼白、冷汗、強い倦怠感 | 姿勢を戻し、バイタル確認と報告を行う |
| 強いめまい | 起立時症状、ふらつき、転倒リスク | 離床を進めず、臥位・座位で再評価する |
中止・軽負荷・経過観察の 3 分岐で考える
リハビリ中止判断は、赤・黄・緑の 3 分岐で考えると整理しやすくなります。赤は「中止・報告」、黄は「軽負荷・経過観察」、緑は「条件を確認して実施」です。迷う場面をすべて中止にすると活動量が落ち、逆にすべて続行するとリスクが高まります。
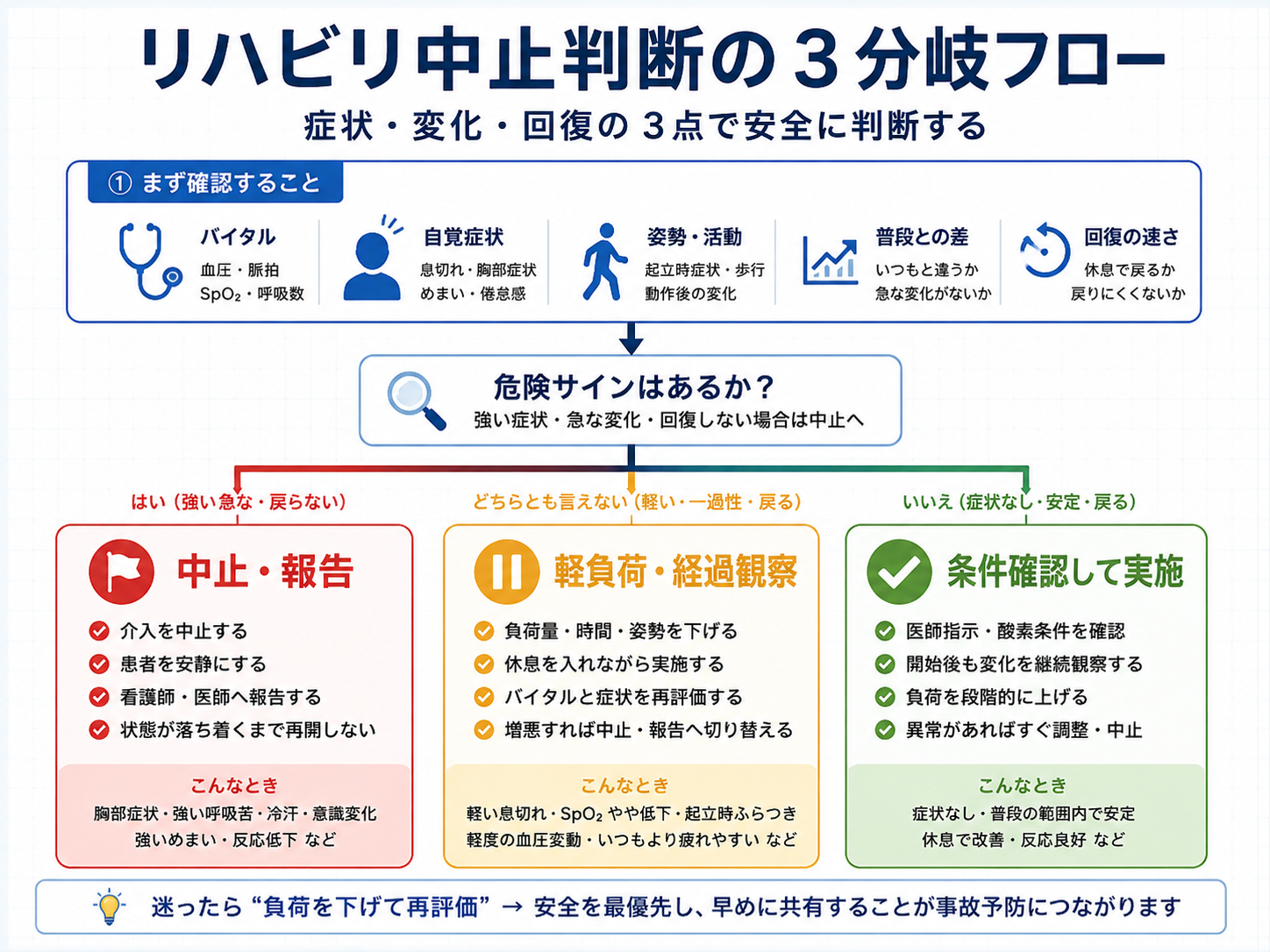
判断の軸は、症状、数値の変化、回復の速さです。症状が強い、変化が急、休んでも戻らない場合は中止寄りです。症状が軽く、休息で戻り、普段の範囲内であれば、負荷を下げて経過観察しながら実施できる場合があります。
| 判断 | 目安 | 実務での対応 |
|---|---|---|
| 中止・報告 | 症状が強い/急な変化/回復しない | 介入を止め、看護師・医師へ共有する |
| 軽負荷・経過観察 | 症状が軽い/休息で戻る/普段と大きく変わらない | 負荷量、姿勢、時間を下げて再評価する |
| 条件確認して実施 | 症状なし/普段の範囲内/反応良好 | 開始後も変化を見ながら進める |
新人 PT・OT・ST が迷いやすい場面
新人が迷いやすいのは、明らかな異常ではなく「少し気になる」場面です。たとえば、血圧が高めだが症状はない、SpO2 が低めだが普段通り、息切れはあるが会話可能、起立時だけふらつく、といった場面です。
このような場面では、単発の数値で判断せず、普段の値、症状、姿勢変化、回復時間、医師指示を確認します。前回より悪い、休んでも戻らない、症状が増える場合は中止・報告寄りに考えます。
| 迷う場面 | 確認すること | 判断の方向性 |
|---|---|---|
| 血圧が高いが症状なし | 普段の血圧、頭痛、胸部症状、医師指示 | 症状や急上昇があれば報告。無症状でも軽負荷を検討 |
| SpO2 が低め | 普段の値、酸素条件、呼吸数、努力呼吸 | 呼吸苦や回復遅延があれば中止・報告寄り |
| 息切れがある | 会話可能か、Borg、回復時間、呼吸数 | 軽度なら休息を挟む。増悪するなら中止 |
| 起立時だけふらつく | 姿勢変化、血圧低下、顔色、転倒リスク | 立位・歩行へ進めず、座位や臥位で再評価 |
| いつもより元気がない | 発熱、睡眠、食事、せん妄、感染兆候 | 数値正常でも軽負荷または報告を検討 |
報告・共有のポイント
中止や軽負荷を判断したときは、「何となく危ない」ではなく、症状、数値、変化、対応、回復の有無を短く共有します。報告内容が整理されていると、看護師や医師も次の判断をしやすくなります。
特に重要なのは、開始前から異常だったのか、介入中に変化したのか、休息で戻ったのかです。次回以降のリハにも影響するため、報告だけで終わらせず、記録にも残します。
| 項目 | 伝える内容 | 例 |
|---|---|---|
| 症状 | 患者さんが訴えたこと | めまい、息切れ、胸部違和感 |
| 数値 | 血圧、脈拍、SpO2、呼吸数など | 端座位で血圧低下、SpO2 低下 |
| 変化 | いつ、何をした後に変わったか | 立位後にふらつき出現 |
| 対応 | 中止、休息、姿勢変更、負荷調整 | 臥位へ戻し休息、歩行は中止 |
| 回復 | 休息で戻ったか、症状が残るか | 5 分休息後も倦怠感持続 |
現場の詰まりどころ|よくある失敗と回避策
よくある失敗は、基準値だけで判断してしまうことです。基準値は重要ですが、患者さんの普段の状態、疾患背景、薬剤、運動前後の変化、症状を合わせないと、過剰中止にも過負荷にもつながります。
もう 1 つの失敗は、迷った場面を記録に残さないことです。中止した理由、軽負荷にした理由、再開条件が記録されていないと、次回担当者が同じ判断で迷います。
| よくある失敗 | 起こる問題 | 回避策 |
|---|---|---|
| 数値だけで判断する | 症状や普段との差を見落とす | 症状・変化・回復をセットで見る |
| すぐ全中止にする | 活動量低下につながる | 軽負荷・短時間・姿勢変更も検討する |
| 無理に続ける | 急変や転倒リスクが上がる | 回復しない変化は中止・報告する |
| 報告が曖昧 | 多職種が判断しにくい | 症状、数値、対応、回復を簡潔に伝える |
| 記録が残らない | 次回も同じ場面で迷う | 中止理由と再開条件を残す |
記録例・申し送り例
中止判断の記録では、「中止した」だけで終わらせず、なぜ中止したのか、どのように回復したのか、次回は何に注意するのかを残します。これにより、同じ患者さんを別の担当者が見るときにも判断がそろいやすくなります。
記録は長く書く必要はありません。症状、数値、変化、対応、報告、次回の注意点が入っていれば、実務上は十分に伝わります。
| 場面 | 記録例 | ポイント |
|---|---|---|
| 中止 | 端座位後にめまい訴えあり。顔色不良を認めたため臥位へ戻し休息。歩行練習は中止し、看護師へ報告。 | 症状、対応、報告先を残す |
| 軽負荷 | 開始前より軽度息切れあり。SpO2 は普段範囲内で推移。歩行距離を短縮し、休息を挟みながら実施。 | 軽負荷にした理由を書く |
| 経過観察 | 立位時に一過性のふらつきあり。座位休息で速やかに軽快。立位練習は短時間に変更し、次回も起立時症状を確認。 | 回復と次回注意点を書く |
| 報告 | リハ中に胸部違和感の訴えあり。介入中止し、バイタル確認後に看護師へ報告。以後のリハは医師指示確認後とした。 | 再開条件まで残す |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
リハビリ中止基準は数値だけで判断してよいですか?
数値は重要ですが、数値だけでは不十分です。症状、普段との差、姿勢変化、回復の速さ、医師指示、疾患背景を合わせて判断します。特に胸部症状、強い呼吸苦、意識変化、冷汗がある場合は、数値にかかわらず中止・報告を優先します。
血圧が高いけれど症状がない場合はどうしますか?
普段の血圧、直前の活動、薬剤、頭痛や胸部症状の有無を確認します。症状がなくても普段より明らかに高い、急に上がった、医師指示を超えている場合は報告を検討します。実施する場合も軽負荷・短時間から始めます。
SpO2 が低めでも普段通りなら実施できますか?
普段の値、酸素投与条件、呼吸数、努力呼吸、会話のしやすさを確認します。普段通りでも、息切れが強い、回復が遅い、呼吸数が増えている場合は中止・報告寄りに考えます。
軽い息切れがある場合は中止ですか?
必ず中止とは限りません。会話可能か、休息で回復するか、Borg などの主観的強度がどの程度かを確認します。軽い息切れで休息により回復する場合は、負荷を下げて経過観察しながら実施する選択肢があります。
中止した後は何を記録すればよいですか?
症状、数値、変化が出た場面、実施した対応、報告先、回復の有無、次回の注意点を残します。特に「再開条件」を書いておくと、次回担当者が判断しやすくなります。
次の一手
中止判断を安定させるには、開始前の観察、実施中の変化、終了後の記録をつなげて考えることが重要です。まずはリハ前バイタルチェックと既存の中止基準記事を組み合わせて、部署内で判断の型をそろえると運用しやすくなります。
参考文献
- 日本リハビリテーション医学会 診療ガイドライン委員会ほか. リハビリテーション医療における安全管理・推進のためのガイドライン. J-STAGE
- Royal College of Physicians. National Early Warning Score (NEWS) 2: Standardising the assessment of acute-illness severity in the NHS. Updated report of a working party. London: RCP; 2017. RCP
- Fletcher GF, Ades PA, Kligfield P, et al. Exercise standards for testing and training: a scientific statement from the American Heart Association. Circulation. 2013;128(8):873-934. doi:10.1161/CIR.0b013e31829b5b44. DOI
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



