リハビリ中止時の記録は「中止理由」だけでは不十分
リハビリ中にバイタル異常、疼痛、発熱、呼吸苦、めまいなどが出現した場合は、安全を優先して中止・短縮を判断します。このとき、「体調不良のため中止」だけで終わると、どの状態を見て、どのように判断し、誰へ共有したのかが分かりにくくなります。
この記事では、PT・OT・ST がリハビリ中止時に残したいカルテ記載、NG記録と改善例、医師・看護師への報告、再開条件の書き方を整理します。中止基準そのものを暗記する記事ではなく、現場で「中止した日」を説明できる記録にするための実務記事です。
中止・短縮・算定判断をあわせて確認する
中止時の記録は、実施時間、算定できない日、拒否時記録ともつながります。まず全体像を押さえたうえで、体調変化やリスク管理による中止記録を整理すると実務で使いやすくなります。
中止時にまず確認したい項目
中止時の記録では、単に「中止した」と書くのではなく、何を確認して中止判断に至ったかを残します。具体的には、バイタルサイン、自覚症状、実施内容、変化が起きた場面、対応、報告先、次回方針を整理します。
中止基準は疾患、手術後、医師指示、施設基準、院内マニュアルによって異なります。そのため、数値だけで機械的に判断するのではなく、症状や経過、リスク、医師指示をあわせて記録することが重要です。
| 確認項目 | 見るポイント | 記録の方向性 |
|---|---|---|
| バイタル | 血圧、脈拍、SpO2、体温、呼吸数 | 中止前後の値と変化を残す |
| 自覚症状 | 疼痛、息切れ、めまい、胸部症状、倦怠感 | 訴えと出現場面を残す |
| 実施内容 | 何をどこまで実施したか | 中止前の内容と時間を残す |
| 対応 | 休息、体位調整、測定、報告、再提案 | 実施した対応と共有先を残す |
| 次回方針 | 再開条件、負荷量、開始姿勢 | 次に何を確認するか残す |
バイタル異常で中止した場合
血圧高値、血圧低下、脈拍異常、SpO2 低下、呼吸数増加などで中止した場合は、数値だけでなく、症状と実施場面をあわせて記録します。たとえば「血圧高値のため中止」だけでは、安静時から高かったのか、運動で上昇したのか、症状があったのかが分かりません。
記録では、開始前の値、変化が出た場面、中止時の値、休息後の回復、報告先、次回の負荷量を残します。とくに急性期や術後、心疾患・呼吸器疾患のある患者では、医師指示や院内基準との整合を確認します。
| 場面 | 残したい内容 | 記録例 |
|---|---|---|
| 血圧高値 | 値、症状、実施場面、報告先 | 歩行前 BP 180/96、頭痛訴えあり。本日は歩行練習見送り、医師へ報告。 |
| SpO2低下 | 低下場面、最低値、回復、酸素条件 | 歩行後 SpO2 88%まで低下。座位休息で 92%へ回復、看護師へ共有。 |
| 脈拍上昇 | 運動前後の値、自覚症状、休息後変化 | 立位練習後 HR 132/分、息切れ訴えあり。休息後 HR 104/分。 |
疼痛・めまい・呼吸苦で中止した場合
疼痛、めまい、呼吸苦、胸部不快感、強い疲労感などで中止した場合は、症状名だけでなく、どの動作で出現したか、どの程度だったか、休息や体位調整で変化したかを残します。
疼痛であれば部位、強さ、出現動作、負荷量を記録します。呼吸苦であれば、SpO2、呼吸数、酸素条件、会話のしやすさなども確認します。中止後に看護師や医師へ共有した場合は、共有内容も残しておくとチーム対応につながります。
発熱・倦怠感で見送る場合
発熱や倦怠感でリハビリを見送る場合は、実施前に中止したのか、一部実施後に短縮したのかを分けて記録します。実施していない場合は、訓練実施記録ではなく、経過記録として残す運用が分かりやすくなります。
発熱時は、体温だけでなく、悪寒、倦怠感、食事摂取、呼吸状態、感染徴候、医師・看護師の方針も確認します。次回再開時に何を確認するかまで記録しておくと、継続判断がしやすくなります。
NG記録と改善例
中止時の記録で避けたいのは、「中止」「体調不良」「痛みあり」だけで終わる書き方です。中止判断の根拠が残らないため、次回の負荷量調整や多職種共有に使いにくくなります。
改善のポイントは、状態・場面・判断・対応を短く入れることです。すべてを長文で書く必要はありませんが、後から見て「なぜ中止したか」が分かる記録にします。
| 場面 | NG記録 | 改善例 |
|---|---|---|
| 発熱 | 発熱のため中止 | 体温 37.8℃、倦怠感強く離床見送り。看護師へ共有。 |
| 血圧高値 | 血圧高く中止 | BP 180/96、頭痛訴えあり歩行練習中止。医師へ報告。 |
| 疼痛 | 痛みあり中止 | 立位で右膝痛 NRS 7、荷重練習を中止し座位練習へ変更。 |
| SpO2低下 | SpO2低下で中止 | 歩行後 SpO2 88%まで低下。座位休息で 92%へ回復し看護師へ共有。 |
| めまい | めまいあり中止 | 端座位で浮動感あり。臥位へ戻し血圧再測定、症状軽減を確認。 |
医師・看護師への報告をどう残すか
中止判断をしたときは、必要に応じて看護師や医師へ共有します。特に、バイタル異常、胸部症状、呼吸苦、意識状態の変化、転倒リスクが高い症状がある場合は、リハ職だけで判断を完結させないことが重要です。
記録では、「報告した」だけでなく、誰に、何を、どのように共有したかを短く残します。SBAR のように、状況、背景、評価、提案の順で整理すると、報告内容が記録にも反映しやすくなります。
| 項目 | 書く内容 | 記録例 |
|---|---|---|
| 共有先 | 医師、看護師、リーダー、家族など | 血圧高値について病棟看護師へ共有 |
| 共有内容 | 症状、数値、実施内容、中止理由 | 歩行後の SpO2 低下と休息後の回復を報告 |
| 指示・方針 | 再開条件、負荷量、見送り判断 | 本日は離床見送り、明日再評価予定 |
再開条件と次回方針の書き方
中止時の記録では、その日の判断だけでなく、次回どう再開するかも重要です。再開条件が曖昧だと、次の担当者が同じ場面で迷いやすくなります。
たとえば、発熱なら解熱状況、疼痛なら疼痛評価と負荷量、SpO2低下なら酸素条件と休息後回復、血圧異常なら安静時血圧や医師指示を確認します。次回方針は、短くてもよいので「何を見て再開するか」が分かる形にします。
| 中止理由 | 次回確認すること | 方針例 |
|---|---|---|
| 発熱 | 体温、倦怠感、食事摂取、医師指示 | 解熱後、端座位から再開予定 |
| 疼痛 | 疼痛部位、NRS、荷重時痛、鎮痛薬状況 | 疼痛評価後、座位練習中心に負荷調整 |
| SpO2低下 | 安静時 SpO2、酸素条件、息切れ | 短距離歩行から再開し、SpO2 を再確認 |
| 血圧異常 | 安静時血圧、症状、医師指示 | 血圧安定を確認後、離床可否を再判断 |
監査で見られやすいポイント
中止時の記録では、実施した時間、実施内容、中止理由、報告先の整合性が重要です。予定単位どおりの記録になっているのに、本文では「体調不良で中止」と書かれている場合、実施状況を説明しにくくなります。
また、同じ定型文で「体調不良のため中止」が続くと、患者状態や方針変更が見えません。中止が続く場合は、原因分析、多職種共有、計画の見直し、再開条件まで残しておくと実務上も監査上も説明しやすくなります。
| 確認点 | 見られやすい理由 | 対策 |
|---|---|---|
| 実施時間 | 中止前に何をどこまで実施したか確認するため | 開始・終了時刻と実施内容を残す |
| 中止理由 | 安全判断の根拠になるため | 症状・数値・場面を具体化する |
| 報告先 | チーム対応の経過を確認するため | 誰に何を共有したか残す |
| 次回方針 | 継続判断の根拠になるため | 再開条件と負荷量を残す |
現場でよくある失敗
よくある失敗は、「体調不良」「疼痛あり」「バイタル不安定」など、理由が広すぎる表現で終わることです。これでは、どの程度の異常で中止したのか、次回何を確認すればよいのかが分かりません。
もう 1 つの失敗は、算定記録と中止記録が矛盾することです。中止した場合は、実施した時間と内容、中止後の対応を分けて記録し、必要に応じて算定可否を医事課や管理者へ確認します。
中止判断の記録が属人化していると、スタッフ間で対応がずれやすくなります。
バイタル異常や疼痛時の報告ルート、再開条件、記録の型が曖昧な職場では、新人や異動者ほど迷いやすくなります。教育体制や記録文化に不安がある場合は、働き方の整理もあわせて行うと負担を減らしやすくなります。
迷ったときの記録フロー
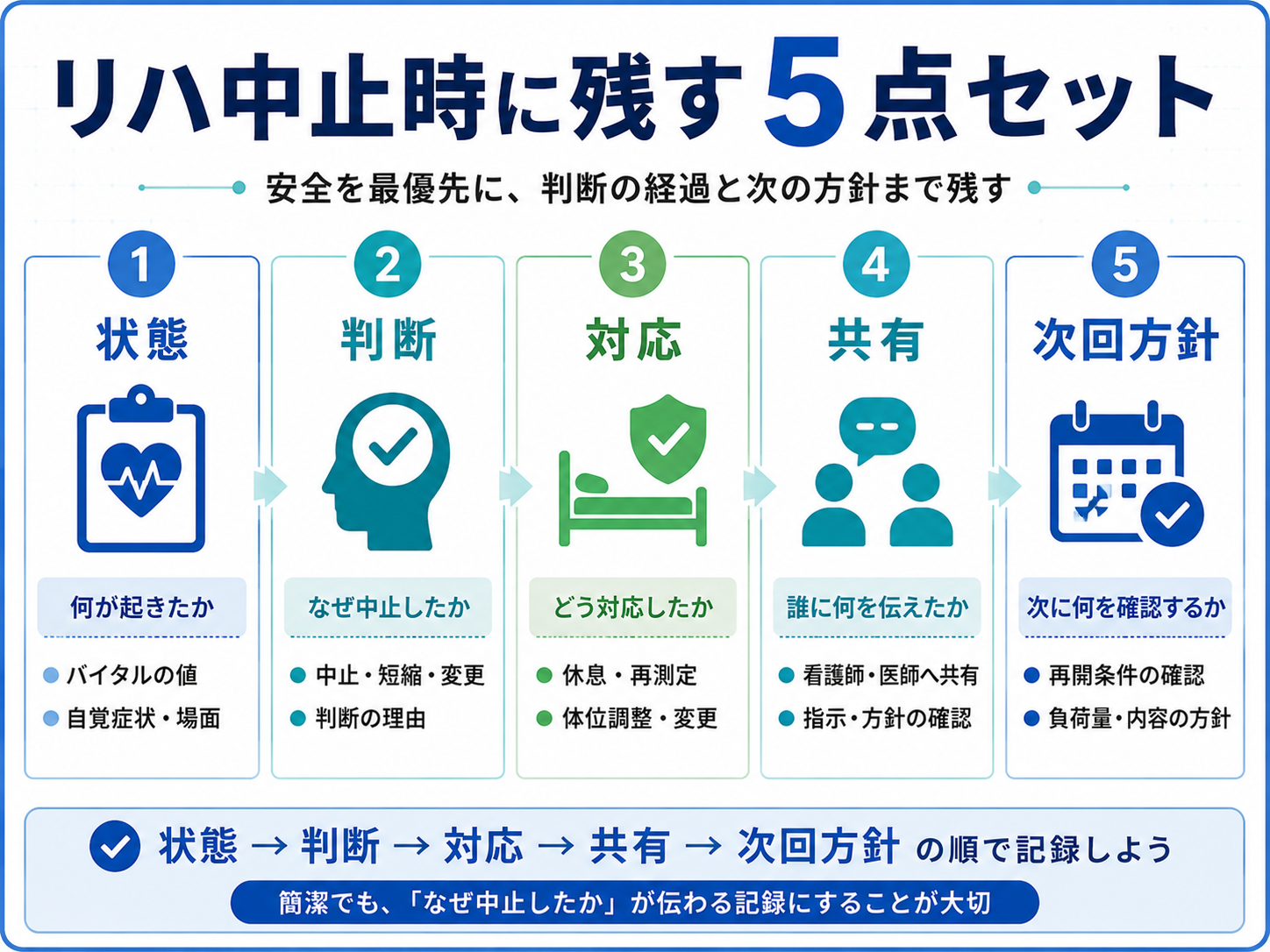
中止時の記録で迷ったら、「中止理由」から書き始めるより、状態、判断、対応、共有、次回方針の順に整理すると書きやすくなります。安全判断の経過が残るため、次の担当者にも伝わりやすくなります。
特に、急変に近い場面や医師報告が必要な場面では、記録と報告をセットで考えます。記録の目的は、責任回避ではなく、安全な再開とチーム共有につなげることです。
| 順番 | 確認すること | 記録に入れる内容 |
|---|---|---|
| 1 | 状態 | バイタル、自覚症状、出現場面 |
| 2 | 判断 | 中止・短縮・内容変更の理由 |
| 3 | 対応 | 休息、体位調整、再測定、訓練変更 |
| 4 | 共有 | 看護師・医師への報告、指示内容 |
| 5 | 次回方針 | 再開条件、負荷量、確認項目 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
リハビリを中止した日は算定できますか?
中止前に実施した時間と内容がある場合は、実際の実施状況に基づいて確認します。実施していない場合や要件を満たさない場合は算定が難しくなります。迷う場合は、記録と医事課確認を分けて整理します。
「体調不良のため中止」だけでは不十分ですか?
不十分になりやすい記録です。体温、血圧、SpO2、疼痛、めまい、呼吸苦など、どの状態を見て中止したのかを短く加えると、次回方針につながりやすくなります。
疼痛で中止した場合は何を書きますか?
疼痛部位、強さ、出現した動作、実施内容、対応、次回の負荷調整を記録します。可能であれば NRS などを用いて痛みの程度を共有しやすくします。
バイタル異常時は必ず医師へ報告しますか?
施設基準、医師指示、患者状態、症状の有無によって判断します。看護師への共有でよい場合もありますが、胸部症状、意識状態の変化、著明な SpO2 低下などは速やかな共有が必要です。
中止が続く場合はどう記録しますか?
同じ定型文を繰り返すのではなく、原因、状態変化、報告先、計画見直し、再開条件を残します。必要に応じてカンファレンスや医師指示の確認につなげます。
次の一手
リハビリ中止時の記録は、「なぜ中止したか」だけでなく、状態、判断、対応、共有、次回方針まで残すと実務で使いやすくなります。まずは部署内で、バイタル異常・疼痛・発熱・呼吸苦の 4 場面について記録の型をそろえることから始めてください。
関連して、中止前に実施した時間の扱いは リハビリ実施時間の記録記事、算定できない日の全体像は リハビリが算定できない日の記事、拒否で実施できなかった日の記録は リハビリ拒否時の記録記事 をあわせて確認してください。
参考文献
- 厚生労働省. 第 7 部 リハビリテーション. https://www.mhlw.go.jp/topics/2008/03/dl/tp0305-1d_0014.pdf
- 厚生労働省. 令和 6 年度診療報酬改定について. https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000188411_00045.html
- 日本リハビリテーション医学会. リハビリテーション医療における安全管理・推進のためのガイドライン. https://www.jarm.or.jp/nii/iinkai/sinryo-guide/risk-manage_GL_draft.pdf
- 東北厚生局. 保険診療と個別指導(医科)第 8 回. 2025. https://kouseikyoku.mhlw.go.jp/tohoku/000412592.pdf
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下


