結論|生化学検査値は「異常値を覚える」より「介入判断に返す順番」を固定すると新人教育が進みます
新人教育で生化学検査値が難しくなる理由は、項目数の多さより「どの順で見て、何を判断するか」が曖昧なことです。 PT・OT・ST の実務では、検査値を暗記するだけでなく、当日の介入可否と観察ポイントに翻訳できることが重要です。本記事では、臨床で再現しやすい最小フローを示します。
まずは「炎症・感染」「貧血」「栄養」「腎機能・電解質」「血糖」の 5 つを固定順で確認しましょう。ポイントは “単発の数値” ではなく、採血日時と前回値をセットで見て、当日方針を 3 区分で言語化することです。
新人向け 5 分フロー|検査値チェックの標準手順
現場で迷いを減らすには、毎回同じ順番で確認することが最優先です。数値の意味を深く理解する前に、まず「どの項目を先に見るか」を統一すると、申し送りと介入判断が安定します。部署内で共通化しやすい 5 手順を以下に示します。
この手順は、急性期・回復期・外来のいずれでも運用可能です。迷ったときは、当日方針を軽くし、相談につながる形で “判断を書き切る” ところまでをセットにしてください。
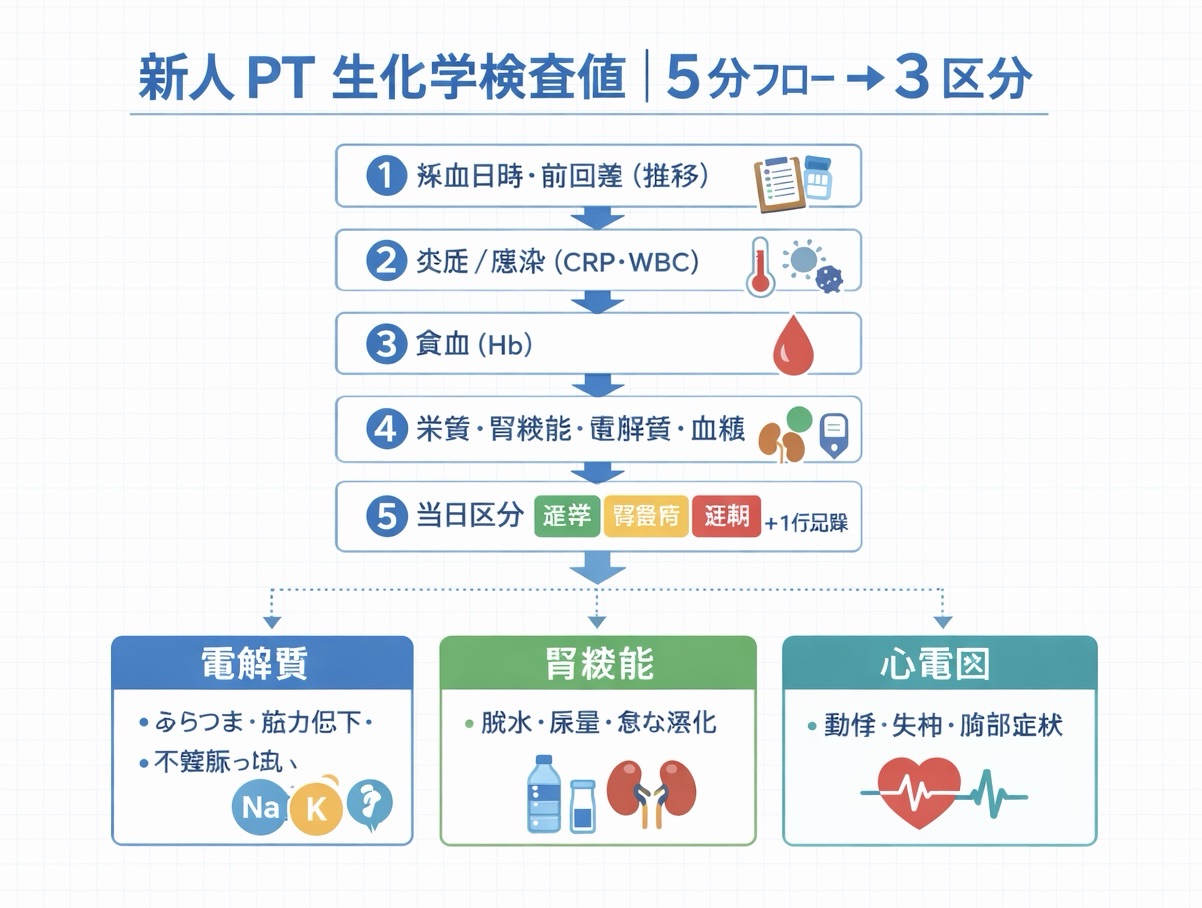
- 採血日時と前回値を確認する(単回値ではなく推移を見る)
- 炎症・感染関連を確認する( CRP 、 WBC など)
- 貧血・酸素運搬関連を確認する( Hb 、 RBC など)
- 栄養・腎機能・電解質・血糖を確認する
- 当日介入を「通常 / 軽負荷 / 延期」で決めて記録する
PT 実務の早見表|まず押さえる生化学検査値
新人教育では、横並び比較の表を使うと理解が早くなります。ここでは「細かな正常域の暗記」ではなく、「 PT がまず確認する意味」と「介入への反映」を中心に整理しています。施設基準や主治医方針がある場合は、必ずそちらを優先してください。
数値は単独評価ではなく、症状・バイタル・経時変化とセットで解釈します。特に “前回差” と “急な変化” は、当日判断に強く影響します。
| 項目 | 主に見る目的 | PT がまず確認する点 | 当日介入への反映 |
|---|---|---|---|
| CRP / WBC | 炎症・感染の活動性 | 上昇傾向か、症状・発熱と一致するか | 負荷量調整、観察頻度増、必要時相談 |
| Hb | 酸素運搬能の把握 | 低下傾向、息切れ・易疲労の有無 | 運動強度を段階化し休息を確保 |
| Alb / TP | 栄養状態の把握 | 慢性的低栄養の示唆、体重変化 | 持久課題量、回復見込み、栄養連携 |
| BUN / Cr / eGFR | 腎機能・代謝負担の把握 | 急な悪化、脱水所見、尿量情報 | 脱水悪化を避ける運用、負荷設定見直し |
| Na / K | 電解質異常リスクの把握 | 急な変動、意識・筋力・不整脈症状 | 実施可否を区分で揃え、必要時相談 |
| 血糖(随時/空腹時) | 低血糖・高血糖リスクの把握 | 食事・インスリンとの時系列 | 実施時間調整、補食・観察の強化 |
判断テンプレ|通常・軽負荷・延期の 3 区分で揃える
検査値を見ても介入判断が書けないと、教育は進みません。そこで、当日方針を 3 区分で固定し、根拠を 1 行で残す運用を推奨します。判断の一貫性が上がり、先輩間で指導差が出にくくなります。
迷うケースでは「軽負荷または延期+相談」を基本にすると、過負荷や見落としを減らせます。単独判断を避けることも重要なスキルです。
| 区分 | 判断の目安 | 実施の要点 | 記録例(要約) |
|---|---|---|---|
| 通常 | 大きな急変示唆がなく全身状態が安定 | 既定プログラム実施、通常観察 | 採血推移と症状が安定のため通常実施 |
| 軽負荷 | 注意所見あり、症状または推移に懸念 | 強度・時間を下げ、休息を増やす | 炎症/貧血傾向を踏まえ軽負荷で実施 |
| 延期 | 急性悪化の可能性、重い症状を伴う | 介入を見合わせ相談を優先 | 本日延期し相談、状態変化を優先して確認 |
現場の詰まりどころ|新人教育で止まりやすい 3 点
教育が止まる原因は、知識不足より「運用が標準化されていないこと」です。確認順、相談トリガー、記録様式が揃っていないと、同じ採血データでも判断が分かれます。まずはこの 3 点を明文化しましょう。
ここは “解決の三段” で整えると回ります: よくある失敗 を共有し、 回避の手順 を固定し、連携の型は 離床の中止基準と再開基準 のように “同じ言葉” に寄せていきます。
よくある失敗
- 確認順が毎回変わり、報告が抜ける(推移が抜けやすい)
- 相談トリガーが曖昧で、軽負荷/延期の切替が遅れる
- 所見と当日方針が別々に記録され、振り返りに使えない
回避の手順
- 「採血日時+前回値+症状」を 1 セットで書く
- 当日方針は必ず「通常 / 軽負荷 / 延期」の 3 区分で言い切る
- 相談先とタイミングを “先に” 決め、迷いを減らす
関連リンク|画像・心電図へ広げる前の土台づくり
検査値の運用が固まると、画像読影や心電図の判断とも接続しやすくなります。シリーズ一覧は 画像読影ハブ から確認できます。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 新人はどの検査値から覚えるべきですか?
A. まずは CRP / WBC、 Hb、 Alb、腎機能( BUN / Cr / eGFR )、電解質( Na / K )、血糖の順で十分です。項目数を増やすより、同じ順番で毎回確認できる運用を優先してください。
Q2. 正常値を全部暗記しないと臨床で使えませんか?
A. 暗記より先に「前回との変化」「症状との整合」「当日介入判断」をセットで見るほうが実務的です。施設基準を参照しながら、推移で判断する習慣をつけると安定します。
Q3. 検査値と症状が一致しないときはどうしますか?
A. 単独判断を避け、軽負荷または延期を選び、相談につなげます。検査値のみで結論を出さず、バイタル・自覚症状・観察所見を合わせて判断することが重要です。
Q4. 指導者は何を標準化すれば教育しやすいですか?
A. 「確認順」「相談トリガー」「記録テンプレ」の 3 点です。特に記録を「所見 → 当日区分 → 次回方針」の形式に統一すると、振り返りがしやすくなります。
次の一手|今日から回せる最小運用
まずは本記事の 5 分フローを使い、 1 週間だけでも「同じ順番で確認 → 3 区分で記録」をチームで試してください。これだけで新人の報告品質と介入判断の再現性が上がります。
- 同ジャンル A(全体像):新人 PT の臨床ガイド(確認順の総論)
- 同ジャンル B(すぐ実装):電解質異常の介入判断( Na / K / Ca )
参考文献
- Pepys MB, Hirschfield GM. C-reactive protein: a critical update. J Clin Invest. 2003;111(12):1805-1812. doi: 10.1172/JCI18921. PubMed: 12813013.
- Don BR, Kaysen G. Serum albumin: relationship to inflammation and nutrition. Semin Dial. 2004;17(6):432-437. doi: 10.1111/j.0894-0959.2004.17603.x.
- Levin A, et al. Executive summary of the KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Int. 2024. PubMed: 38519239.
- Colberg SR, Sigal RJ, Yardley JE, et al. Physical Activity/Exercise and Diabetes: A Position Statement of the American Diabetes Association. Diabetes Care. 2016;39(11):2065-2079. doi: 10.2337/dc16-1728. PubMed: 27926890.
- Weiner ID, Wingo CS. Hyperkalemia: a potential silent killer. J Am Soc Nephrol. 1998;9(8):1535-1543. doi: 10.1681/ASN.V981535. PubMed: 9697678.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下