褥瘡対策の基準は「対象 → 計画 → 記録」で見ると整理しやすいです
褥瘡対策の基準で現場が止まりやすいのは、通知の文言そのものよりも「誰を対象に危険因子評価するか」「危険因子あり/褥瘡ありを誰が診療計画へつなぐか」「何を資料として残せば説明が通るか」が曖昧なときです。本記事は、その迷いを 対象 → 計画 → 記録 の 3 つに絞って整理するページです。
このページで答えるのは、入院基本料の施設基準として求められる全体フローまでです。診療計画書の各欄の埋め方、様式 5 の 4 の集計、療養病棟の加算判定は別記事に役割を分け、ここでは「基準の骨格」と「監査で崩れやすい所」を最短でつかめる状態を目指します。
評価や記録の型は、個人の努力だけでなく学べる環境でも差が出ます。
今の職場で教育体制がない、相談相手がいない、標準化の見本が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
PT キャリアガイドを見る褥瘡対策の基準とは?(PT 向けに一言で)
褥瘡対策の基準は、入院基本料を算定する前提として、院内で褥瘡対策が行われており、褥瘡対策チームが設置され、対象患者の危険因子評価と必要時の診療計画が回っていることを求める基準です。ポイントは、褥瘡ができてから動くのではなく、入院早期から危険因子評価と計画立案をつなげるところにあります。
PT に必要なのは、条文を丸暗記することではなく、どこで自分が関わるかを固定することです。具体的には、日常生活自立度の低い患者で危険因子評価の対象を拾い、危険因子あり/褥瘡ありなら診療計画へ接続し、支持面・ポジショニング・離床・栄養連携の見直しを“同じ言葉”で残せるようにします。
施設として先にそろえるもの(体制・会議・記録)
施設基準は、個々の症例のうまさよりも「院内として回る仕組み」が問われます。先にそろえるべきなのは、①褥瘡対策チームの設置根拠、②危険因子評価から診療計画へつなぐ標準手順、③活動記録と保存場所、④体圧分散マットレス等の体制の 4 点です。
特に監査で説明しやすいのは、設置規程・メンバー表・活動記録・研修記録・物品一覧 が一続きで出せる状態です。委員会、ラウンド、病棟カンファのどれを使うかは院内運用次第ですが、「誰が・いつ・何を確認し、どこへ残すか」が 1 枚で説明できる形にしておくと崩れにくくなります。
入院患者 1 人あたりの褥瘡対策フロー(最小の全体像)
患者単位の流れは、入院時の危険因子評価 → 結果で分岐 → 必要時に診療計画 → 実施・見直し → 必要時に報告や加算へ接続 の順で見ると整理しやすいです。危険因子評価がゴールではなく、そこから計画と記録へつながって初めて施設基準の運用として回ります。
危険因子がない患者は標準ケアを継続し、状態変化で再評価します。危険因子あり、または既に褥瘡がある患者は、診療計画へつなぎ、支持面・体位・スキンケア・栄養・離床の見直しを回します。この段階で必要事項が記録に落ちていれば、後から監査や集計に接続しやすくなります。
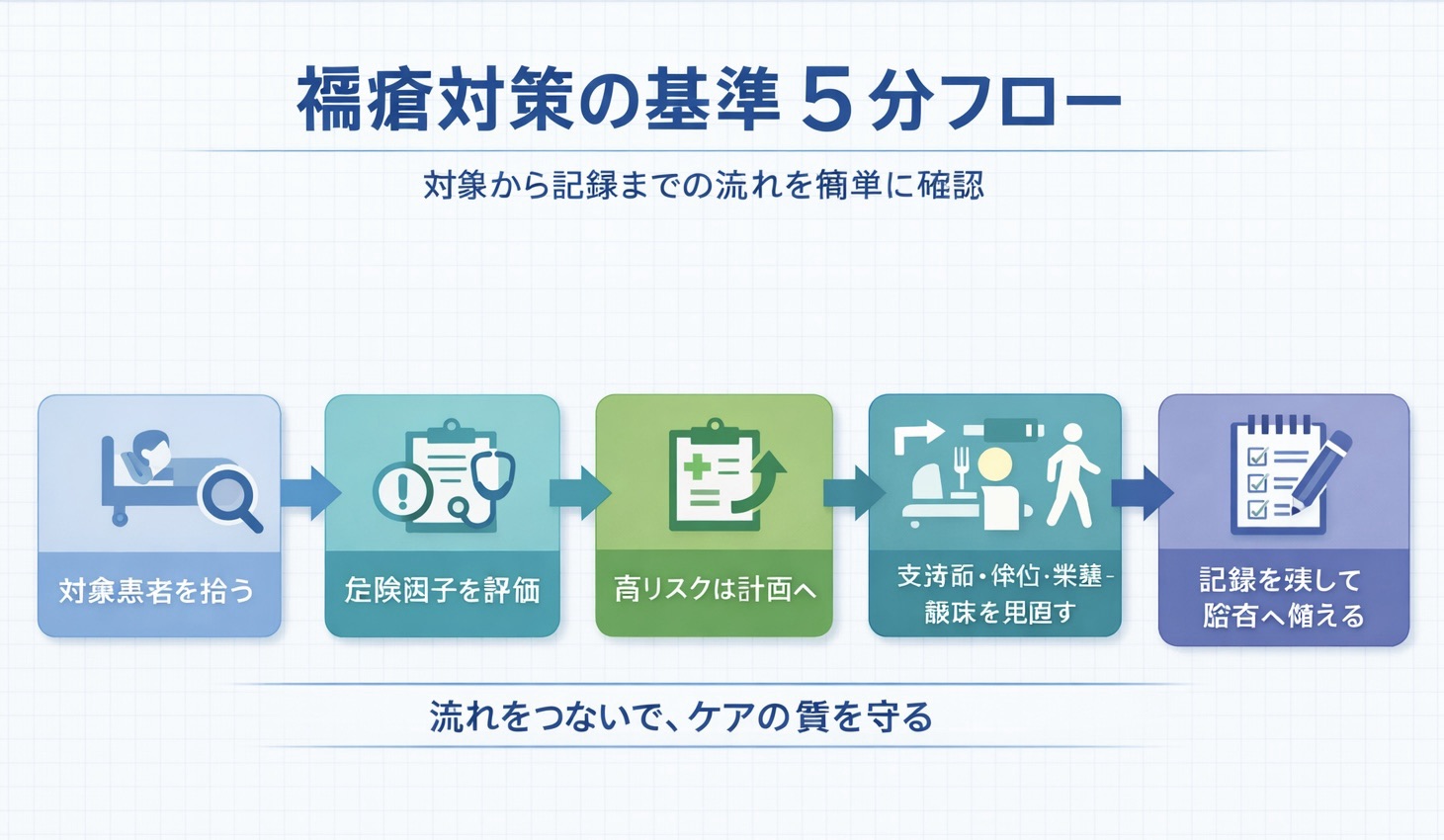
図版では、制度文書を読むだけではつかみにくい「どこで分岐し、どこで記録へ戻るか」を 1 枚で確認できるようにしています。本文を読む前後で見比べると、対象 → 計画 → 記録の流れが頭に入りやすくなります。
褥瘡対策加算・ハイリスク患者ケア加算との関係(混乱を防ぐ整理)
ここで押さえたいのは、施設の基準 と 症例ごとの加算 は層が違うという点です。このページが扱うのは、入院基本料に共通する「土台」です。土台の上に、療養病棟の褥瘡対策加算や、褥瘡ハイリスク患者ケア加算のような各論が乗ります。
つまり、このページだけで月次の加算判定までは決まりません。ここで決めるのは「対象を外さない」「計画を止めない」「出せる資料をそろえる」の 3 点です。加算判定や報告集計は、それぞれの子記事で確認する前提にしておくと、ページの役割がぶれません。
適時調査で見られやすいポイントとセルフチェック
適時調査では「やっているつもり」よりも、通知で求められる項目が様式と資料に落ちているか が見られます。診療計画書の項目抜け、専任者の役割の曖昧さ、体圧分散マットレス等の体制説明不足は、先に潰しておく価値が高い論点です。
※スマホでは表を横にスクロールできます。
| チェック項目 | ありがちな NG | 確認ポイント | 最短で直す一手 |
|---|---|---|---|
| 危険因子評価の対象 | 病棟ごとに対象の線引きが違う | 日常生活自立度の低い入院患者を入院早期から拾えているか | 対象定義を 1 行で明文化し、誰がいつ確認するかを固定する |
| 診療計画書の項目 | 必要事項が抜ける/実施・評価欄が空欄のまま | 危険因子評価、局所所見、看護計画、必要時の薬学的管理・栄養管理が落ちていないか | 院内様式を見直し、必須欄と必要時欄を分けて運用する |
| 専任者の役割 | 計画作成・評価の責任者が曖昧 | 専任の医師・看護職員の役割が規程と運用で一致しているか | 設置規程に「誰が作成・評価するか」を短く追記する |
| 活動・研修の記録 | 口頭共有のみで資料が残っていない | 活動記録、ラウンド記録、研修記録をすぐ提示できるか | 年度フォルダと命名規則を 1 つに統一する |
| 体圧分散マットレス等の体制 | 台数・配置・レンタル状況が説明できない | 「今この瞬間に使える物品」が台帳と一致しているか | 年 1 回の棚卸しを固定し、配備場所まで一覧化する |
セルフチェック用 PDF
監査前の確認を口頭だけで終わらせると、対象患者の拾い漏れや診療計画の見直し漏れが残りやすくなります。そこで、この記事の表をそのまま紙で回しやすいように、「褥瘡対策の基準セルフチェック記録シート」 を A4 1 枚にまとめました。
病棟・部署、確認者、対象月を先に書き、固定する 6 点 → 運用セルフチェック → 見直しメモの順に使うと、会議前の確認や月次の見直しに使いやすいです。
現場の詰まりどころ/よくある失敗
褥瘡対策の基準は、真面目にやっていても 対象の拾い漏れ と 計画の更新停止 で崩れやすいです。特に多いのは、対象患者の線引きが病棟でぶれる、診療計画書が「作っただけ」で止まる、物品体制が現場感覚のままで資料化されていない、の 3 パターンです。
迷ったときは、次の 3 つだけ先に見直してください。
- 対象 → 計画 → 記録の流れに戻る
- セルフチェック PDF で不足を可視化する
- ケア側で止まる場合は 褥瘡予防の基本フロー で、評価 → 除圧 → 再評価の順番をそろえる
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
自院が「褥瘡対策の基準」を満たしているか、ざっくり確認するには?
まずは ①危険因子評価の対象が固定されているか、②危険因子あり/褥瘡ありを診療計画へつなげているか、③活動記録や研修記録を出せるか、④体圧分散マットレス等の体制を説明できるか、の 4 点を確認してください。
通知を細かく読む前に、この 4 点をそろえるだけでも運用の抜けが見つかりやすくなります。
適時調査で最低限そろえておきたい資料は何ですか?
最低限そろえたいのは、①褥瘡対策チームの設置規程・メンバー表、②危険因子評価の実施状況、③褥瘡対策に関する診療計画書の実例、④活動記録・研修記録、⑤体圧分散マットレス等の一覧です。
加えて、「評価 → 計画 → 実施 → 見直し」が追える症例を数例出せると説明が通りやすくなります。
診療計画書の「薬学的管理」「栄養管理」は毎回すべて書くべきですか?
必要な対応がある場合に記載する整理で問題ありません。大切なのは、必要な患者で落とさないことと、院内で「どの条件なら記載するか」をそろえることです。
栄養管理計画書で対応する場合でも、褥瘡対策に必要な事項が別紙の趣旨に沿って確認できるようにしておくと、病棟間のブレが減ります。
次の一手
このページは、褥瘡対策の基準を全体フローでつかむ総論です。続けて動くなら、次は「施設基準全体の位置づけ」と「診療計画書の実務」の 2 本で十分です。
- 施設基準を横断で整理:施設基準ハブ
- 診療計画書を迷わず埋める:褥瘡診療計画書の書き方
参考文献
- 厚生労働省保険局医療課.基本診療料の施設基準等及びその届出に関する手続きの取扱いについて.保医発 0305 第 7 号.2026 年 3 月 5 日.https://www.mhlw.go.jp/content/12400000/001667218.pdf
- 厚生労働省保険局医療課.令和 8 年度診療報酬改定関連通知及び官報掲載事項の一部訂正について.2026 年 4 月 2 日.https://www.mhlw.go.jp/content/12400000/001685326.pdf
- 厚生労働省.褥瘡対策に関する診療計画書.https://www.mhlw.go.jp/file/06-Seisakujouhou-12400000-Hokenkyoku/0000038911.pdf
- 厚生労働省保険局医療課.疑義解釈資料の送付について(その 1).2022 年 3 月 31 日.https://kouseikyoku.mhlw.go.jp/kinki/000235052.pdf
- 東北厚生局.令和 6 年度 適時調査における主な指摘事項.https://kouseikyoku.mhlw.go.jp/tohoku/000426726.pdf
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



