退院時リハ指導料【2026】対象患者と記録シート
先に全体像を押さえると、対象判定と同日算定の判断がぶれにくくなります。
令和 8 年改定リハ領域まとめ退院時リハビリテーション指導料は、退院後の生活で起きやすい動作・介助・生活適応のつまずきを、退院前に具体的な行動へ落とし込むための指導料です。令和 8 年改定では対象患者が明確化され、現場では「誰に算定できるか」「退院時共同指導料 2 と同日にどう扱うか」「診療録に何を残すか」を先にそろえることが重要になりました。
この記事では、B006-3 退院時リハビリテーション指導料に絞って、対象患者の線引き、同日算定の注意点、診療録 3 行テンプレまでを実務向けに整理します。改定全体や他のリハ関連点数の詳細は深掘りせず、退院時リハ指導料の院内運用に必要な判断だけを確認できる構成です。
| 区分 | 内容 | この記事での扱い |
|---|---|---|
| 答えること | 対象患者、同日算定、記録要点 | 表・PDF・3 行テンプレで整理 |
| 答えないこと | 令和 8 年改定全体、全リハ関連点数、施設基準全般 | 親記事・総論記事へ回す |
最終確認:2026-05-06(厚労省の 0501 訂正後通知掲載を確認)
A4 記録シート PDF
対象確認や同日算定の見落としを減らしたい場合は、先に 1 枚の記録シートを用意しておくと運用が安定します。算定歴、共同指導の有無、摘要対応、指導内容、診療録テンプレを同じ紙面で確認できるため、病棟・リハ部門・会計の判断をそろえやすくなります。
下の PDF は、対象点数の確認、共同指導の有無、摘要対応、判定・指導内容の記録、診療録 3 行テンプレまでを 1 枚にまとめた実務用シートです。退院前カンファや部署内の導入初週チェックに使いやすい構成にしています。
退院時リハビリテーション指導料 判定・記録シート(A4 1 枚)
対象点数、同日算定、摘要対応、判定・共有までを 1 枚で確認できます。
PDF を開く(ダウンロード)プレビューを開く
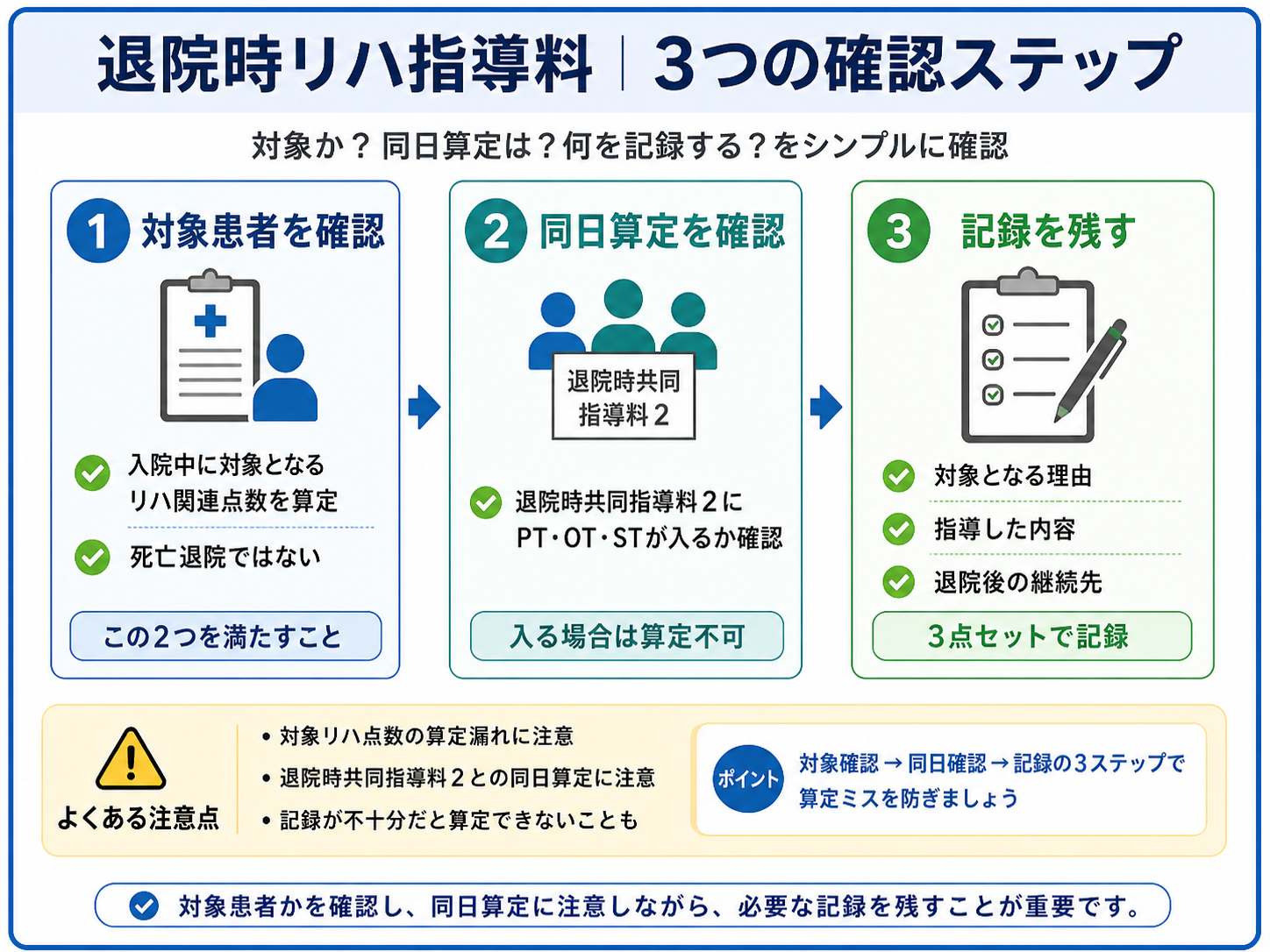
結論:対象患者・同日算定・記録 3 行を先に固定する
今回の実務上の要点は、退院時リハビリテーション指導料の対象を「当該保険医療機関での入院中に対象となるリハ関連点数を算定した患者」に絞って確認することです。ここを曖昧にすると、「入院患者なら広く対象」と解釈しやすく、病棟・リハ部門・会計で判断がずれます。
現場では、①対象点数の算定歴、②退院時共同指導料 2 との同日算定、③診療録へ残す 3 行テンプレを先に固定します。説明の量を増やすより、退院後に実行できる指導と、後から読んでも根拠が追える記録に落とし込むことが重要です。
確定した要点はこの表で確認する
まずは、対象患者・算定時点・指導者・指導内容・記録・同日算定・算定不可の 7 点を確認します。制度変更期は細部を暗記するより、確認順を固定する方が安全です。
| 論点 | 確認する内容 | 現場への影響 | 先に決めること |
|---|---|---|---|
| 対象患者 | 当該保険医療機関での入院中に、A233、A301 注 4、A301-2 注 3、A301-3 注 3、A301-4 注 3、A304 注 11、第 7 部リハビリテーション第 1 節の区分のいずれかを算定した患者 | 「入院患者なら誰でも」では運用できない | 対象点数の確認欄を作る |
| 算定時点 | 退院日に 1 回に限り算定 | 説明日と算定日のズレに注意が必要 | 退院日算定の確認手順を固定する |
| 指導者 | 主として医学的管理を行った医師又はリハビリテーション担当医。医師の指示下で PT / OT / ST が保健師・看護師・社会福祉士・精神保健福祉士とともに行う場合も算定可 | 「誰の指示で、誰が指導したか」の記録が重要 | 職種別の役割分担を明文化する |
| 指導内容 | 体位変換、起座・離床、起立、食事、排泄、生活適応、対人関係、家屋改造、介助方法、在宅保健福祉サービス情報など | 情報過多より、実行できる指導へ絞る必要がある | 毎回そろえる最小セットを決める |
| 記録 | 指導又は指示内容の要点を診療録等へ記載 | 長文より、要点が読める定型が必要 | 3 行テンプレで共通化する |
| 同日算定 | 入院中の保険医療機関の PT / OT / ST が退院時共同指導料 2 の指導等を行った場合、同一日に本指導料は別に算定できない | 退院前確認が甘いと請求と記録がずれる | 共同指導の参加職種を確認する |
| 算定不可 | 死亡退院の場合は算定できない | 退院区分の確認漏れを防ぐ必要がある | 対象外チェック欄を作る |
退院時共同指導料 2 との同日算定は参加職種で確認する
制度変更期に最も詰まりやすいのが、退院時共同指導料 2 との関係です。ポイントは、退院時共同指導料 2 側で、入院中の保険医療機関の PT / OT / ST が指導等を行ったかどうかです。該当する場合は、同一日に退院時リハビリテーション指導料を別に算定できません。
一方で、同一日に退院時共同指導料 2 と本指導料を算定する運用があり得る場合は、診療報酬明細書の摘要欄に、共同指導を行った者の職種及び年月日を記載する流れまで確認します。退院前カンファの時点で「誰が共同指導に入るか」を決め、請求と診療録を同時にそろえることが重要です。
| 論点 | 先に決めること | 最小の記録 |
|---|---|---|
| 共同指導の有無 | 同日に退院時共同指導料 2 を算定するか | 共同指導の予定有無 |
| 参加職種 | 入院中の保険医療機関の PT / OT / ST が共同指導に参加するか | 参加職種名 |
| 摘要対応 | 同日算定する場合に、職種と年月日を摘要欄へ記載する流れを固定するか | 共同指導を行った者の職種と年月日 |
対象患者は算定歴から入り、生活上の必要性で絞る
改定後は、まず「入院中に対象となるリハ関連点数を算定しているか」が入口です。そのうえで、病名や ADL だけで機械的に決めるのではなく、退院後の再現性、支援体制、リスクの 3 軸を確認すると、取りこぼしと広げすぎを同時に防ぎやすくなります。
とくに制度変更期は、病棟・会計・リハ部門で「対象にする理由」がずれやすくなります。対象点数の算定歴に加えて、退院後に何が再現しにくいかを 1 行で残す設計にしておくと、退院支援の説明と確認対応の両方が安定します。
| ステップ | 判定軸 | 具体例 | 記録に残す 1 行 |
|---|---|---|---|
| ① 算定歴の確認 | 入院中に対象点数を算定しているか | 疾患別リハ、A233、早期離床・リハ加算、A304 注 11 など | 「入院中に対象点数算定あり」 |
| ② 退院後の再現性 | 病棟でできた動作を退院先で再現できるか | 段差、入浴、屋外歩行、排泄、服薬管理 | 「退院後の再現に課題あり」 |
| ③ 支援体制 | 家族・サービスで補完できるか | 独居、介助者不在、サービス導入前、家屋調整未完了 | 「支援者不在/役割未確定」 |
| ④ リスク | 再転倒・再入院につながる因子の有無 | 転倒歴、起立性低血圧、低栄養、嚥下、服薬管理不良 | 「再入院リスク因子あり」 |
指導内容は最小セットで固定する
通知上の指導内容は幅広く示されていますが、現場ではそれをそのまま全部並べるほど、患者・家族が退院後に実行しにくくなります。まずは「明日からできる行動」に絞り、説明をシンプルにする方が退院後の再現性につながります。
おすすめは、①安全な動作、②負荷の目安、③継続先の 3 項目です。通知の幅広い項目を、毎回そろえる最小セットへ圧縮して使うと、職種間の指導のばらつきが減ります。
| 項目 | 伝える内容 | 提示形式 | 1 行例 |
|---|---|---|---|
| 安全な動作 | 転倒しやすい場面と回避行動 | 具体場面 + 行動指示 | 「浴室立位は手すり使用、立位開始前に 3 呼吸」 |
| 負荷の目安 | やりすぎ・不足を避ける基準 | 数値 1 つ + 主観 1 つ | 「歩行 10 分 × 2 回、息切れは “ややきつい” まで」 |
| 継続先 | 外来・訪問・通所・地域サービスへの導線 | 時期 + 窓口 | 「退院後 1 週で外来フォロー予定」 |
記録は 3 行テンプレで統一する
通知で求められているのは、指導又は指示内容の要点を診療録等へ残すことです。確認に強い記録は、「なぜ対象か」「何を指導したか」「どこにつなぐか」が短く読める形です。
部署内で 3 行テンプレを共通化しておくと、入力のばらつきが減り、確認や是正も速くなります。長文の申し送りより、次に動く人がすぐ判断できる記録の方が実務では使いやすくなります。
| 行 | 記載内容 | 例文 | 目的 |
|---|---|---|---|
| 1 行目 | 対象理由(算定歴 + 再現性・支援・リスク) | 「入院中に疾患別リハ算定あり。独居で転倒歴あり、退院後再現に課題」 | 対象根拠の明確化 |
| 2 行目 | 指導内容(具体行動) | 「立位前 3 呼吸、屋外歩行は杖と休息を併用」 | 行動変容の促進 |
| 3 行目 | 継続先(次の導線) | 「外来予約済み、家族へ段差対応を共有」 | 退院後の接続 |
現場の詰まりどころ/よくある失敗
制度変更時は、対象判定・同日算定・記録方法の 3 点で詰まりやすくなります。先に「どこで止まるか」を共有すると、導入初週の手戻りを減らしやすくなります。
| 論点 | NG | OK | 最短の直し方 |
|---|---|---|---|
| 対象判定 | 「入院患者だから対象」と広く解釈する | 入院中の対象点数算定歴を入口にする | 対象点数の確認欄を 1 つ作る |
| 同日算定 | 共同指導の参加職種確認が遅れ、請求がぶれる | 退院前に PT / OT / ST 参加の有無を確認する | 退院前カンファで 1 行チェックする |
| 指導内容 | 情報過多で実行されない | 最小セット 3 項目に固定する | 配布文面を共通テンプレ化する |
| 記録 | 長文で要点が埋もれる | 3 行テンプレで統一する | 定型文登録して入力時間を短縮する |
| 日程 | やること | 担当 | 成果物 |
|---|---|---|---|
| Day 1 | 対象点数の確認ルールを合意する | リハ責任者 + 病棟 + 会計 | 対象判定シート |
| Day 2-3 | 共同指導の確認フローを固定する | PT / OT / ST + 退院支援 | 同日算定チェック欄 |
| Day 4-5 | 最小セット文面と 3 行記録テンプレを統一する | 記録担当 + 各療法士 | 説明テンプレ / 定型文 |
| Day 6-7 | 5 症例で試行し、判定と記録のずれを是正する | チーム全体 | 運用版 v1.0 |
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
PT キャリアガイドを見るよくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. これは確定情報ですか?
A. はい。退院時リハビリテーション指導料については、令和 8 年度診療報酬改定の通知で、対象患者、退院日 1 回、指導者、指導内容、記録方法などが示されています。実際の請求では、院内ルールや地方厚生局の確認事項もあわせて確認してください。
Q2. 対象患者の判定でいちばんぶれにくい方法は?
A. まず「入院中に対象点数を算定しているか」を確認します。その上で、退院後の再現性、支援体制、リスクの 3 軸を見て、対象理由を 1 行で残す方法が実務的です。
Q3. 退院時共同指導料 2 との関係はどう整理すべきですか?
A. 入院中の保険医療機関の PT / OT / ST が退院時共同指導料 2 側の指導等を行った場合は、同一日に退院時リハビリテーション指導料を別に算定できません。退院前に「共同指導へ誰が入るか」を確認しておくことが重要です。
Q4. 死亡退院の場合も算定できますか?
A. 死亡退院の場合は算定できません。対象点数の算定歴だけでなく、退院区分も確認する流れにしておくと、対象外ケースの見落としを減らせます。
Q5. 記録負担が増えないか不安です
A. 長文化をやめて 3 行テンプレに統一すると、確認時間を減らしやすくなります。定型文登録まで行うと、入力負担を抑えたまま、対象理由・指導内容・継続先を残しやすくなります。
次の一手(この順で進める)
まずは全体像を確認し、次に院内運用の型をそろえると、改定対応の手戻りを減らせます。
参考資料(一次情報)
- 厚生労働省.令和 8 年度診療報酬改定について(関係法令・通知等).掲載ページ
- 厚生労働省.診療報酬の算定方法の一部改正に伴う実施上の留意事項について(通知)(令和 8 年 3 月 5 日保医発 0305 第 6 号)(0501 訂正後).PDF
- 厚生労働省.令和 8 年度診療報酬改定-重点的な対応が求められる分野(医学管理・リハビリテーション).PDF
- 厚生労働省.疑義解釈資料の送付について(その 1)(令和 8 年 3 月 23 日保険局医療課事務連絡).PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



