身体拘束最小化【2026改定】減算・加算と当日記録シート
令和 8 年( 2026 年)診療報酬改定では、身体的拘束の最小化が独立論点として整理され、体制整備 と 実績等 の両面で運用を問う流れが強まりました。現場では、制度の理解だけでなく、当日記録と月次改善をどう回すかまでセットで見ないと、減算回避より前に病棟運用が止まりやすくなります。
この記事では、身体拘束最小化の変更点を「何が変わったか → どう実装するか → 何を記録するか」の順で整理します。あわせて、病棟でそのまま使いやすい 当日記録 5 分フローシート も差し込みました。まず制度の全体像を確認したい人にも、記録の型まで一気に整えたい人にも使いやすい構成にしています。
最終更新:2026 年 4 月 1 日(疑義解釈その 2 を反映)
何が変わるか(先に要点)
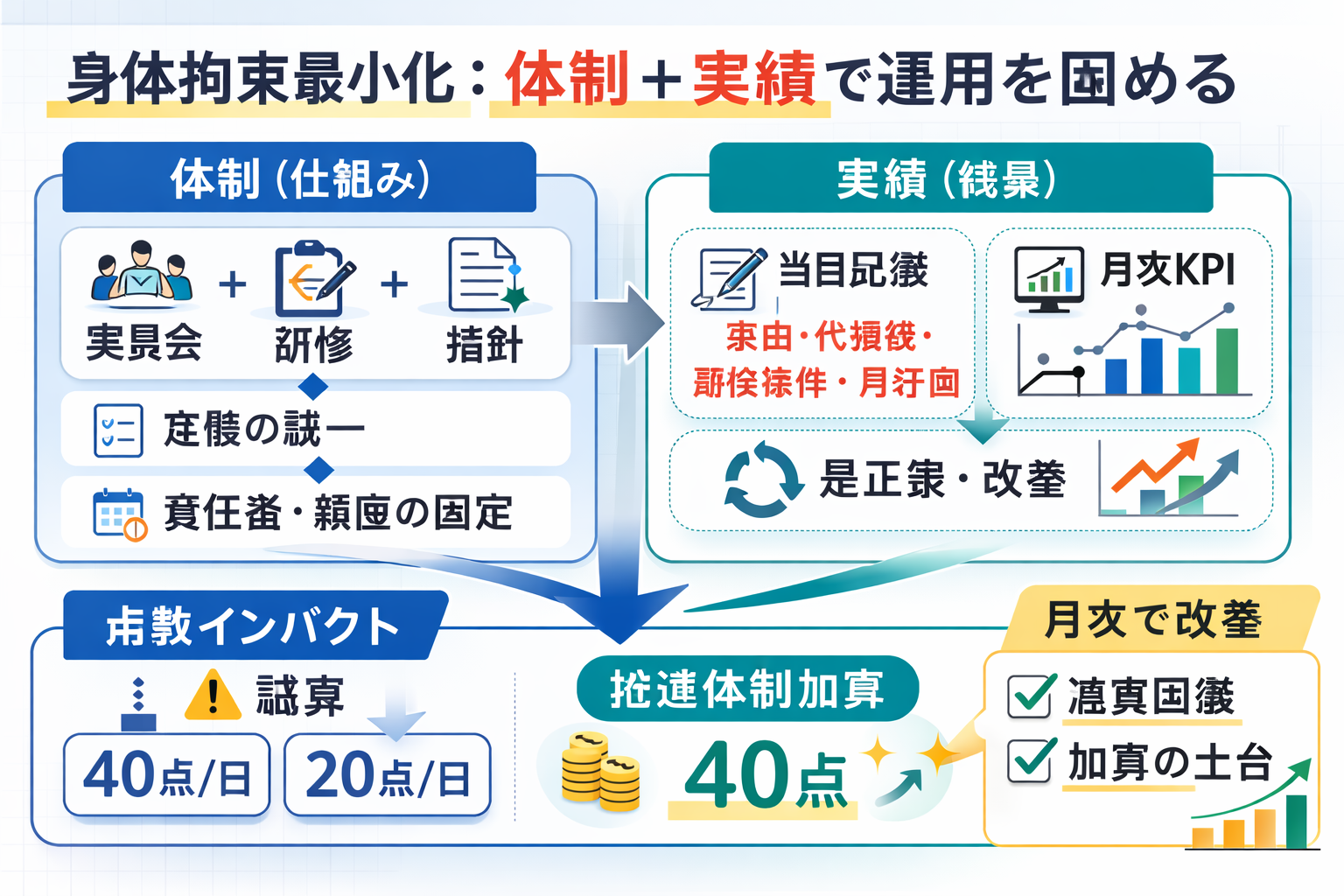
今回のポイントは、令和 6 年改定で入院料通則に新設された身体拘束最小化の基準を、令和 8 年改定で 「体制に係る基準」 と位置づけ直し、そのうえで 「実績等に係る基準」 を追加したことです。
実績等基準のみ満たせない場合は 1 日 20 点減算、体制基準も満たせない場合は 1 日 40 点減算 となります。さらに療養病棟では、質の高い取組を評価する 身体的拘束最小化推進体制加算( 1 日 40 点 ) が新設されました。
| 論点 | 改定後の整理 | 現場への影響 | 先に揃える最小対策 |
|---|---|---|---|
| 体制基準 | 令和 6 年改定で新設された基準を「体制に係る基準」と位置づけ | 委員会・研修・指針・チーム運用の実態が問われる | 責任者・頻度・記録先を固定する |
| 実績等基準 | 実施割合または具体的取組のいずれかを満たす基準を新設 | 件数集計だけでなく、解除に向けた行動が必要になる | 当日記録と月次改善ログをテンプレ化する |
| 減算 | 実績等のみ未達なら 20 点減算、体制も未達なら 40 点減算 | 当日記録と月次確認が甘いと減算リスクが上がる | 判定フローと確認担当を固定する |
| 療養病棟の新設加算 | 身体的拘束最小化推進体制加算( 1 日 40 点 ) | 慢性期での実装水準が問われる | 病棟の運用資料を 1 枚化する |
| 認知症ケアとの接続 | 認知症ケア加算の研修と内容を兼ねることは可能。ただし対象職員の範囲は身体拘束最小化側の方が広い | 研修設計を簡略化しやすい一方、受講対象を狭くしすぎると要件を満たしにくい | 「認知症患者に係わる職員」だけでなく「入院患者に係わる職員」まで含めて対象者一覧を作る |
体制基準と実績等基準を分けて考える
身体拘束最小化は、「委員会がある」「研修をした」だけでは足りません。今回の整理では、まず体制があること、そのうえで実績や解除に向けた取組が回っていることを別々に見ます。
そのため、実務では 体制資料の整備 と 当日記録・月次レビュー を別ファイルで持ちつつ、月次会議でつなげる設計が安定します。会議録だけ、または件数集計だけに偏らないよう、証跡の置き場を最初に分けておくのがコツです。
| 区分 | 何を見るか | 病棟で残すもの |
|---|---|---|
| 体制基準 | チーム、指針、研修、実施状況把握、周知の仕組み | 議事録、研修記録、指針改定履歴、役割表 |
| 実績等基準 | 身体拘束の実施割合、または解除に向けた具体的取組 | 当日記録、月次 KPI、巡回記録、是正策ログ |
認知症ケア加算との関係|研修は兼ねられても対象者は広く見ます
疑義解釈その 2 で実務上かなり大きい補足が入ったのが、認知症ケア加算の研修と身体拘束最小化の研修の関係です。結論として、認知症ケア加算の研修に身体拘束最小化の内容を兼ねる形でも、身体拘束最小化の基準に規定する研修内容を含んでいれば要件を満たす扱いが可能になりました。
ただし、ここで見落としやすいのが対象職員の範囲です。身体拘束最小化の基準では、「認知症患者に係わる職員」だけでなく「入院患者に係わる職員」が対象です。つまり、研修を 1 本化して負担を減らすことはできますが、受講対象を認知症ケア加算側の発想だけで狭く設定すると、身体拘束最小化の要件を満たしにくくなります。
| 確認項目 | 押さえること | 実務で残すもの |
|---|---|---|
| 研修内容 | 身体拘束最小化の基準に規定する内容を含める | 研修資料、プログラム、議題 |
| 受講対象 | 認知症患者に係わる職員だけでなく、入院患者に係わる職員まで含める | 対象者一覧、受講者名簿 |
| 運用の分け方 | 研修は兼ねても、対象範囲の考え方は身体拘束最小化側で確認する | 院内ルール、周知文書 |
5 分で実装する運用フロー
身体拘束最小化は「禁止の宣言」だけでは回りません。病棟で実装する順番を固定すると、担当者差と説明負担を減らしつつ、当日記録と月次改善までつながります。
特に大切なのは、背景確認 → 実施理由 → 代替策 → 記録・目標 → 再評価 の順で、判断の流れを言語化することです。文章で覚えるより、病棟で同じ順番で書ける 1 枚を持っておくほうが、申し送りや監査対応でもブレが出にくくなります。
| 手順 | 実施内容 | 担当 | 記録ポイント |
|---|---|---|---|
| 1. 定義の統一 | 病棟で扱う身体拘束の範囲を明文化する | 医師・看護・リハ責任者 | 適用条件と例外条件 |
| 2. 体制整備 | 委員会・研修・指針見直し日を固定する | 管理者・教育担当 | 開催記録、参加者、改善事項 |
| 3. 当日記録 | 実施理由、代替策、解除条件、再評価予定を記録する | 実施者+承認者 | 開始時刻、理由、代替策、解除条件 |
| 4. 実績管理 | 実施件数・理由・代替策を継続集計する | 病棟リーダー | 月次推移、前月比、是正策 |
| 5. 再評価 | 早期解除に向けた前倒し見直しを行う | 多職種カンファ | 継続/解除判断と根拠 |
当日記録シート(PDF)
制度を理解しても、当日記録の型がバラつくと運用は安定しません。そこで、背景確認から再評価までを左から右へ追える 身体拘束最小化 当日記録 5 分フローシート を差し込みました。
病棟リーダー、看護、リハ、委員会メンバーで共通様式として使いやすいよう、記入欄は「背景確認」「実施理由」「代替策」「記録・目標」「再評価」「共有事項」に分けています。まずは 1 週間だけでもこの型でそろえると、月次レビューの質が上がりやすくなります。
プレビューを開く
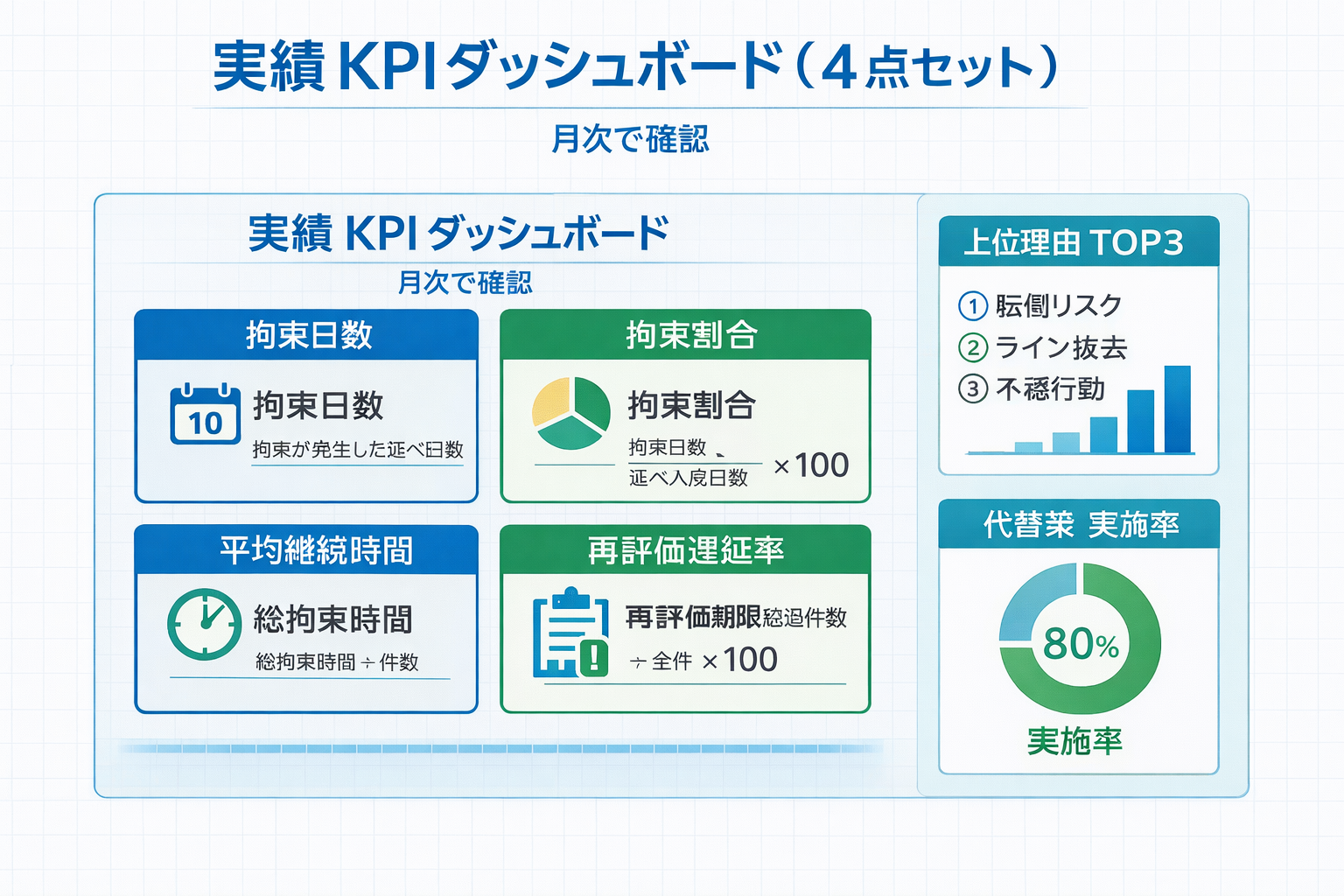
月次で見る KPI の最小セット
実績等基準は、件数集計だけで止めると改善につながりません。病棟では、割合・継続時間・再評価遅延・代替策の 4 軸で見ると、是正策が立てやすくなります。
まずは多すぎる指標を作らず、毎月同じフォーマットで確認できる 4 指標に絞るのがおすすめです。理由の上位 3 項目とセットで見直すと、次月の改善案までつなげやすくなります。
| 指標 | 見る意味 | 悪化時の第一対応 |
|---|---|---|
| 身体拘束実施割合 | 病棟全体の実施状況を把握する | 理由の上位 3 項目を洗い出す |
| 平均継続時間 | 長期化の傾向を見る | 解除条件の見直し頻度を増やす |
| 再評価遅延率 | 見直しが予定どおり回っているか確認する | 前倒しカンファの時間を固定する |
| 代替策実施率 | 解除へ向けた具体行動があるか確認する | 代替策の選択肢を病棟で共有する |
現場の詰まりどころ/よくある失敗
OK / NG 早見
| 場面 | NG | OK | 理由 |
|---|---|---|---|
| 定義 | 職種ごとに解釈が違う | 病棟共通の定義文を 1 枚で共有する | 判断のブレを減らせる |
| 記録 | 「実施した」のみ記録する | 理由・代替策・解除条件まで記録する | 説明責任を満たしやすい |
| 再評価 | 次回見直し日が未設定 | 当日中に再評価予定日を設定する | 長期化を防げる |
| 月次確認 | 件数だけ見て終わる | 割合・継続時間・代替策まで見る | 改善につながりやすい |
| 研修対象 | 認知症患者に係わる職員だけで研修対象を決める | 入院患者に係わる職員まで含めて対象者一覧を作る | 身体拘束最小化の基準の対象範囲に合わせられる |
導入チェック( 5 分 )
- 身体拘束の定義が病棟で統一されている
- 委員会・研修・指針見直しの年間予定がある
- 実績(件数・理由・代替策)を月次で確認している
- 当日記録に「解除条件」「再評価予定日」がある
- 認知症ケアのアセスメントとケア計画が連動している
- 研修対象者に「入院患者に係わる職員」が含まれている
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. まず何から着手すればよいですか?
最初は定義の統一です。次に体制(委員会・研修・指針)を固定し、最後に実績管理を回す順で進めると、現場負担を抑えながら整備できます。
Q2. 「体制」と「実績等」はどう違いますか?
体制は取組を継続する仕組み、実績等は実際の運用結果と解除に向けた具体的行動です。どちらか一方だけでは十分ではなく、両方をそろえて評価される流れです。
Q3. 緊急時に身体拘束を実施した場合の記録は?
実施理由、代替策の検討、解除条件、再評価予定を当日中に残す運用が重要です。記録が簡略すぎると、後日の説明で詰まりやすくなります。本文中の PDF シートを使うと、最低限そろえたい項目を共有しやすくなります。
Q4. 認知症ケアとの関係はどう見ればよいですか?
認知症ケアは身体拘束最小化と切り離せません。アセスメントとケア計画を連動させ、代替策の実施と再評価の記録を残すことが実装の要点です。なお、研修は認知症ケア加算の内容と兼ねることも可能ですが、対象職員の範囲は身体拘束最小化の基準で確認する必要があります。
Q5. 認知症ケア加算の研修に、身体拘束最小化の内容を兼ねてもよいですか?
はい。身体拘束最小化の基準に規定する研修内容を含んでいれば、認知症ケア加算の研修に兼ねる形でも差し支えありません。ただし、身体拘束最小化の基準では、「認知症患者に係わる職員」だけでなく「入院患者に係わる職員」が対象である点に注意が必要です。
Q6. 監査・適時調査で止まりやすいのはどこですか?
止まりやすいのは、①定義の不一致、②当日記録の不足、③再評価の遅延、④実績が件数集計で止まっている、⑤研修対象者の設定が狭すぎる、の 5 点です。まずは「定義 1 枚 → 当日テンプレ → 月次 KPI(推移+是正の記録)→ 研修対象者一覧」の順で整えると手戻りを減らせます。
- 体制の証跡:委員会議事録、研修記録、指針の改定履歴
- 当日の証跡:理由、代替策、解除条件、再評価予定(時刻・判断者)
- 実績の証跡:月次推移(割合・継続時間など)と是正策のログ
- 研修の証跡:対象者一覧、受講者名簿、研修内容の記録
次の一手
- 全体像を押さえる:慢性期・療養病棟向け総論
- 確定情報を更新する:最終差分(点数・要件)
参考資料(一次情報)
- 厚生労働省.令和 8 年度診療報酬改定 – 6. 入院(共通事項).
- 厚生労働省.令和 8 年度診療報酬改定について【全体概要版】.
- 厚生労働省.令和 8 年度診療報酬改定 – 4. 包括期・慢性期入院医療.
- 厚生労働省.令和 8 年度診療報酬改定に係るこれまでの議論の整理.
- 厚生労働省.疑義解釈資料の送付について(その 2).
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



