通所リハのリハマネ加算は「会議を開いたか」ではなく、計画を回せているかを見る加算です
通所リハのリハビリテーションマネジメント加算は、単に会議を開いたことや書類を作ったこと自体を評価する加算ではありません。評価、目標設定、実施、見直し、多職種共有をつなぎ、利用者ごとの支援が継続的に調整されているかをみる加算です。言い換えると、「今月もサービスを提供した」ではなく、「前回の評価を次の一手に変えられているか」を問う仕組みです。
令和 6 年度改定では、通所リハのリハビリテーションマネジメント加算に (ハ) が新設され、リハに加えて口腔・栄養の情報を一体的に扱う流れが強まりました。実務で迷いやすい栄養計画の見方は、関連する LIFE 4-3-2 栄養ケア計画書の書き方 とセットで押さえると、評価と計画のつながりを整理しやすくなります。
結論|リハマネ加算は「区分の選択」より先に「運用の型」をそろえると回しやすくなります
結論はシンプルです。通所リハのリハマネ加算は、イ・ロ・ハの単位差を覚えることより、評価→会議→計画→実施→見直し の流れを毎回同じ型で回せるようにした方が実務では安定します。区分を先に決めても、評価が計画に落ちず、会議で決めた内容が次月に反映されなければ、書類だけ増えて現場は楽になりません。
特に通所リハでは、生活課題、活動制限、家族の介助状況、栄養、口腔、環境調整が同時に動きます。だからこそ、リハマネ加算は「何を取るか」の記事ではなく、「どう回すか」の記事として整理した方が、現場で使えるページになります。
イ・ロ・ハの違いは「どこまで管理を広げるか」で見ると迷いません
イ・ロ・ハは、単位数だけで見ると混乱しやすいです。違いの中心は、基本のリハマネ に加えて、LIFE 提出と活用 を求めるか、さらに 口腔・栄養との一体的取組 まで求めるか、という広がりにあります。
令和 6 年度改定で新設された(ハ)は、口腔アセスメントと栄養アセスメント、情報共有、計画見直しを一体で回す点がポイントです。まずは下の表で全体像を固定してください。
※スマホでは表を左右にスクロールできます。
| 区分 | 単位の目安 | 主なポイント | 現場で増える実務 |
|---|---|---|---|
| イ | 同意月から 6 か月以内 560 単位/月 6 か月超 240 単位/月 |
基本のリハマネ運用を回す区分 | 評価、会議、計画、見直しの最小フローを固定する |
| ロ | 同意月から 6 か月以内 593 単位/月 6 か月超 273 単位/月 |
イに加えて、情報提出と活用を行う区分 | LIFE 提出、フィードバック確認、見直し根拠の共有 |
| ハ | 同意月から 6 か月以内 793 単位/月 6 か月超 473 単位/月 |
ロに加えて、リハ・口腔・栄養の一体的取組を行う区分 | 口腔アセスメント、栄養アセスメント、職種間共有、計画見直し |
リハマネ加算は「会議の加算」ではなく、質管理の加算です
リハマネ加算を誤解しやすいのは、会議開催や計画書作成が前面に見えるからです。しかし本質は、利用者ごとの心身機能だけでなく、活動や参加まで含めて支援の質を継続的に管理しているかにあります。つまり、歩けるかどうかだけを見るのではなく、家で何ができて、何が詰まり、次に何を変えるか まで回しているかが大切です。
この視点を外すと、評価はしているのに課題が絞れない、会議はしているのに目標が変わらない、LIFE は出しているのに現場で使われていない、といったズレが起こります。制度を守るためにも、まず「書類の作成」より「判断の流れ」を先にそろえる方が結果的に楽です。
算定前にそろえたい 5 点|会議より前の準備で差がつきます
算定が止まりやすいのは、会議そのものではなく、その前に必要な材料がそろっていない場面です。たとえば、PT / OT / ST が運動面だけを見ていて、栄養や口腔の課題が別ルートで管理されていると、会議で話がつながりません。特に(ハ)では、別々の評価を並べるだけでは弱く、共有と見直しまでが 1 本になっていることが重要です。
最初に以下の 5 点を固定しておくと、通所リハのリハマネ加算はかなり回しやすくなります。
※スマホでは表を左右にスクロールできます。
| 項目 | 見ること | 詰まりやすい点 | 主な確認担当 |
|---|---|---|---|
| 医師の関与 | 評価・計画の方針が共有されているか | 計画の承認だけで終わり、方向性が見えない | 医師、管理者 |
| 評価の整理 | 活動・参加まで含めて課題化できているか | 所見はあるが、支援課題に言い換わっていない | PT / OT / ST |
| 会議前共有 | 職種ごとの観察が会議前にそろっているか | 当日に初めて情報が出てきて、結論が出ない | 管理者、各担当職種 |
| LIFE 運用 | 誰が入力し、誰が確認し、どう戻すか | 入力だけで終わり、現場の見直しに使われない | LIFE 担当、各療法士 |
| 口腔・栄養連携 | 課題がリハ計画に反映される流れがあるか | 別職種の記録に残るだけで、支援内容が変わらない | 管理栄養士、ST、看護職員、介護職員 |
通所リハで回す最小フロー|評価→会議→計画→実施→見直し
運用を安定させるには、毎回フル装備で完璧を目指すより、最小フローを固定した方が現実的です。おすすめは、①初回評価 ②会議前整理 ③会議 ④計画共有 ⑤実施 ⑥見直し の 6 段です。この順番を崩さなければ、担当者が変わっても運用がぶれにくくなります。
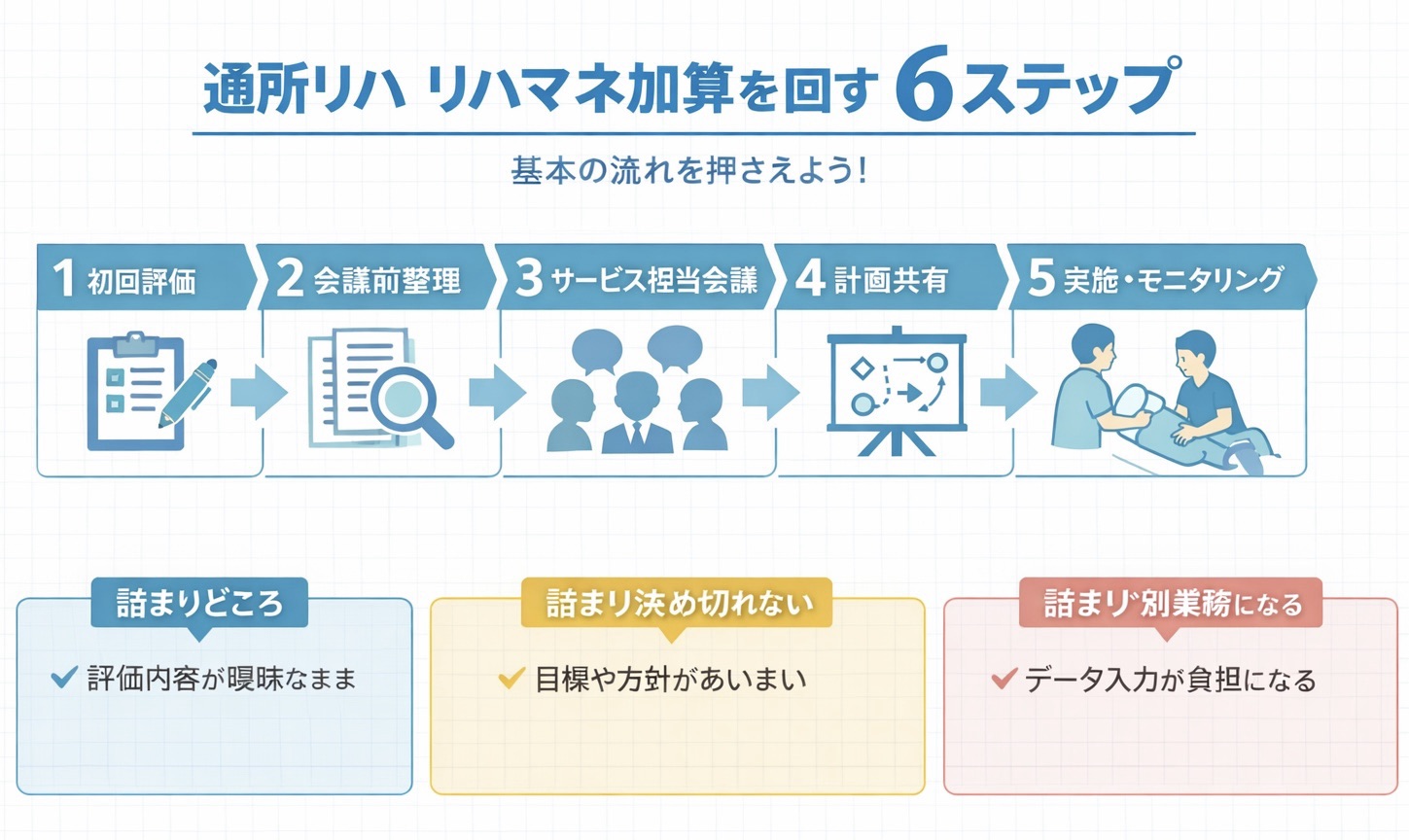
大事なのは、会議で「何を話したか」より、「次に何を変えるか」が決まることです。たとえば、歩行速度低下を確認したら下肢筋力だけでなく疲労、食事摂取量、口腔状態、家族介助の負担も見直し対象に入れる、といった形で計画に落とします。評価と計画の距離が近いほど、リハマネ加算の運用は強くなります。
| 段階 | やること | アウトプット |
|---|---|---|
| ① 初回評価 | 機能、活動、参加、栄養、口腔、家族支援を把握する | 課題候補を 2 ~ 3 個に絞る |
| ② 会議前整理 | 職種ごとの所見を短文化し、見直し点を事前にそろえる | 会議用の共有メモ |
| ③ 会議 | 課題、目標、役割分担、再評価時点を決める | 変更点が 1 行で言える状態 |
| ④ 計画共有 | 利用者・家族、関係職種に説明し、方針をそろえる | 計画書と共有記録 |
| ⑤ 実施 | リハ、栄養、口腔の支援を役割ごとに進める | 介入記録、観察メモ |
| ⑥ 見直し | 前回から何が変わったかを確認し、次の一手を決める | 修正計画と再評価時点 |
現場の詰まりどころ|評価はあるのに計画へ落ちないと運用が止まります
現場で多い失敗は、「評価をした」ことと「計画が変わった」ことが別になっている状態です。たとえば、歩行のふらつき、食事摂取率低下、むせ、体重減少、家族の介助負担といった情報がそれぞれの記録に残っていても、会議で 1 本の支援方針にまとまっていなければ、リハマネ加算の強みが生きません。
特に(ハ)では、口腔・栄養の情報を共有しただけで終わると弱いです。共有した情報を踏まえてリハ計画を見直し、その見直し内容を関係職種で再共有するところまでが実務です。つまり、共有はゴールではなく、見直しの入口です。
よくある失敗 1|所見だけで終わる
「食事摂取量が低下」「最近むせが増えた」「屋外歩行が不安定」など、観察所見だけが並ぶと、支援の優先順位が決まりません。所見は、何が起きていて、何を支える必要があるか まで言い換えると、計画に落とし込みやすくなります。
よくある失敗 2|会議で話しただけで終わる
会議はしたが、誰が何を変えるかが決まっていないと、翌月の記録は前月の繰り返しになりやすいです。会議の最後に、課題 1 つにつき、担当、頻度、再評価時点 を 1 行で固定すると、運用がかなり軽くなります。
よくある失敗 3|LIFE が別業務になっている
LIFE 提出が入力担当者だけの仕事になると、現場の支援と分断します。理想は、LIFE へ出した情報とフィードバックを、会議前の見直し材料として使うことです。入力のための記録ではなく、見直しのための記録に変えると、LIFE が意味を持ちやすくなります。
監査で残したいのは「書類の数」より「つながり」です
監査や運用点検で重要なのは、紙が何枚あるかより、評価→会議→計画→実施→見直し のつながりが追えることです。会議記録、説明記録、共有記録、見直し理由のどれかが抜けると、「やっているはずなのに伝わらない」状態になりやすくなります。
とくに通所リハでは、家族支援、ケアマネ連携、他サービスとの接続も絡むため、単発の記録ではなく「なぜ計画を変えたか」が残る形の方が強いです。以下の表を最低限の確認用として使うと、抜け漏れを減らしやすくなります。
※スマホでは表を左右にスクロールできます。
| 場面 | 最低限残したいこと | よくある抜け |
|---|---|---|
| 初回評価 | 活動・参加まで含めた課題、支援上の重点 | 機能所見だけで終わる |
| 会議 | 共有した課題、決まった支援内容、担当、再評価時点 | 話し合い内容はあるが、変更点が不明 |
| 説明・同意 | 利用者・家族に何を説明し、何に同意を得たか | 説明日だけで中身が分からない |
| 職種間共有 | 誰と何を共有したか、計画へどう反映したか | 共有の痕跡がなく、口頭対応で終わる |
| 見直し | 前回からの変化、見直し理由、次の一手 | 計画更新のみで、理由が残っていない |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
イ・ロ・ハはどう選べばよいですか?
まずは「今の事業所で、評価→会議→計画→見直しの基本運用が回っているか」を確認してください。その上で、LIFE 提出と活用まで安定しているならロ、さらに口腔・栄養との一体的取組を組み込めるならハ、という順で考えると整理しやすいです。単位差だけで決めるより、実際に回せる運用かどうかを優先した方が崩れにくくなります。
会議は毎回フルメンバーで開かないとだめですか?
実務では、毎回全員がそろわないこともあります。大切なのは、必要な情報が会議に反映され、欠席者とも内容が共有されることです。構成や運用の細かな扱いは、最新通知と自治体・保険者の運用も確認しつつ、自事業所のルールを先に固定しておくと迷いが減ります。
LIFE を提出していればロやハの運用として十分ですか?
十分とは言えません。LIFE は提出して終わりではなく、フィードバックや提出情報を見直しに使うことが大切です。入力だけが独立業務になると、計画見直しや会議に活かされにくくなります。LIFE は「記録を増やす仕組み」ではなく、「見直し材料を戻す仕組み」と考えると運用しやすいです。
ハでは口腔・栄養の情報をどこまで見ればよいですか?
詳細な専門評価を療法士だけで完結させる必要はありませんが、少なくとも「今の課題がリハにどう影響しているか」を共有できる状態は必要です。たとえば、摂取量低下で疲労しやすい、口腔状態の変化で食形態や姿勢調整が必要、といった形で計画へ反映できると、ハの実務と相性が良くなります。
計画の見直しは何を基準に判断すればよいですか?
見直しは「評価値が変わったか」だけでなく、「生活で何が変わったか」で判断すると使いやすいです。歩行速度、移乗介助量、食事摂取率、むせの頻度、家族介助の負担感など、活動や参加に近い指標を 1 つでも固定しておくと、会議での判断が前に進みやすくなります。
次の一手
通所リハのリハマネ加算は、区分だけ覚えても現場では回りません。まずは「評価→会議→計画→見直し」の型を固定し、そのうえで LIFE、口腔、栄養の情報をどう戻すかを整えると、運用が安定します。
制度や書類の型を学びながら、働き方や学び方も整えたい方は 無料チェックシートで職場環境を見える化 しておくと、次の一手が決めやすくなります。
教育体制や相談先も含めて整理したい方は、PT のキャリア総合ガイド もあわせてご覧ください。
参考文献
- 厚生労働省. 令和 6 年度介護報酬改定の主な事項について. 2024. PDF
- 厚生労働省. 介護給付費分科会資料:リハビリテーション・機能訓練、口腔、栄養の一体的取組の推進. 2024. PDF
- 厚生労働省. 科学的介護情報システム(LIFE)関連加算に関する資料. 2025. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下