- 令和 8 年改定(確定)|リハ・栄養・口腔連携加算の実装ポイント(加算 1 / 2・ 48 時間・ 14 日)
- 運用フロー図(起点 → 計画 → 14 日 → 退院前評価)
- 確定した見直しポイント(先にここだけ)
- 運用の芯| 48 時間・起算日・ 14 日上限を固定する
- 加算 1 / 加算 2 の違い|体制+プロセス・アウトカムで設計する
- 人員配置で詰まる所|専従と兼務ルールを 1 枚にする
- ADL 評価の標準化| BI 研修(年 1 回)を定例運用にする
- 対象拡大の注意点|地域包括ケア病棟は「新設 30 点」を別物として設計する
- 現場の詰まりどころ(よくある失敗)
- よくある質問(FAQ)
- 次の一手(この順で実装)
- 参考資料
- 著者情報
令和 8 年改定(確定)|リハ・栄養・口腔連携加算の実装ポイント(加算 1 / 2・ 48 時間・ 14 日)
最終更新:2026 年 3 月 6 日(厚労省 医科全体版・留意事項反映)
令和 8 年度 診療報酬改定では、リハビリテーション・栄養管理・口腔管理の一体的取組が強化されました。実務で先に揃えるべきは、点数の暗記ではなく「対象・期限・記録」です。本記事は、加算 1 / 加算 2 の差分と、入棟後 48 時間・起算日・ 14 日上限の運用を、現場実装の順番で整理します。
制度対応は「点数」より、起点・期限・記録の型を先にそろえるほど止まりにくくなります
PT キャリアガイドを見る運用フロー図(起点 → 計画 → 14 日 → 退院前評価)
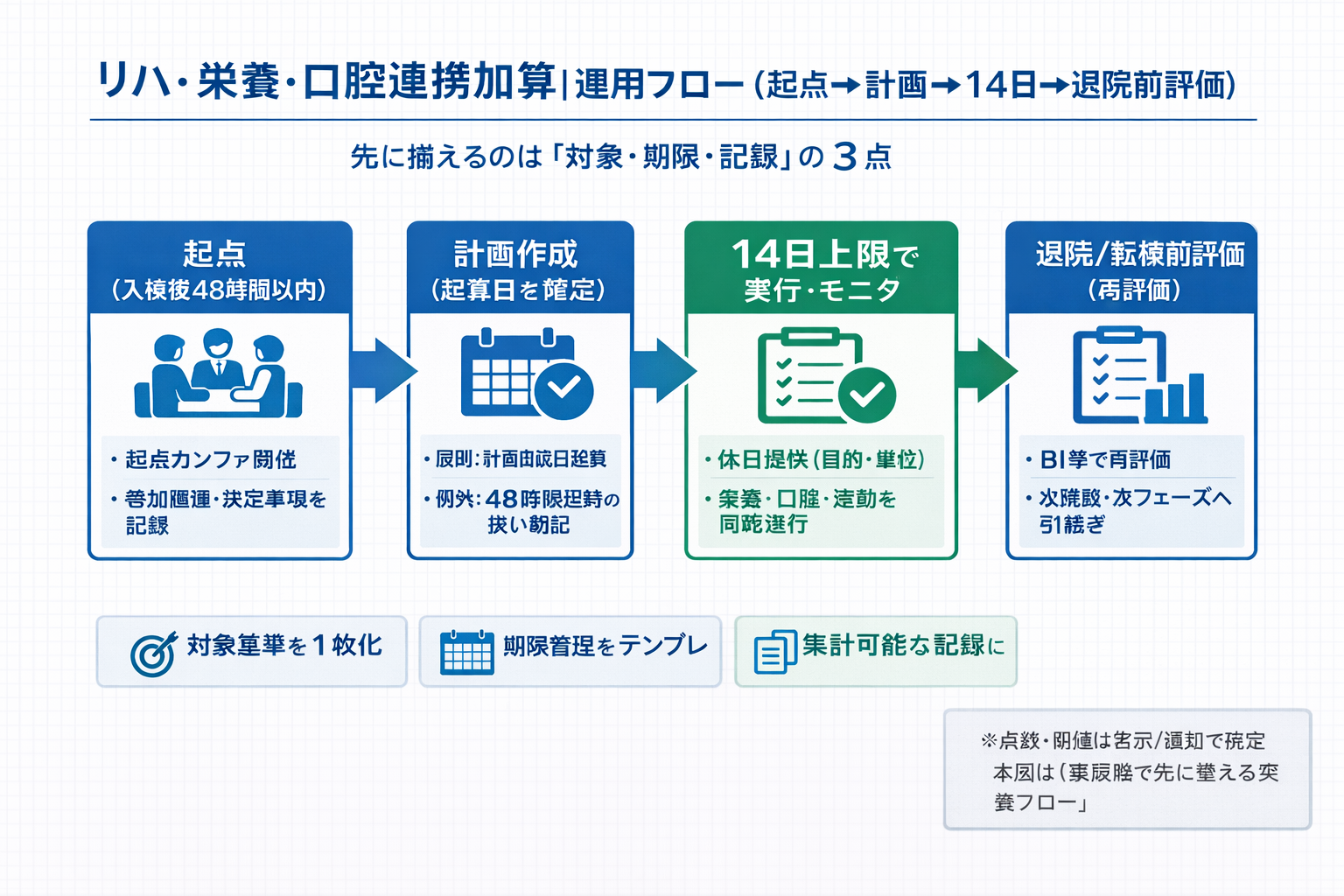
確定した見直しポイント(先にここだけ)
今回の確定点は、急性期一般等の A233、地域包括医療病棟の A304、新設された地域包括ケア病棟の A308-3 を、同じ「リハ・栄養・口腔」の枠組みで整理しやすくなったことです。まずは点数差より、どの病棟でどの体制・どの評価が必要かを揃えるほうが実装しやすくなります。
| 項目 | A233(急性期一般等) | A304(地域包括医療病棟) | A308-3(地域包括ケア病棟) |
|---|---|---|---|
| 点数 | 加算 1:150 点 加算 2:90 点 |
加算 1:110 点 加算 2:50 点 |
30 点 |
| 対象病棟 | 急性期一般入院基本料、特定機能病院入院基本料、専門病院入院基本料 | 地域包括医療病棟 | 地域包括ケア病棟 |
| 業務内容の芯 | 原則 48 時間以内の評価、定期的なカンファレンス、口腔管理体制と歯科連携体制(望ましい要件)、指導内容を診療録に記録 | ||
| 点数算定期間 | 14 日間 | ||
運用の芯| 48 時間・起算日・ 14 日上限を固定する
算定運用で最も事故が出るのは期限です。A233 では、患者 1 人につき計画を作成した日から起算して 14 日を限度に算定し、やむを得ず入棟後 48 時間を超えて計画を策定した場合は、入棟後 3 日目を起算日とします。ここを曖昧にすると、期限の数え違いが起きやすくなります。
院内では、起点の時点、起算日の例外、終了日の見える化を先に揃えるだけで、病棟間の認識ズレをかなり減らせます。
| 項目 | 決めること | 記録に残す最小 |
|---|---|---|
| 起点( 48 時間) | 誰が連携開始の合図を出すか | 起点カンファ(日時・職種・合意) |
| 起算日 | 原則は計画作成日、48 時間超の例外時は入棟後 3 日目を起算日にする | 起算根拠 1 行を固定欄へ |
| 14 日上限 | 終了予定日をカレンダーで可視化する | 14 日目をテンプレ欄に記録 |
加算 1 / 加算 2 の違い|体制+プロセス・アウトカムで設計する
加算 2 は、加算 1 より体制を緩める代わりに、プロセス・アウトカム評価の基準が整理されています。未確定だった頃の「案」と違い、今は休日提供割合や ADL 低下割合の基準まで見えているため、先に集計できる様式へ変えると載せ替えがしやすくなります。
| 観点 | 加算 1 | 加算 2 | 先に作る運用 |
|---|---|---|---|
| 基本 | 多職種評価と計画に基づく一体的取組 | 加算 1 を土台に評価基準を一部緩和 / 再設計 | 対象・期限・記録の統一 |
| 休日リハ実施割合 | A233 / A304 とも平日の 8 割以上 | A233 / A304 とも平日の 7 割以上 | 休日提供単位を必ず集計できる様式にする |
| ADL 低下割合 | 3%未満 | 5%未満 | 退院前評価を固定する |
| BI 研修 | BI の測定に関する研修会を年 1 回以上開催。FIM 内容も含むことが望ましい | 採点条件の文書化と定例研修 | |
人員配置で詰まる所|専従と兼務ルールを 1 枚にする
専従者の兼務可否は、加算・病棟・他加算との関係で読み違いが起きやすい領域です。院内で「兼務 NG / 条件付き OK / OK」を明文化した 1 枚表を持つと、調整コストが下がります。
| よくある誤解 | 詰まる理由 | 最小の対策 | 記録の一言 |
|---|---|---|---|
| 専従は一切兼務不可 | 禁止と例外が混在する | 兼務区分表を運用資料に固定する | 担当範囲を明記 |
| 休日対応は都度調整で十分 | 属人化して継続不能になる | 休日定番メニューを事前固定する | 目的・単位数を固定欄へ |
| 地域包括ケア病棟は別運用でよい | 栄養・口腔との引き継ぎが分断しやすい | 栄養・口腔・活動の 3 点セットで引き継ぐ | 課題 1 つ+次回条件 |
ADL 評価の標準化| BI 研修(年 1 回)を定例運用にする
評価者差を減らすには、採点条件の統一と研修の定例化が有効です。入棟時と退院(転棟)時の同条件評価を徹底し、経時比較の信頼性を担保します。
- 補助量・歩行具・見守り基準を 1 枚化する
- 入棟時 / 退院(転棟)時の評価時点を固定する
- 迷いやすい採点項目は判定例を短文化する
- 年 1 回以上の BI 研修に、可能なら FIM の採点内容も含める
対象拡大の注意点|地域包括ケア病棟は「新設 30 点」を別物として設計する
地域包括ケア病棟では、リハビリテーション・栄養・口腔連携加算( 30 点 )が新設されました。ここは A233 / A304 の単純コピーではなく、病棟の配置等に合わせた設計です。
運用で詰まりやすいのは、「地域包括ケア病棟も同じ基準で回す」前提にしてしまうことです。実際には、専任の常勤管理栄養士、経験・件数要件を満たす常勤医師、3 日以内のリハ開始割合 6 割以上、休日提供 7 割以上など、入口の基準が違います。
| 見るべき項目 | 抜けやすい理由 | 最小の揃え方 |
|---|---|---|
| 連携加算の対象抽出 | 担当者依存で運用差が出る | 対象基準を 1 枚化する |
| 栄養系の算定・連携 | 加算ルートと分断しやすい | 対象患者は栄養確認を必須化する |
| 14 日管理 | 計画日からの数え方が揺れる | 計画日と終了予定日を台帳で見える化する |
現場の詰まりどころ(よくある失敗)
期限ルール と 加算差分 を先に固定すると、実装の手戻りを抑えられます。記録の型づくりは 書類簡素化の親記事 も合わせて確認してください。
| 場面 | NG | OK | 記録ポイント |
|---|---|---|---|
| 起点 | 気づいた人ベースで開始する | 入棟後 48 時間以内に起点カンファを固定する | 日時・参加職種・決定事項 |
| 期限 | 14 日の数え方が部署で違う | 起算日と終了予定日をテンプレ欄へ固定する | 例外時の起算根拠 1 行 |
| 評価 | 評価者で BI がブレる | 採点条件 1 枚+年次研修にする | 補助量・歩行具・見守り |
| 引き継ぎ | 栄養・口腔・活動が分断する | 引き継ぎ 3 点セットを固定する | 課題 1 つ+次回条件 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. いつから変わりましたか?
A. 令和 8 年度改定の確定資料が出た段階で、点数・体制・期限ルールが見えるようになりました。実務では、まず 48 時間評価と 14 日管理を先に揃えるのが近道です。
Q2. 加算 2 を見据えるなら最初に何を整えるべきですか?
A. 休日提供(目的・単位)と退院前後の ADL 再評価を、必ず集計できる様式にすることです。閾値が動いても載せ替えがしやすくなります。
Q3. 地域包括ケア病棟での要点は?
A. 新設 30 点を「別物」として設計することです。対象抽出と同時に、栄養確認、14 日管理、休日提供の 3 点を同じフローに入れると止まりにくくなります。
Q4. 専従・兼務の整理はどう始める?
A. 「兼務 NG / 条件付き OK / OK」の 3 区分表を院内で作成し、担当範囲を記録様式へ明記します。解釈差の縮小に有効です。
次の一手(この順で実装)
- 対象基準を 1 枚化する(抽出条件を統一)
- 入棟後 48 時間以内の起点カンファを固定する
- 起算日・ 14 日目をテンプレ欄へ固定する
- BI 採点条件を統一し、年 1 回研修を定例化する
- 休日提供・退院前評価を集計可能様式へ変更する
運用を整えたあとに、職場環境の詰まりも点検しておきましょう
無料チェックシートを確認する参考資料
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



