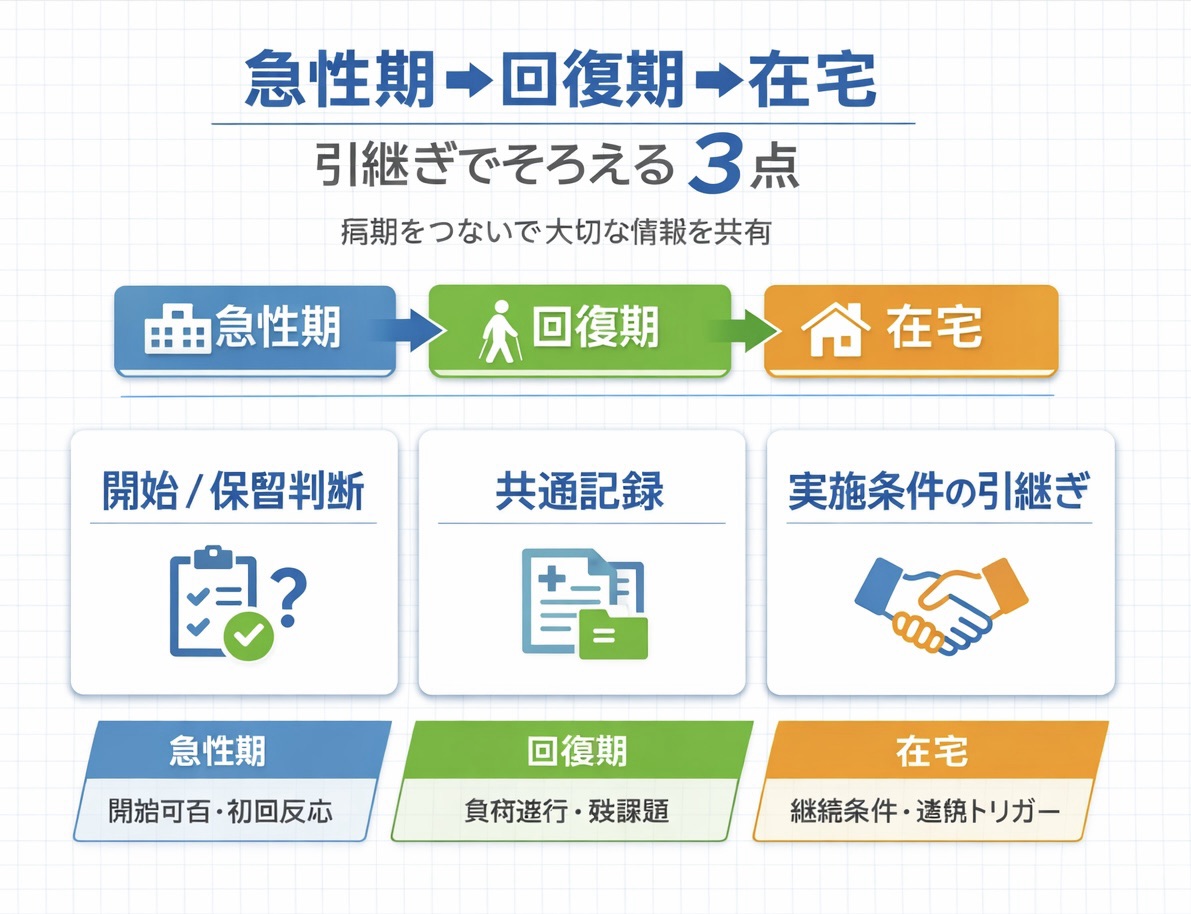
急性期→回復期→在宅で、先にそろえるのは「開始判断・記録・引継ぎ」の 3 点です
2026 改定で病期横断の運用が崩れやすいのは、点数や要件の理解不足よりも、急性期で決めた条件が回復期や在宅へうまく渡らないことです。先に固定したいのは、① 開始 / 保留の判断、② 共通記録の骨格、③ 次病期へ渡す一文の 3 点です。
本記事は、急性期・回復期・在宅をまたいで「何を共通化すれば運用が止まりにくいか」を整理するページです。制度差分の網羅や個別加算の細かな判定ではなく、病期横断の接続設計に絞って、院内で共有しやすい最小セットをまとめます。
このページで決めるのは「病期横断の共通ルール」です
このページの役割は、急性期・回復期・在宅の違いを細かく説明することではありません。違いがあっても共通に残すべき骨格を先に決めて、担当や病棟が変わっても判断がぶれにくい状態をつくることです。
このページで答えること:何を共通化し、何を次病期へ渡すか。
このページで答えないこと:点数差分の網羅、休日判定の細目、各加算の詳細要件、疑義解釈の時系列整理。そこは兄弟記事に分担します。
病期横断で共通化する 3 本柱
最初に固定するのは、「何を見るか」ではなく「何を同じ順番で残すか」です。病期で評価項目は変わっても、判断と記録の骨格が同じなら、引継ぎ時の情報欠損を大きく減らせます。
実務では、共通判定・共通記録・共通引継ぎの 3 本柱で整理すると回しやすくなります。病期差は差分として追加し、土台は増やしすぎない方が定着しやすいです。
| 柱 | 先に固定すること | 病期で変わる部分 | 残す一文 |
|---|---|---|---|
| 共通判定 | 開始 / 保留の判断順序 | 監視項目、負荷量、優先するリスク | 開始可否と、その根拠 |
| 共通記録 | 開始可否、実施内容、反応、次回計画 | 病期ごとの評価項目、職種差分 | 前回からの変化と、次に何を見るか |
| 共通引継ぎ | 次病期で再現したい条件 | 目標設定の粒度、生活場面への落とし込み | 実施条件 / 中止条件 / 再評価時点 |
病期別に「次へ渡す最小セット」を 1 行で決めておくと止まりにくくなります
評価漏れが起きやすいのは、前の病期で見た情報が次の病期で再利用されないときです。そこで、各病期で全部を書くのではなく、「次に必要な一文」を先に固定しておくと、申し送りが短くても質が落ちにくくなります。
下の表は、急性期→回復期→在宅へつなぐときの最小セットです。病期ごとに見る重点は変わっても、渡す情報の型をそろえることで、接続設計がシンプルになります。
| 病期 | その場で見る重点 | 記録最小セット | 次へ渡す一文 |
|---|---|---|---|
| 急性期 | 開始 / 保留判断、初回反応、安全に進める条件 | 開始可否、介入内容、反応、保留理由、再評価時点 | どの条件なら再開 / 継続できるか |
| 回復期 | 負荷進行、 ADL 接続、退院に向けた残課題 | 到達状況、介助量、評価条件、残課題、退院前の注意点 | 在宅で続ける条件と、支援が必要な場面 |
| 在宅・外来 | 継続可能性、生活定着、再入院 / 再悪化の予防 | 実施継続の条件、自己管理のポイント、連携トリガー | 受診 / 連携が必要になるサイン |
退棟・退院前に 5 分で確認する流れを固定すると、病期横断のズレが減ります
制度理解があっても、病期間の接続が崩れるのは「誰が、いつ、何を確認して、何を残すか」が曖昧なときです。そこでおすすめなのが、退棟・転棟・退院前に同じ順番で回す 5 分フローです。
ポイントは、長い会議を増やすことではなく、確認項目を絞ることです。開始条件、中止条件、再評価時点、次担当が見れば動ける記録の 4 点がそろえば、引継ぎはかなり安定します。
| 場面 | 確認すること | 決めること | 残すもの |
|---|---|---|---|
| 急性期の初回〜 72 時間 | 開始可否、保留理由、再評価時点 | 次回介入の条件と担当 | 開始 / 保留の根拠、反応、次回計画 |
| 回復期へ移る前 | 負荷量、 ADL 接続、残るリスク | 回復期で優先する課題 | 到達状況、残課題、実施条件 |
| 退院・在宅移行前 | 継続条件、家屋 / 支援体制、再悪化サイン | 在宅での観察点と連携先 | 退院後の実施条件、注意点、受診トリガー |
現場の詰まりどころは「病期ごとに頑張っているのに、次へ渡るときに型が消える」ことです
病期横断で止まりやすいのは、急性期・回復期・在宅がそれぞれ部分最適になり、前の病期で決めた条件が次で再利用されないことです。特に、保留理由、再評価時点、退院後の継続条件は、口頭だけだと抜けやすくなります。
まずは、失敗パターンと回避の順番を短く共有できる形にしてください。細かい制度解釈より先に、引継ぎの型を固定した方が運用は安定します。
ここまで整えても毎回同じ所で詰まるときは、個人の理解だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
よくある失敗( NG → OK )
病期横断の運用は、すごく複雑なルールを作らなくても改善できます。むしろ、抜けやすい失敗を 3 つほど先に潰した方が、現場では回しやすいです。
特に多いのは、記録の形式が病期ごとに違うこと、保留理由が次病期へ渡らないこと、在宅で見る指標が曖昧なことです。下の表は、そのまま教育用にも使いやすい最小版です。
| よくある失敗( NG ) | なぜ詰まるか | 修正( OK ) |
|---|---|---|
| 病期ごとに別フォーマットで記録する | 引継ぎ時に必要情報を探し直す | 共通骨格を固定し、病期差は差分で足す |
| 保留理由が次病期へ渡らない | 再評価の起点が毎回リセットされる | 保留理由・再評価時点・担当を必須化する |
| 在宅で見る指標が曖昧 | 再悪化時の連携が遅れる | 継続条件と受診トリガーを 1 行で残す |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. このページは総論ページと何が違いますか?
総論ページは、早期リハ加算や休日リハ加算などの制度全体を整理する役割です。本ページは、急性期→回復期→在宅で何を引き継ぐかという「病期横断の接続設計」に絞っています。
Q2. まずどの病期から整えるべきですか?
急性期から始めるのがおすすめです。開始 / 保留判断と初回介入記録の骨格を急性期で固めると、回復期・在宅への引継ぎが作りやすくなります。
Q3. 病期ごとの差が大きくても共通化できますか?
できます。共通化するのは「開始可否・実施内容・反応・次回計画」と「次病期へ渡す条件」です。評価項目や負荷量は、病期差分として追加すれば十分です。
Q4. まず 1 つだけ直すなら何ですか?
引継ぎ欄に「実施条件 / 中止条件 / 再評価時点」を必須項目として追加してください。これだけでも、病期をまたいだ申し送りの質はかなり安定します。
次の一手
- 全体像に戻る:2026 改定リハ実務ハブ
- すぐ実装する:退院時リハ指導料の実務整理
参考文献
- 厚生労働省.令和 8 年度診療報酬改定説明資料等について.2026.厚生労働省
- 厚生労働省.令和 8 年度診療報酬改定の概要 13. 重点的な対応が求められる分野(医学管理・リハビリテーション).2026.PDF
- 厚生労働省.令和 8 年度診療報酬改定の概要 8. 質の高い在宅医療の推進.2026.PDF
- 厚生労働省.令和 8 年度診療報酬改定について【全体概要版】.2026.PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



