口腔・栄養スクリーニング様式は「埋め方」より先に使いどころを押さえると迷いません
臨床で迷わない評価・指導の作り方( PT キャリアガイド )
結論:口腔・栄養スクリーニング様式は、通所リハ・通所介護で利用開始時の確認と 6 か月ごとの見直しを回し、必要時に歯科・主治医・管理栄養士・ケアマネへつなぐための入口です。大事なのは、すべての欄を完璧に埋めることではなく、変化を拾って次アクションを決めることです。
このページでは、栄養・嚥下ハブの中でも「制度様式の実務」に役割を絞って、別紙 5-1 の見方・書き方・連携の流れを整理します。栄養評価そのものの総論は リハ栄養の進め方 に譲り、このページでは通所現場で止まらない書き方に集中します。
口腔・栄養スクリーニング様式(別紙 5-1 )とは
口腔・栄養スクリーニング様式は、通所系サービスで口腔機能や栄養状態の低下リスクを早めに拾うための様式です。ここで診断を完結させるのではなく、「より詳しい評価が必要か」「誰につなぐか」を決める入口として使うと運用しやすくなります。
つまり、この紙の役割は「評価の完成」ではなく、拾い上げ → 情報共有 → 次の支援です。口腔の低下が疑われれば歯科や口腔機能向上サービス、低栄養が疑われれば主治医確認や栄養改善サービスへつなぐ、という使い方が基本になります。
対象サービス
対象は通所介護、通所リハビリテーション、地域密着型通所介護、認知症対応型通所介護、小規模多機能型居宅介護、看護小規模多機能型居宅介護、通所型サービスです。まずは「通所で使う 5-1 」と覚えておくと迷いません。
この様式の役割
役割は 3 つです。①低下リスクを拾う、②前回と比較する、③連携先を決めることです。特に通所では、単発評価ではなく「前回と比べて食べにくくなっていないか」「体重や摂取量が落ちていないか」を追える形にしておくと、再評価が楽になります。
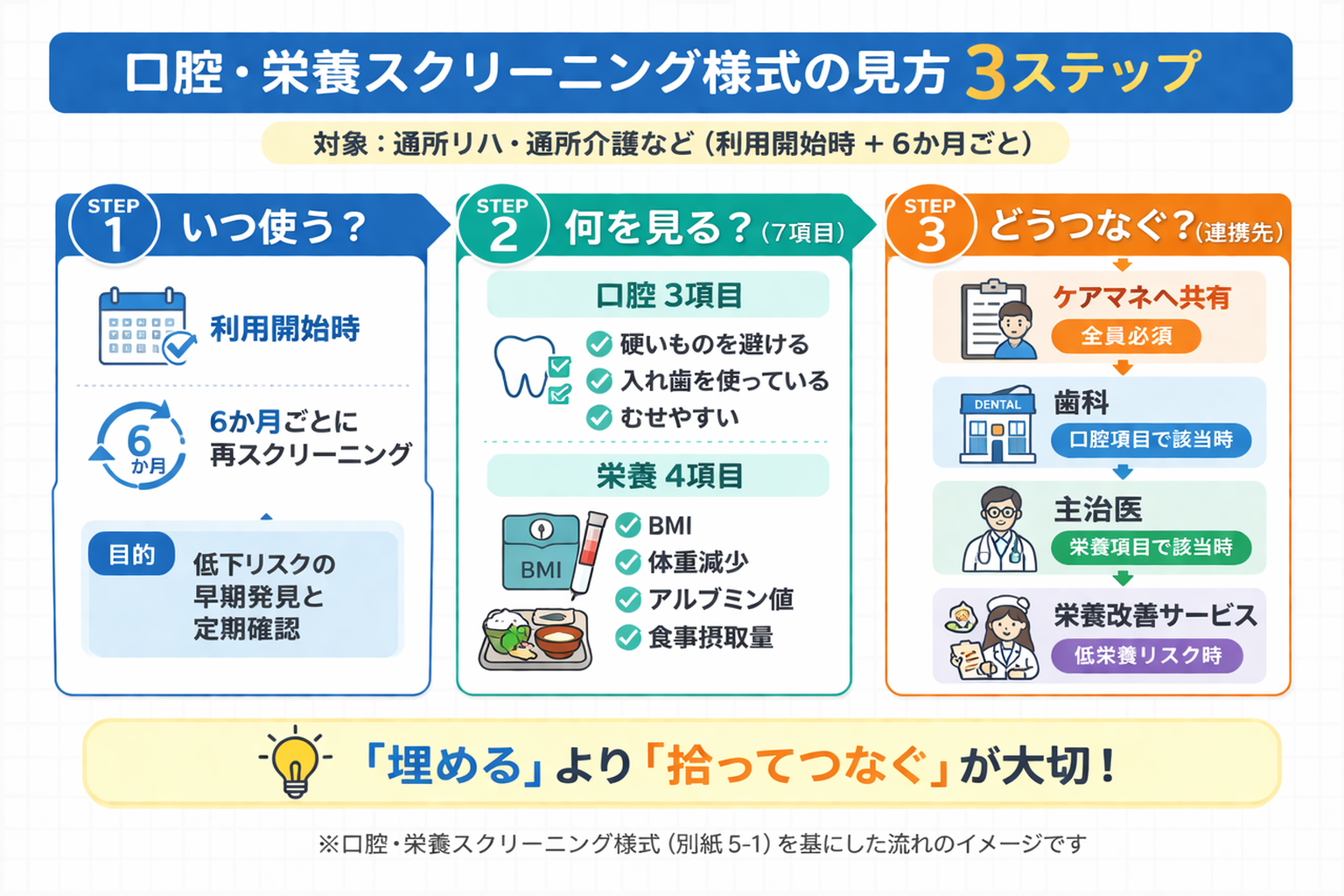
いつ使うか|利用開始時と 6 か月ごとの再スクリーニング
現場で最初に固定したいのは実施タイミングです。口腔・栄養スクリーニングは、利用開始時に行い、その後は 6 か月ごとに見直す流れにしておくと運用がぶれにくくなります。
単発で終わると変化が追えません。むせ、食べにくさ、食事摂取量、体重変化はじわじわ進むことが多いため、初回だけ整っていても足りません。初回の結果を残し、前回と比較できる状態を作ることが重要です。
スマホでは表を横スクロールできます。
| 場面 | 何をするか | 記録ポイント | 次アクション |
|---|---|---|---|
| 利用開始時 | 口腔項目・栄養項目を初回確認 | 初期値を残す | 必要時にケアマネへ共有 |
| 利用中 | 前回と比較して変化を確認 | 体重・摂取量・むせ・食べにくさ | 歯科・主治医・栄養改善へつなぐ |
| 6 か月ごと | 再スクリーニング | 前回結果と並べて記録 | 継続支援か追加評価かを決める |
様式の見方|先に埋める欄と後で確認する欄
この様式は、全部を一度に埋めようとすると止まりやすくなります。実務では、基本情報 → 口腔 3 項目 → 栄養項目 → 特記事項 → 連携先の順に進めると回しやすくなります。
ポイントは、最初から完璧を目指さないことです。身長や食事摂取量など、確認できない項目がある場合は、そこで止まるよりも「確認できた範囲で一次チェックを進める」方が現場では役立ちます。
先に埋める欄
最初に埋めたいのは、氏名、基本情報、口腔の 3 項目、BMI や体重減少の材料、食事摂取量の確認です。ここが埋まるだけでも、次の一手はかなり決めやすくなります。
後で確認する欄
特記事項や詳細な連携内容は、一次チェックの後でも構いません。大事なのは、誰に何を伝えるかを 1 行でも残すことです。たとえば「食事中のむせ増加あり、口腔評価の追加を検討」「体重減少あり、栄養改善サービスを相談」などの短い所見で十分です。
空欄でよい場面
現場で止まりやすいのが「数値が分からないから書けない」という場面です。ですが、確認できない項目は空欄のままでも運用できます。止まるより、確認できた情報で一次スクリーニングを回す方が実用的です。
口腔項目の書き方|「はい・いいえ」で終わらせない見方
口腔項目では、硬いものを避ける、入れ歯を使っている、むせやすいの 3 点が入口になります。ここで重要なのは、「はい」が付いた時点で異常と決めつけることではなく、どの場面で困っているかを具体化することです。
たとえば「硬いものを避ける」なら、肉・繊維のある野菜・乾いた食品で困っているのかを確認します。「入れ歯を使っている」なら、合っているか、食事中に外していないかを確認します。「むせやすい」なら、水分だけか、食事中か、食後かまで聞けると次につながります。
硬いものを避ける
これは咀嚼しづらさのサインとして見ます。柔らかいものばかりに偏ると、食べられる食品の幅が狭くなり、栄養の偏りにもつながりやすくなります。単に「好き嫌い」と片づけず、噛めないのか、疲れるのか、痛いのかを分けて聞くと精度が上がります。
入れ歯を使っている
義歯の使用自体が悪いわけではありません。見るべきなのは、合っているか、食事場面で機能しているかです。合っていない義歯は、噛みにくさだけでなく、発音や会話、食事意欲にも影響します。
むせやすい
むせは、飲み込みづらさのサインであり、食事場面の負担感や誤嚥リスクの手がかりになります。特に、最近増えてきた、食事に時間がかかる、食後の湿った声がある、という情報が取れると、追加評価につなぎやすくなります。
スマホでは表を横スクロールできます。
| 項目 | 確認したいこと | 所見の書き方例 |
|---|---|---|
| 硬いものを避ける | 何が食べにくいか、いつからか | 肉・生野菜で咀嚼困難あり |
| 入れ歯を使っている | 食事時に使用しているか、違和感はあるか | 義歯使用あり、装着時痛み訴えあり |
| むせやすい | 水分・食事・食後のどこで出るか | 水分摂取時に軽度むせあり |
栄養項目の書き方|BMI・体重減少・アルブミン値をどう拾うか
栄養項目は、BMI、体重減少、血清アルブミン値、食事摂取量を手がかりに、低栄養リスクを一次的に拾うパートです。ただし、この紙だけで診断を完了させるのではなく、詳しく見るべき人を見つけることが目的です。
通所では採血や厳密測定がその場でできないこともあります。そのため、「分かる範囲でまず書く」「不足情報は受診状況や他職種連携で補う」と決めておくと、運用が止まりません。
BMI
BMI は入口として使いやすい指標です。ただし、BMI だけで判断すると見逃しもあるため、体重変化や摂取量と合わせて見ます。通所では身長が正確に取りにくいこともあるため、測定条件をそろえることの方が大切です。
体重減少
体重減少は、短期間の変化に気づける重要項目です。1 か月、 3 か月、 6 か月のどこでどの程度落ちているかを見ると、単なるやせ傾向なのか、最近の低下なのかを分けやすくなります。初回で比較材料がない場合は、家族や前医情報も使いながら、次回比較できる初期値を残すことが大切です。
血清アルブミン値
血液データが分かる場合は参考になりますが、分からないからといってスクリーニングを止める必要はありません。通所では主治医受診や紹介状の情報から後追いで確認することも多く、まずは一次チェックを回すことが優先です。
食事摂取量
摂取量は、本人・家族・介護職の観察からでも拾いやすい項目です。毎食正確でなくても、「以前より減った」「半分程度になった」「食べられる日と食べられない日の差が大きい」といった変化が取れるだけで、次アクションは決めやすくなります。
スマホでは表を横スクロールできます。
| 項目 | まず確認すること | 止まりやすい点 | 実務上の対応 |
|---|---|---|---|
| BMI | 身長と体重が分かるか | 身長不明 | 後日確認予定を残す |
| 体重減少 | 最近 1 ~ 6 か月で変化があったか | 前回値がない | 今回を初期値として固定 |
| アルブミン | 直近採血の有無 | データ不明 | 受診状況を確認して後追い |
| 食事摂取量 | 以前より減っていないか | 数値化しにくい | 割合より変化を優先して記録 |
関連:評価を入口で終わらせず、目標設定と再評価までつなぐ全体像は リハ栄養の進め方 でまとめています。
書いた後にどう動くか|ケアマネ・歯科・医師・栄養への連携
この様式の価値は、記入後の動き方で決まります。口腔・栄養スクリーニングは、「書いて終わり」ではなく、誰に渡して、何を依頼するかまで決めて初めて実務で生きます。
通所で特に重要なのは、介護支援専門員への情報提供です。そのうえで、口腔の問題が強ければ歯科や口腔機能向上サービス、低栄養が疑われれば主治医確認や栄養改善サービスへつなぐ流れにすると、役割分担が明確になります。
介護支援専門員へ共有する
まず共有したいのは、「何が引っかかったか」「何を追加で見たいか」です。たとえば、むせ増加、義歯不適合疑い、体重減少、食事摂取量低下など、具体的な問題点を短くまとめます。
歯科・口腔機能向上につなぐ
口腔項目で引っかかった場合は、歯科受診歴、義歯の状態、食事場面の困りごとを添えてつなぐとスムーズです。特に、むせや食べにくさが続く場合は、追加の口腔評価や口腔機能向上サービスの検討につながります。
主治医・栄養改善につなぐ
体重減少、摂取量低下、低 BMI、採血異常などがある場合は、主治医受診状況を確認しつつ、必要時に栄養改善サービスの検討へつなげます。ここで重要なのは、「低栄養の診断」を通所単独で抱え込まないことです。一次スクリーニングで拾い、必要な専門職へつなぐのが役割です。
よくある失敗|空欄を埋めることが目的になる・前回比較がない・連携先が決まっていない
この様式で起こりやすい失敗は 3 つです。空欄をなくすことが目的になる、前回結果と比較しない、陽性でも連携先が決まっていない、の 3 点です。
特に通所では、忙しい中で「書類を埋める」作業になりやすいですが、本来の目的は低下リスクを見逃さず、支援につなぐことです。完璧な入力より、次アクションが決まる記録の方が価値があります。
スマホでは表を横スクロールできます。
| よくある失敗 | なぜ起こるか | 対策 |
|---|---|---|
| 空欄で止まる | 数値がそろわないと書けないと思う | 分かる範囲で一次チェックを進める |
| 前回比較がない | 単発評価で終わっている | 初回値と再評価日をセットで残す |
| 連携先が曖昧 | 書いて終わりになっている | ケアマネ・歯科・主治医の誰に渡すか決める |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
アルブミン値が分からなくても書けますか?
書けます。通所では採血データがその場でそろわないことも多いため、アルブミン値が不明でも、口腔項目、体重変化、食事摂取量など確認できる範囲で一次スクリーニングを進めます。不明な項目は後日確認予定として残し、必要時に主治医や家族へ確認します。
体重が自己申告しかない場合はどうしますか?
自己申告でも、まずは変化の有無を拾うことに意味があります。厳密な数値より、「以前より減った」「ズボンが緩くなった」「食事量も減っている」などの変化を優先して記録し、次回以降に測定条件をそろえて追える形にします。
むせやすいに該当したらすぐ ST へつなぐべきですか?
むせの頻度、場面、水分か食事か、食後の湿った声の有無などを追加で確認したうえで、必要時に ST や歯科、主治医への相談につなげます。単に 1 回むせたかどうかではなく、食事場面の困りごととして続いているかをみることが大切です。
再スクリーニングは 6 か月ごとで固定ですか?
基本の見直し時期は 6 か月ごとで押さえておくと運用しやすいです。ただし、食事量低下や体重減少、むせ増加など変化が大きい場合は、定期時期を待たずに追加確認した方が安全です。実務では「定期 6 か月」と「変化時の臨時確認」を分けて考えると回しやすくなります。
次の一手|様式で拾った後に読む記事
この様式は入口です。ここでリスクを拾ったら、次は深掘り先を決めると回遊が自然になります。
参考文献
- 厚生労働省. 令和 6 年度介護報酬改定について. https://www.mhlw.go.jp/stf/newpage_38790.html
- 厚生労働省. 介護保険最新情報 Vol.1217 令和 6 年 3 月 15 日. https://www.mhlw.go.jp/content/001227728.pdf
- 厚生労働省. 科学的介護情報システム( LIFE )について. https://www.mhlw.go.jp/stf/shingi2/0000198094_00037.html
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下