ピークカフフロー( PCF )は「咳が届くか」を数値でみる評価です
臨床の学び方や働き方も整理したい方へ
評価のやり方は、職場の教育体制や相談しやすさで定着しやすさが変わります。先に全体像を押さえておくと、日々の臨床とキャリアの両方を整理しやすくなります。
PT キャリアガイドを見る呼吸評価で迷いやすいのは、「痰がある」「咳が弱い」と感じても、どこから介助や咳嗽補助を考えるかが数値で整理できていないことです。ピークカフフロー( PCF )は、その迷いを減らしやすい指標です。単に咳の勢いを見るだけでなく、深く吸えるか、声門が保てるか、十分な呼気流速を出せるかをまとめてみる実用的な評価として使えます。
本記事では、 PCF の測り方、条件固定、目安、解釈、次アクションを実務向けに整理します。呼吸評価の全体像から先に見直したい方は、呼吸評価の全体像も先に押さえておくとつながりやすいです。
先に結論| PCF は「測ること」より「次を決めること」に意味があります
結論からいうと、 PCF は咳が出たかどうかをみる指標ではなく、その咳で分泌物を動かせるか、介助や機械的補助が必要かを考える指標です。現場では、数値を取って終わるより、条件をそろえて再現よく測り、低値なら何を追加するかまで決めると活きます。
目安としては、成人では 360 L / 分超で十分な咳嗽力の参考、 270 L / 分未満で分泌物貯留リスクを考える、 160 L / 分未満で明らかな咳嗽不全・咳介助導入を強く考える整理がよく使われます。ただし絶対値だけで決めるのではなく、疾患、球麻痺、姿勢、痛み、疲労、吸気量を合わせて解釈することが大切です。
ピークカフフロー( PCF )とは何か
PCF は、深吸気のあとに咳を行ったときの最大呼気流量です。咳には、吸い込む力、声門を保つ力、瞬時に吐き出す力が必要なので、 PCF は単純なピークフローよりも実際の咳嗽力に近い情報を取りやすいのが特徴です。
とくに神経筋疾患、脳卒中後、球麻痺、高齢者、呼吸筋力低下が疑われる場面では、 PCF が低いと痰が切れにくい、誤嚥後に押し返しにくい、感染を繰り返しやすい方向へつながります。そのため、「 SpO2 は保てるが咳が弱い」「吸引が増えてきた」「痰が上がりきらない」といった場面で有用です。
PCF の測り方|条件固定がいちばん大切です
PCF は、ピークフローメーターやスパイロメータに mouthpiece または mask を接続して測定できます。方法自体はシンプルですが、姿勢・鼻漏れ・口唇閉鎖・吸気量・理解度が少しずれるだけで値が動きやすいため、条件固定が最重要です。
実務では、座位で体幹を起こし、できるだけ深く吸ってから、強く短く 1 回咳をする形が基本です。 3 回程度測って最大値を採用する運用が使いやすく、疲労が強い患者では回数を増やしすぎない方が安全です。
| 確認項目 | みること | 実務のポイント |
|---|---|---|
| 姿勢 | 座位保持、頭頸部位置、体幹の前後傾 | 原則は座位。臥位で測るなら条件を固定して再評価でも同じ姿勢にする |
| インターフェース | mouthpiece か mask か | 口唇閉鎖が弱い、漏れが大きい場合は mask の方が安定しやすい |
| 吸気量 | 深く吸えているか | 「大きく吸って、強く 1 回咳をしてください」と毎回同じ声かけにする |
| 球麻痺・疼痛 | 声門閉鎖、咽頭違和感、術後疼痛 | 低値でも呼気筋力だけで説明しない。球麻痺や痛みを疑う |
| 回数 | 再現性と疲労 | 3 回程度で最大値採用が実用的。疲労や息切れが強い場合は回数を絞る |
測定手順の最小フロー
- 座位を整える
- 機器と口元の漏れを確認する
- できるだけ深く吸ってもらう
- 強く短く 1 回咳をしてもらう
- 3 回前後の最大値を記録する
PCF の目安| 360 ・ 270 ・ 160 L / 分で考えると整理しやすいです
下の図版は、 PCF の目安と次アクションを一枚で整理した早見図です。先に全体像を見てから本文を読むと、「この値なら次に何をするか」がつかみやすくなります。
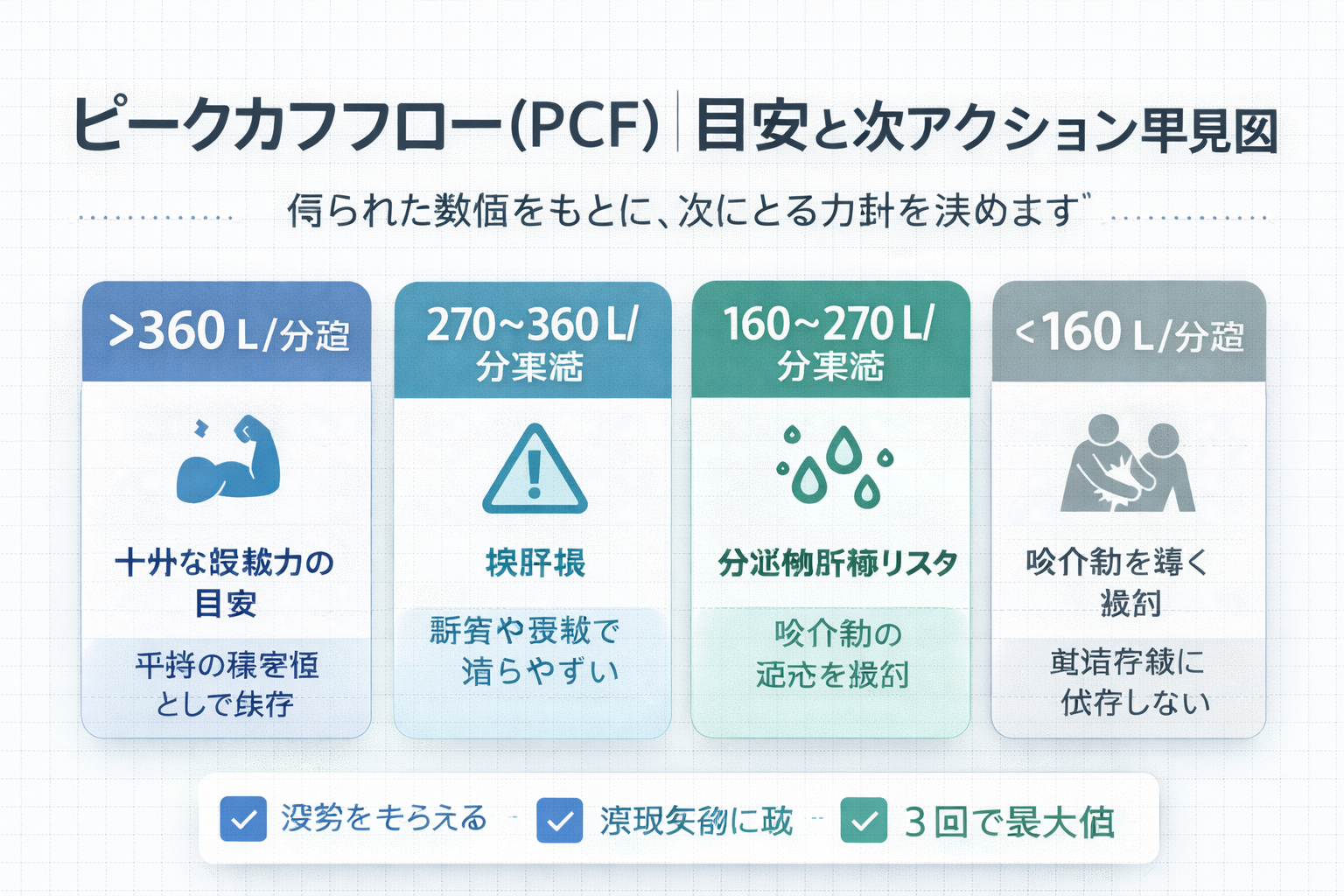
PCF は疾患や年齢でばらつきますが、臨床で整理しやすいのは 360 、 270 、 160 L / 分の 3 段階です。これは絶対的な診断基準ではなく、咳嗽力低下の程度と次アクションを考える目安として使います。
大切なのは、「 270 を切ったら危険」「 160 を切ったら終わり」と機械的に見るのではなく、普段より下がっていないか、感染時にさらに落ちるか、介助で上がるかを見ることです。特に神経筋疾患では、平時の基準値を残しておくと増悪時の判断がしやすくなります。
| PCF の目安 | 解釈の方向性 | 次に考えたいこと |
|---|---|---|
| 360 L / 分超 | 成人では十分な咳嗽力の参考 | 平時の基準として保存し、感染時の低下幅を追う |
| 270 ~ 360 L / 分未満 | 境界域。疲労や感染で落ちやすい | 再現性、吸気量、姿勢を見直し、必要時は咳介助を検討する |
| 160 ~ 270 L / 分未満 | 分泌物貯留や感染リスクを考えやすい | air stacking / LVR 、徒手介助咳嗽、 MI-E の適応を検討する |
| 160 L / 分未満 | 明らかな咳嗽不全の目安 | 咳介助や機械的咳補助を前向きに検討し、単独咳嗽に依存しない |
低値のときの考え方|「呼気筋力」だけで説明しない
PCF が低いとき、すぐに「呼気筋が弱い」と決めるのは早すぎます。咳嗽力は、十分に吸えているか、声門が閉じているか、痛みや不安で咳を我慢していないか、姿勢が不利でないかで大きく変わります。
とくに、ピークフローはそこまで悪くないのに PCF が低い場合は、球麻痺や咳の協調不全を疑う材料になります。逆に、深く吸わせるだけで PCF が上がるなら、吸気量不足が主因の可能性があります。数値を見たら、次は「何が上がれば PCF が改善するか」を考えるのが実務的です。
PCF 低値で次に確認したい 5 つ
- 深吸気が十分か
- 口唇漏れや mask 漏れがないか
- 球麻痺や嗄声、咽頭クリアランス低下がないか
- 術後疼痛、胸郭痛、恐怖感がないか
- air stacking や徒手介助で上がる余地があるか
PCF が低いときの次アクション| air stacking ・介助咳嗽・ MI-E をつなげます
PCF が低いときは、値を眺めるだけでなく、どの補助でどれだけ上がるかを見ると臨床価値が高くなります。大きく分けると、深く吸わせて上げる方法、呼気を徒手で補う方法、機械で吸気・呼気の両方を補う方法があります。
軽度の低下なら、まずは air stacking / lung volume recruitmentや咳のタイミング指導が候補です。さらに必要なら徒手介助咳嗽、より強い咳補助が必要なら MI-E へつなげます。重要なのは、「何を入れたら何 L / 分上がったか」を記録し、患者ごとの有効手段を早めに見つけることです。
| 主な問題 | まず考えたい対応 | 次の段階 |
|---|---|---|
| 吸気量が不足する | air stacking 、 LVR 、深吸気練習 | MIC 後の介助咳嗽、 MI-E |
| 呼気流速が不足する | 徒手介助咳嗽 | MI-E 単独または併用 |
| 球麻痺や協調不全が強い | 声門・嚥下機能も含めて再評価 | interface 調整、 MI-E 設定の個別化、吸引計画 |
| 感染時にさらに落ちる | 平時の基準値と比較 | 増悪時の咳介助手順を事前に共有 |
測定を中止・延期したい場面
PCF 自体は非侵襲で簡便ですが、強い咳を求めるため、胸痛、強い息切れ、めまい、著明な疲労、咳込みの持続、急な SpO2 低下があるときは中止や延期を考えます。とくに術後や肋骨痛が強い場面では、無理に最大努力を求めるより、まず疼痛コントロールや条件調整を優先した方が安全です。
また、誤嚥直後や痰詰まりが強く、測定より先に吸引や気道確保が必要なときは、評価を急がない方がよいです。 PCF は緊急対応の代わりではなく、次の気道クリアランス戦略を組み立てる評価として使うのが基本です。
現場の詰まりどころ|測定値より条件のぶれで迷いやすいです
PCF が使いにくく感じる最大の理由は、指標そのものが難しいからではなく、測定条件がそろっていないことです。座位か半座位か、 mouthpiece か mask か、吸気の声かけが毎回違うかで値が動くと、解釈に自信が持ちにくくなります。
だからこそ、最初から完璧な基準値に頼るより、同じ患者を同じ条件で追うことが大切です。平時の値を残し、感染時や疲労時にどう落ちるか、補助でどこまで回復するかをみると、 PCF はかなり使いやすい指標になります。
よくある失敗
スマホでは表を横スクロールできます。
| よくある失敗 | なぜまずいか | 直し方 |
|---|---|---|
| ピークフローと同じ感覚で測る | 咳嗽としての情報が抜ける | 深吸気後の 1 回咳で測ることを徹底する |
| 低値を呼気筋力低下だけで説明する | 球麻痺や吸気量不足を見落とす | 吸気量、声門、疼痛、漏れを合わせてみる |
| 姿勢や interface が毎回違う | 再評価で比較しにくい | 座位 / mask / 3 回最大値など条件を固定する |
| 数値だけ記録して終わる | 次アクションにつながらない | 低値時は air stacking や介助咳嗽で再測定する |
| 1 回の値だけで判断する | 偶然の低値や努力不足を拾いやすい | 疲労に配慮しつつ複数回測定して最大値を採用する |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
PCF とピークフローは同じですか?
同じではありません。ピークフローは強制呼気の最大流量ですが、 PCF は深吸気のあとに咳をしたときの最大流量です。 PCF の方が、実際の咳嗽力や気道クリアランスに近い情報を取りやすいです。
270 L / 分と 160 L / 分は絶対的な基準ですか?
絶対的な診断基準ではなく、臨床で使いやすい目安です。疾患、球麻痺、年齢、姿勢、感染の有無で解釈は変わるため、単回値だけでなく、平時との比較や補助後の変化も合わせてみる方が安全です。
mouthpiece と mask はどちらがよいですか?
口唇閉鎖が保てるなら mouthpiece で問題ありません。漏れが大きい、口唇閉鎖が弱い、顔面の協調が取りにくい場合は mask の方が安定しやすいです。再評価では同じ interface にそろえると比較しやすくなります。
低値ならすぐ MI-E を使うべきですか?
低値でも、まず吸気量不足や徒手介助で上がる余地があるかをみる価値があります。ただし 160 L / 分未満や、感染時に痰が明らかに上がらない場面では、 MI-E を早めに検討した方が安全なことがあります。
脳卒中や高齢者でも PCF は使えますか?
使えます。神経筋疾患での活用が最も整理されていますが、誤嚥後の気道防御、排痰の弱さ、反復する肺炎のリスク評価として、脳卒中や高齢者でも実用性があります。解釈では球麻痺、姿勢、痛み、理解度をより丁寧にみる必要があります。
次の一手
PCF は単独でみるより、吸引、介助咳嗽、呼吸評価の全体像とつなげると活きます。続けて読むなら、次の 3 本がつながりやすいです。
参考文献
- Khan A, Frazer-Green L, Amin R, et al. Respiratory Management of Patients With Neuromuscular Weakness: An American College of Chest Physicians Clinical Practice Guideline and Expert Panel Report. Chest. 2023;164(2):394-413. doi: 10.1016/j.chest.2023.03.011
- Brennan M, McDonnell MJ, Duignan N, Gargoum F, Rutherford RM. The use of cough peak flow in the assessment of respiratory function in clinical practice: A narrative literature review. Respir Med. 2022;193:106740. doi: 10.1016/j.rmed.2022.106740
- Suárez AA, Pessolano FA, Monteiro SG, et al. Peak flow and peak cough flow in the evaluation of expiratory muscle weakness and bulbar impairment in patients with neuromuscular disease. Am J Phys Med Rehabil. 2002;81(7):506-511. doi: 10.1097/00002060-200207000-00007
- Chatwin M, Wakeman RH. Mechanical Insufflation-Exsufflation: Considerations for Improving Clinical Practice. J Clin Med. 2023;12(7):2626. doi: 10.3390/jcm12072626
- Kim SM, Choi WA, Won YH, Kang SW. A Comparison of Cough Assistance Techniques in Patients With Respiratory Muscle Weakness. Yonsei Med J. 2016;57(6):1488-1493. doi: 10.3349/ymj.2016.57.6.1488
- Jeong JH, Yoo WG. Effects of air stacking on pulmonary function and peak cough flow in patients with cervical spinal cord injury. J Phys Ther Sci. 2015;27(6):1951-1952. doi: 10.1589/jpts.27.1951
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下