- 腓骨神経麻痺(腓骨頭)とは?|下垂足の評価とリハ(装具・歩行・再発予防)
- 結論:まず “運動 3 筋+感覚 1 点” で腓骨の分布を作る
- 現場の詰まりどころ:迷ったら “固定セット” に戻す
- 5〜 8 分で終わる最小評価セット(固定で回す)
- 問診:まず聞くのは “腓骨頭への圧” と “長時間の同一肢位”
- 歩行観察:つまずきの “場面” と “代償” を言語化する
- リハの実践:①圧迫回避→② ROM →③装具で歩行成立→④筋再教育→⑤歩行課題
- 再発予防: “腓骨頭に圧が乗る場面” を 3 つ書き出す
- 現場の詰まりどころ:よくある失敗(回避表)
- 共有・相談の目安:分布が揃わない/進行が速い/疼痛が強いとき
- よくある質問(FAQ)
- 次の一手
- 参考文献
- 著者情報
腓骨神経麻痺(腓骨頭)とは?|下垂足の評価とリハ(装具・歩行・再発予防)
関連:下垂足の鑑別フロー(脳卒中 vs 末梢)
関連:腓骨神経麻痺の局在推定(深腓骨/浅腓骨)
関連:下垂足の装具( AFO )選定と運用
腓骨神経麻痺(多くは腓骨頭周囲)は、総腓骨神経( common fibular / peroneal )が腓骨頭付近で障害され、足背屈・趾伸展・外反の低下(=下垂足)を生じる末梢神経障害です。原因は外傷だけでなく、脚組み・長時間の同一肢位・ギプスや装具の圧迫など “圧迫性” が臨床でよく問題になります。
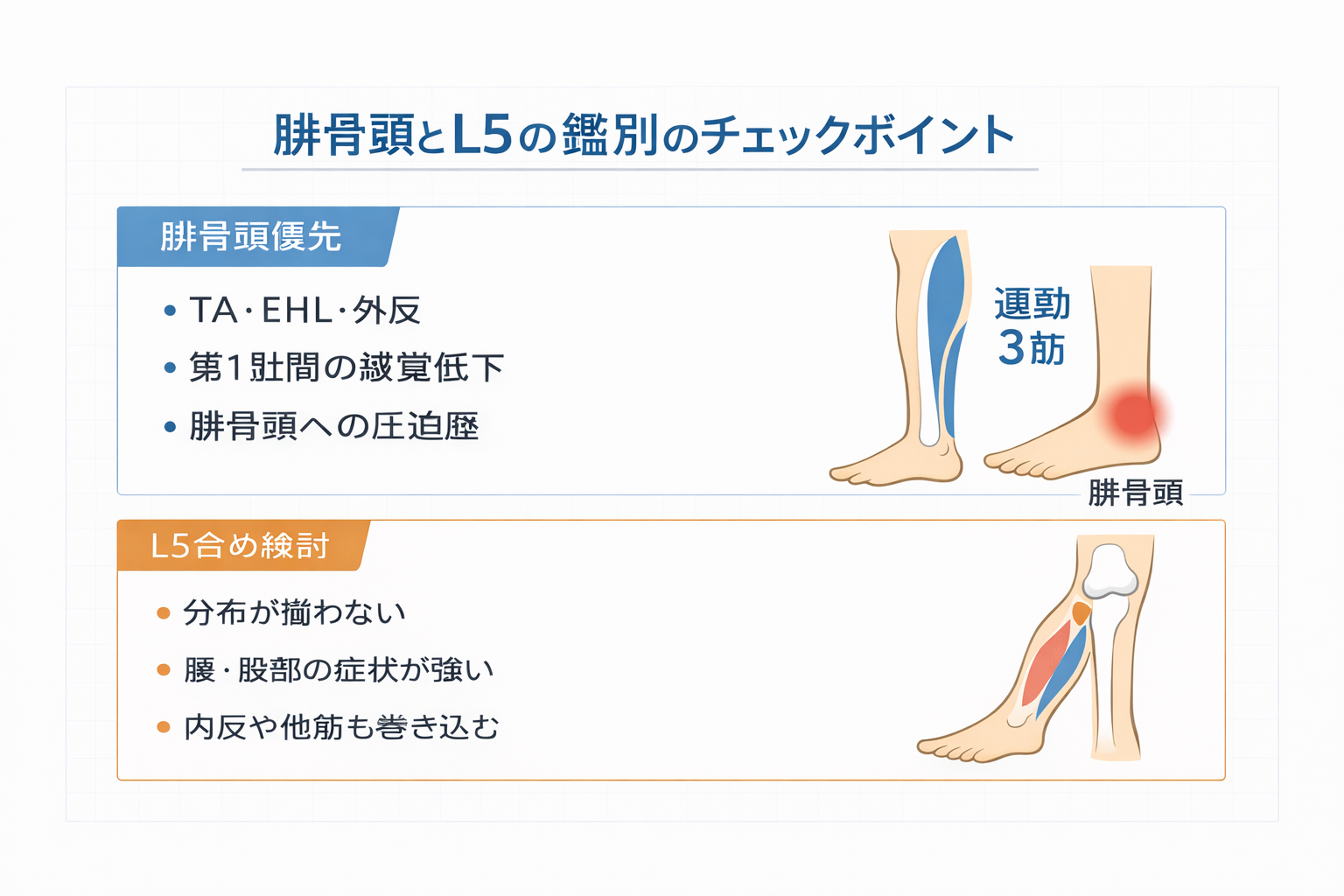
下垂足が腓骨か L5 かで迷うときの比較は、別記事にまとめています(本文インライン内部リンクはこの 1 本のみ):下垂足は腓骨神経麻痺?それとも L5?【比較・使い分け】
結論:まず “運動 3 筋+感覚 1 点” で腓骨の分布を作る
腓骨神経麻痺の評価は、検査を増やすより固定セットで十分に方向づけできます。最初に足背屈( TA )・母趾背屈( EHL )・外反を揃え、感覚は第 1 趾間(深腓骨)を代表点として記録します。
分布が “揃う” かどうかが、次の一手(装具・歩行課題・相談)を決めます。まずはこの最小セットで、評価→介入→再評価の流れを回していきます。
現場の詰まりどころ:迷ったら “固定セット” に戻す
下垂足の現場で詰まりやすいのは、「評価が増える」「装具が遅れる」「代償が固定する」の 3 つです。迷ったら、まずはページ内の要点に戻して順番を整えます。
- よくある失敗(回避表):抜けポイントを 1 分で点検
- リハの型(順番):圧迫回避→装具→筋再教育→歩行課題へ戻す
- 関連:装具( AFO )で歩行を成立させる考え方
5〜 8 分で終わる最小評価セット(固定で回す)
| 順番 | みる項目 | 狙い | 記録の型 |
|---|---|---|---|
| ① 病歴 | 脚組み、腓骨頭への圧、長時間の同一肢位、ギプス/装具、急な体重減少 | 圧迫の起点を特定 | 「脚組み:多い」「ギプス:あり」 |
| ② 運動 3 筋 | 足背屈( TA )/ 母趾背屈( EHL )/ 外反 | 腓骨分布を作る | 「 TA 2 / EHL 2 / 外反 3 」 |
| ③ 感覚 1 点 | 第 1 趾間(深腓骨) | 局在の補強 | 「第 1 趾間 ↓」 |
| ④ 観察 | 歩行:足クリアランス、股関節過屈曲(ハイステップ)、つまずき | 装具の必要度 | 「つまずき: 2 回/ 50 m 」 |
| ⑤ 触診/誘発 | 腓骨頭周囲の圧痛、外圧の再現(安全な範囲) | 圧迫性の裏取り | 「腓骨頭圧痛:+」 |
問診:まず聞くのは “腓骨頭への圧” と “長時間の同一肢位”
臨床で多いのは、外傷よりも “圧迫” のパターンです。脚組み、座位で膝外側を当てる姿勢、床での正座崩し、ベッド上の外圧、ギプス・装具の当たりなどを具体で拾うと、再発予防までつながります。
| 質問 | 典型の答え | 意味 | 次の一手 |
|---|---|---|---|
| 脚組み・膝外側を当てる癖は? | デスクワーク、テレビ、車 | 腓骨頭への慢性圧 | 姿勢修正、クッション |
| ギプス/装具の当たりは? | 腓骨頭が擦れる | 外圧性 | 当たり調整、パッド |
| 長時間の同一肢位は? | 入院、発熱、長距離移動 | 圧迫・牽引の背景 | 体位変換、圧の分散 |
歩行観察:つまずきの “場面” と “代償” を言語化する
下垂足は、つまずきだけでなく疲労で悪化しやすいのが現場の詰まりどころです。屋内は歩けるが屋外でつまずく、方向転換で引っかかる、段差だけ苦手など、場面を特定すると装具と課題練習の優先度が決まります。
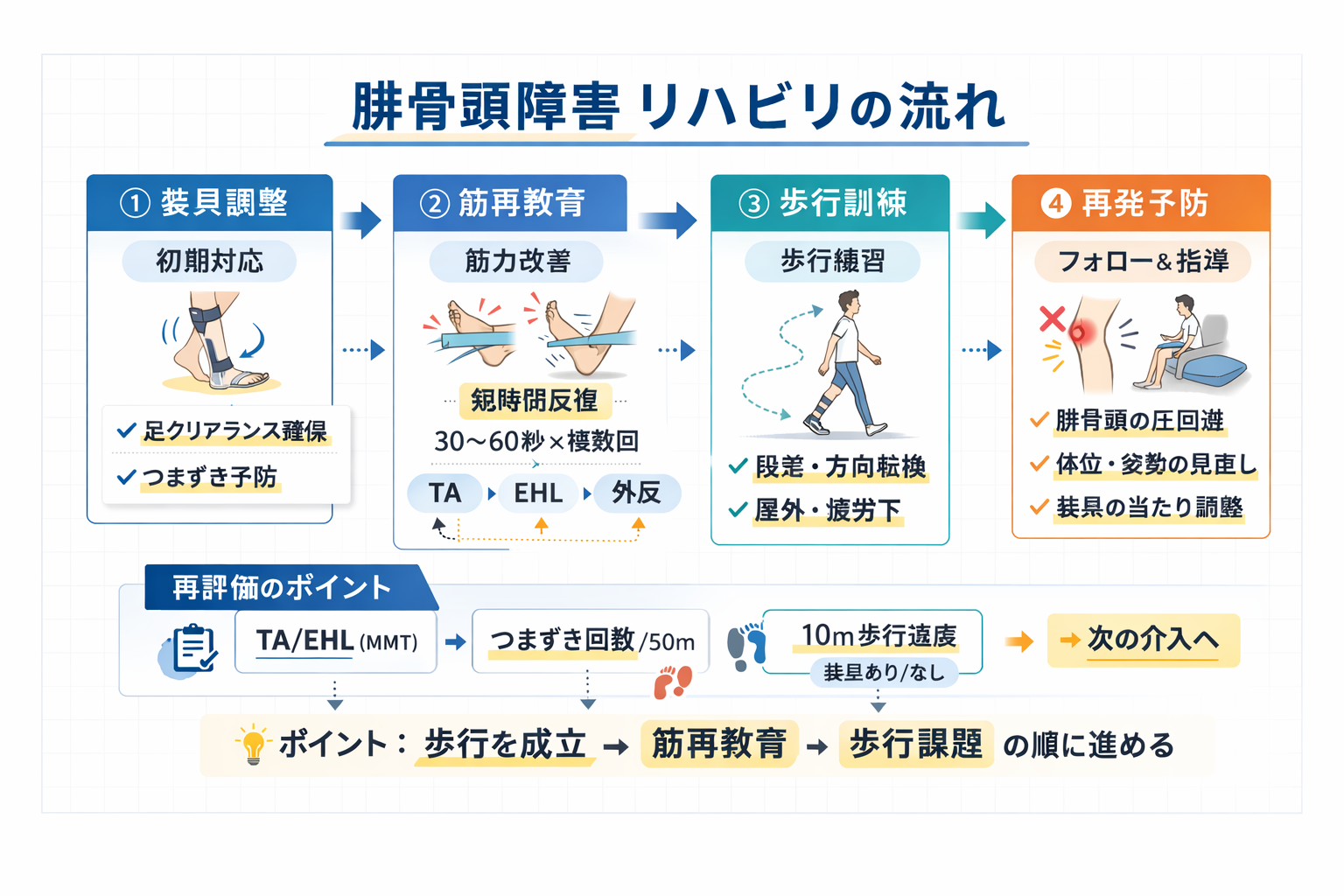
リハの実践:①圧迫回避→② ROM →③装具で歩行成立→④筋再教育→⑤歩行課題
腓骨神経麻痺のリハは、歩行を成立させて練習量を確保する順にすると回りやすいです。背屈が弱い状態で “歩行練習だけ” を続けると、ハイステップなどの代償が固定化しやすくなります。
| 優先 | 目的 | 具体策 | 再評価 |
|---|---|---|---|
| ① 圧迫回避 | 神経ストレス低減 | 脚組み中止、腓骨頭の外圧回避、装具の当たり調整 | 誘発の頻度 |
| ② ROM | 底屈拘縮予防 | 足関節背屈 ROM、腓腹・ヒラメ筋の短縮評価 | 背屈 ROM、初期接地 |
| ③ 装具 | 足クリアランス確保 | AFO、状況に応じた背屈補助 | つまずき、歩行速度 |
| ④ 筋再教育 | 背屈・趾伸展の再獲得 | 短時間反復( 30〜 60 秒×複数回)、代償を抑える | TA / EHL の推移 |
| ⑤ 歩行課題 | 生活へ転移 | 段差、方向転換、屋外、疲労条件 | 主訴場面での達成度 |
再発予防: “腓骨頭に圧が乗る場面” を 3 つ書き出す
圧迫性の腓骨神経麻痺は、原因場面が残ると再発します。患者本人が “いつ・どこで・どの姿勢で” 圧が乗るかを把握できるように、最後に 3 つだけ書き出してもらうと、退院後の事故が減ります。
| 場面 | 圧が乗る理由 | 対策 | 記録 |
|---|---|---|---|
| 脚組み | 腓骨頭が外圧を受ける | 組まない姿勢、クッション | 回数/日 |
| 装具/ギプスの当たり | 局所圧が持続 | 当たり調整、パッド | 痛み・発赤 |
| 長時間の同一肢位 | 圧迫が蓄積 | 体位変換、休憩の入れ方 | 最長連続時間 |
現場の詰まりどころ:よくある失敗(回避表)
| 失敗 | 起きること | 対策 | 記録ポイント |
|---|---|---|---|
| 背屈だけ見て終わる | 外反や感覚が未評価で局在が曖昧 | 運動 3 筋+感覚 1 点を固定 | TA / EHL / 外反 / 第 1 趾間 |
| 装具が遅れる | つまずきで歩行量が落ちる | まず歩行を成立させる | 装具あり/なしの差 |
| 代償(ハイステップ)を放置 | 歩容が固定化 | 装具+短時間反復で背屈を戻す | 歩行観察所見 |
| 原因場面が残る | 再発 | 腓骨頭に圧が乗る場面を 3 つ書き出す | 場面のリスト |
共有・相談の目安:分布が揃わない/進行が速い/疼痛が強いとき
腓骨分布が揃わない、内反まで落ちる、疼痛が強い、症状が進行するなどは、他の原因も含めて検討します。共有時は、運動 3 筋+感覚 1 点+病歴(圧迫)を揃えると、 NCS / EMG などの相談が進めやすくなります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. まず触る感覚点はどこですか?
第 1 趾間(深腓骨)です。まず代表点を固定してから、必要に応じて足背全体へ広げます。
Q2. 装具はいつ入れますか?
つまずきが出るなら早めに検討します。歩行を成立させて練習量を確保したうえで、筋再教育と歩行課題へつなげると回りやすいです。
Q3. どんな病歴が “腓骨頭” を疑わせますか?
脚組み、膝外側を当てる姿勢、長時間の同一肢位、ギプス・装具の当たりなどです。まず圧迫エピソードを具体で拾います。
Q4. どこまで改善するかの見通しは?
障害の程度や原因(圧迫の強さ・期間)で変わります。経過で改善が乏しい、進行するなどは、局在と重症度の評価( NCS / EMG など)の相談が進めやすいです。
Q5. L5 神経根障害との鑑別で、まず何を見ますか?
まずは「腓骨っぽい分布が揃うか」を見ます。 TA ・ EHL ・外反+第 1 趾間(深腓骨)がまとまって低下し、腓骨頭への圧迫歴が拾えれば腓骨頭周囲を優先します。分布が揃わない、腰・殿部症状が強い、内反や他筋も巻き込むなどがあれば、他の原因も含めて共有・相談を優先します。
次の一手
最後に、明日から迷いを減らすための “次の 3 ステップ” だけ揃えます。
- A:全体像を整える → 下垂足の鑑別フロー(脳卒中 vs 末梢)
- B:すぐ実装する → 下垂足の装具( AFO )選定と運用
参考文献
- Lezak B, Massel DH, Varacallo M. Peroneal Nerve Injury. StatPearls. 2024-. NCBI Bookshelf
- Nori SL, Stretanski MF. Foot Drop. StatPearls. 2024-. NCBI Bookshelf
- Marciniak C. Fibular (peroneal) neuropathy: electrodiagnostic features and clinical correlates. PM R. 2013;5(4):e41-e46. doi: 10.1016/j.pmrj.2012.08.016 / PMID: 23177035
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下