感覚所見は「パターン」で読むと、局在の仮説が最短でそろいます
感覚検査で詰まりやすいのは、測定後のまとめ方です。感覚障害は原因を断定する前に、分布のパターンから「どのレベルを疑うか(末梢/神経根/脊髄/脳)」を整理すると、報告の通りが一気に良くなります。末梢神経障害ではパターン認識が実務上有用であることも示されています。
本記事は、臨床で迷いやすい所見を「左右差・境界・種類」の 3 軸で固定し、 1 行で共有できる形 まで落とし込む実装ページです。
図で確認:感覚障害の局在推定 2 分フロー
まずは全体像を 1 枚で確認します。実施順は左右差 → 境界 → 種類 → 次の確認です。迷ったらこの図に戻る運用にすると、評価者間のブレが減らせます。
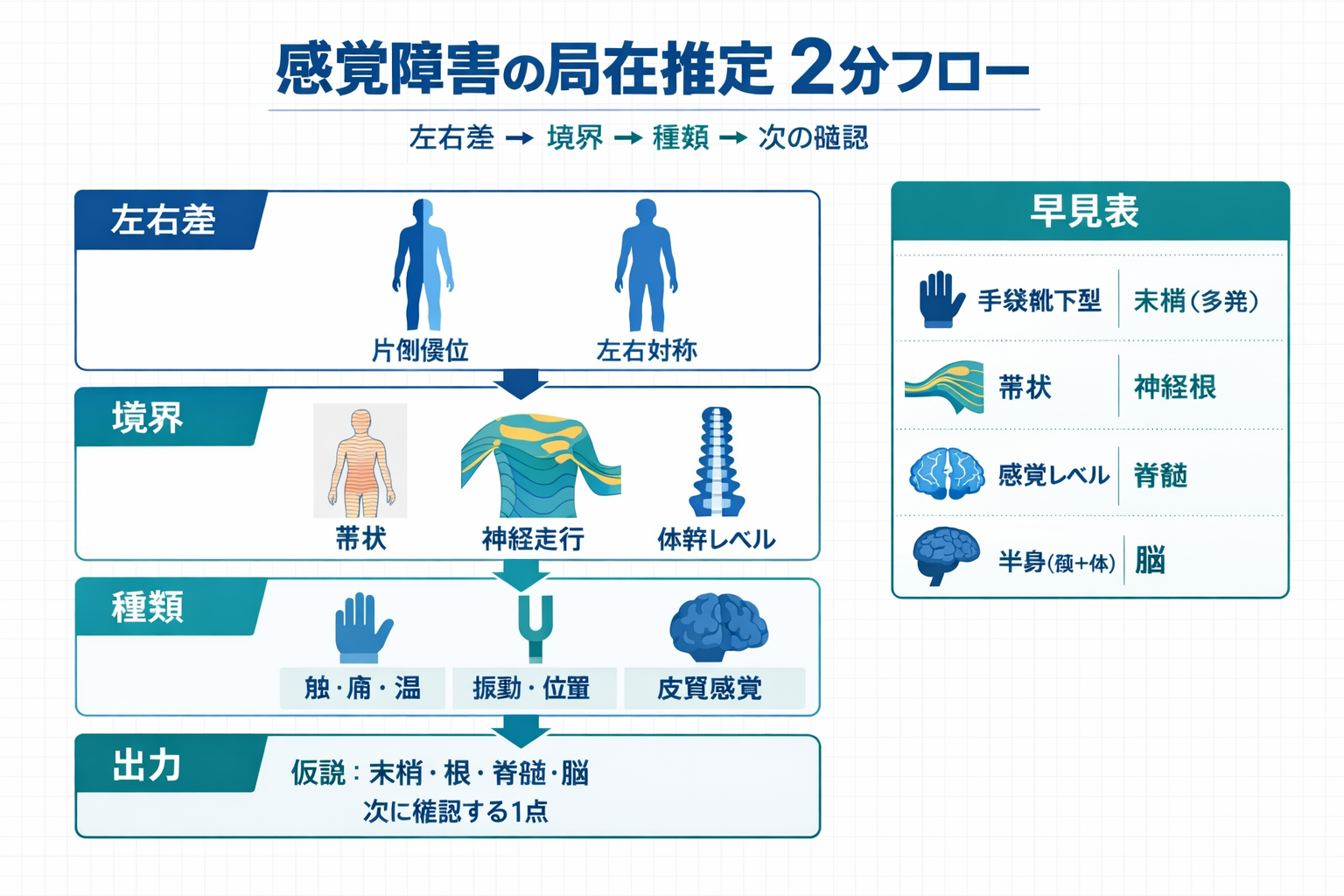
結論:見るのは「左右差」「境界」「種類」の 3 つだけ
感覚所見をパターン化するとき、最初に固定するのは 3 つです。①左右差(片側か両側か)、②境界(どこから変わるか)、③種類(触覚/痛覚/温度/振動覚/位置覚など)です。この 3 つがそろうと、「どこを疑うか」と「次に何を確認するか」を短い文章で報告できます。
まずは 2 分フロー(迷ったらここに戻す)
- 左右差:片側優位か、左右対称かを決めます。
- 境界:帯状(デルマトーム)か、神経走行か、末梢ほど強いかを言語化します。
- 種類:触覚 / 痛覚(表在)と、振動覚 / 位置覚(深部)のどれが目立つかを整理します。
- ここまでで仮説(末梢/根/脊髄/脳)を 1 つに絞り、追加確認を 1 つだけ決めます。
よくある 8 パターン早見(どこを疑う?)
※表はスマホでは横スクロールで見られます。
| パターン | 見え方(例) | まず疑うレベル | 次に確認する 1 点 | 落とし穴 |
|---|---|---|---|---|
| 手袋・靴下型 | 末梢ほど強く、左右対称 | 末梢神経(多発) | 近位の保たれ方、左右対称性 | 単神経障害と混ぜる |
| 単神経っぽい | 特定の指、手掌 / 手背の一部 | 末梢神経(単神経) | 代表ポイント 2〜3 点の一致度 | 重なり領域を断定する |
| 帯状(デルマトーム) | 輪切り感、境界が帯 | 神経根 | 境界を 1 段ずつ詰める | 痛みだけで決め打ち |
| 感覚 “レベル” | 体幹で “ここから下” が変 | 脊髄 | 体幹の境界(皮膚分節)を確認 | 四肢だけで判断する |
| 半身(顔+身体) | 片側の顔と身体が一括で変 | 脳(中枢) | 運動・視野・高次機能も整理 | 末梢の地図で説明しようとする |
| 解離性(種類で差) | 痛覚 / 温度は低下、触覚は保たれる等 | 伝導路レベル(脊髄など) | 鋭鈍覚などで “種類” をそろえる | 刺激量が揺れて偽差が出る |
| 皮質感覚が目立つ | 立体覚・書字覚などが低下 | 脳(皮質) | 複合感覚の追加確認 | 表在だけで “正常” と扱う |
| 左右非対称の多発 | 左右で場所がバラバラ | 末梢(多発・混在) | パターンを “左右別” に記録 | 1 枚の地図に無理やり統合 |
報告が通る “ 1 行テンプレ”(そのままカルテに写せます)
所見は長文よりも、短い定型のほうが伝わります。以下の 1 行に落とすと、チームの次の一手(医師の診察、追加検査、リスク管理)が決まりやすくなります。
| 要素 | 書き方(型) | 例 |
|---|---|---|
| 左右差 | 右 / 左のどちらが強いか | 右優位 |
| 境界 | どこから変わるか(目印) | 手関節より遠位で低下 |
| 種類 | どの感覚が目立つか | 触覚は軽度、振動覚が顕著 |
| 仮説 | 末梢/根/脊髄/脳を 1 つ | 末梢神経(多発)を示唆 |
| 次の確認 | 追加で 1 点だけ | 代表ポイントで一致度を確認 |
代表ケース( 1 症例 3 行 )
| 行 | 記載内容 |
|---|---|
| 1 行目(所見) | 右足部〜下腿遠位で触覚・痛覚低下、左右差あり。境界は足関節近位で明瞭。 |
| 2 行目(仮説) | 手袋・靴下型に近い分布で、末梢神経(多発)レベルを示唆。 |
| 3 行目(次の確認) | 左右同一点で刺激量を固定し再検、近位の保たれ方と振動覚を追加確認。 |
現場の詰まりどころ:パターンが崩れる 3 つの原因
パターンが崩れる原因は、だいたい 3 つです。①刺激量が揺れる、②左右比較がない、③境界を取らない。この 3 つを先に潰すだけで、所見の読み解きはかなり楽になります。鋭鈍覚などの表在感覚の検査の再現性についても検討があり、手技をそろえる価値は大きいです。
よくある失敗:結果がぶれる場面と回避策
| 場面 | 起きる問題 | 回避策 |
|---|---|---|
| 刺激の強さ・テンポが毎回違う | 偽の左右差や偽の境界が出る | 同じ道具・同じテンポ・同じ教示に固定する |
| 左右比較を省略する | 片側優位の解釈が曖昧になる | 必ず左右セットで記録し、差を言語化する |
| 境界を粗く取る | 根・脊髄・末梢の切り分けが難しくなる | 体幹や関節の目印で 1 段ずつ詰める |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
診断名まで言えるようにした方が良いですか?
まずは「パターン → どのレベルを疑うか → 次の確認」までで十分です。断定より、分布・境界・種類をそろえて共有すると、医師やチームの判断が速くなります。
触覚は正常なのに、ふらつきます
深部感覚(位置覚・振動覚)が目立つ可能性があります。触覚だけで “正常” と扱わず、深部感覚を追加して整理すると、所見がつながりやすくなります。
所見が毎回変わってしまいます
刺激量(強さ・テンポ)と左右比較の有無で変わりやすくなります。「同じ道具・同じテンポ・左右比較」を固定し、境界は 1 段ずつ詰める運用にすると安定します。
左右で違う結果が出るとき、どの順で再検すればよいですか?
再検は「①刺激条件の固定 → ②左右同一点で同時比較 → ③境界の再同定」の順で行います。まず道具・強さ・テンポ・教示を固定し、次に左右で同じ解剖学的ポイントを往復して差を確認します。最後に境界を 1 段ずつ詰め、触覚だけでなく振動覚・位置覚も 1 項目追加すると、偽差の切り分けがしやすくなります。
次の一手
- 運用を整える:感覚検査の完全ガイド(親)(全体像)
- 共有の型を作る:デルマトームと末梢神経領域の取り方(すぐ実装)
教育体制・人員・記録文化など“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
チェック後に『続ける/変える』の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。
参考文献
- Barohn RJ, Amato AA. Pattern-recognition approach to neuropathy and neuronopathy. Neurol Clin. 2013;31(2):343-361. doi: 10.1016/j.ncl.2013.02.001(PubMed: PMID 23642713)
- Sghirlanzoni A, Pareyson D, Lauria G. Sensory neuron diseases. Lancet Neurol. 2005;4(6):349-361. doi: 10.1016/S1474-4422(05)70096-X(PubMed: PMID 15907739)
- Heutehaus L, et al. Revisiting the Examination of Sharp/Dull Discrimination as a Standard Testing Procedure for Spinothalamic Tract Function. Front Neurol. 2021. doi: 10.3389/fneur.2021.677888
- Lee MW, McPhee RW, Stringer MD. An evidence‐based approach to human dermatomes. Clin Anat. 2008. doi: 10.1002/ca.20636
著者情報
rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下