歩行観察のコツ| 5 分フロー+チェック表+ 1 行記録
歩行観察は、所見の数より見る順番が決まると安定します。結論は、① 条件固定 → ② 相 → ③ 3 平面 → ④ 仮説を 2〜3 個 → ⑤ 次テストを 2〜3 個の順で回すことです。本記事では、歩行観察が毎回ブレる PT・OT 向けに、 5 分で所見 → 仮説 → 次テストまでつなげる親ページの型を整理します。
このページで答えるのは、歩行をどの順番で見て、どう 1 行記録に落とすかです。答えないのは、疾患別歩容の深掘りや定量評価の選び方総論です。そこは子記事や上位総論へ分け、このページでは歩行観察の標準手順に絞ります。
同ジャンル回遊:「評価の全体像 → 総論 → 所見別(各論)」で迷いを減らします。
- 総論(評価の選び方):歩行・バランス評価ガイド
- 所見別(各論の例):膝過伸展(膝反張)歩行|原因仮説と確認テスト
歩行観察がブレる理由は「順番」と「条件」です
歩行観察が安定しない原因は、知識量よりも運用の揺れであることが多いです。とくに、見る順番が毎回変わる、靴や補助具の条件が揃わない、相と平面で言語化できない、の 3 つが重なると、同じ対象でも所見がブレやすくなります。
先に直すべきなのは、「たくさん見ること」ではなく毎回同じ順で見ることです。まずは相を決め、そのあとに 3 平面で拾うだけでも、記録と共有の再現性はかなり上がります。
- 順番がない:気になった所見から拾うため、毎回 “見る場所” が変わる
- 条件が揃わない:靴・補助具・速度・歩行路が違い、同じ所見でも出方が変わる
- 言語化が弱い:相(どのタイミング)と平面(どの方向)が書けず、共有できない
観察前 30 秒で固定する条件
観察の精度は、長時間見ることよりも比較条件をそろえることで上がります。歩行路、速度、靴、補助具、介助量を先に固定すると、再評価や他者共有でズレにくくなります。
迷うときは、まず快適速度・普段条件で 1 回。必要ならそのあとに「ゆっくり」や支持変更を 1 回だけ追加します。リアルタイム観察が基本ですが、迷う所見だけ動画で見返せるようにしておくと確認がしやすくなります。
- 歩行路:直線 8〜 10 m(可能なら往復)
- 速度:快適速度(必要なら “ゆっくり” を 1 回だけ追加)
- 靴:裸足/院内靴/普段靴のどれかを明記して統一
- 補助具:杖・歩行器・手すり使用の有無(使うなら同条件で)
- 介助量:見守り/軽介助などを最初に書く
- 動画:必要なら側面 1 本+正面または後方 1 本だけ残す
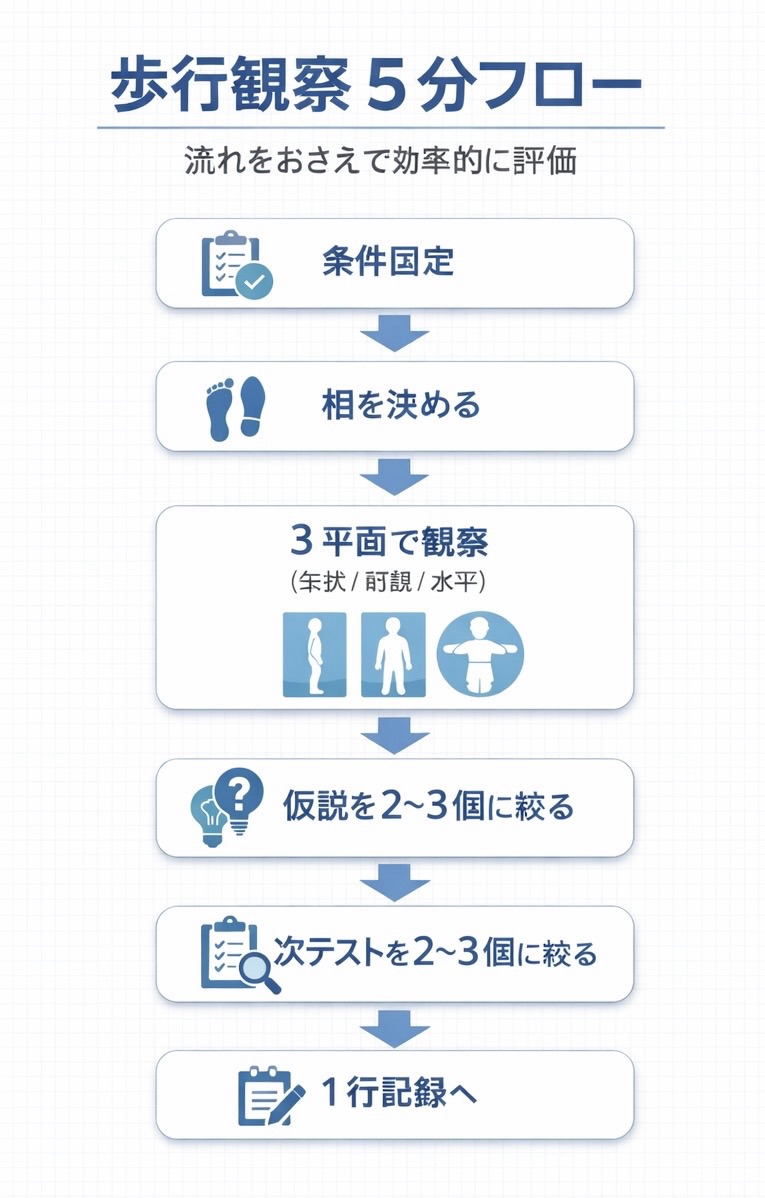
5 分フローで「所見 → 仮説 → 次テスト」まで決める
このページの核は、見る順番を固定することです。先に相を決め、そのあとに 3 平面で所見を拾い、最後に仮説と次テストへつなげます。この順にすると、所見だけ増えて評価が終わらない失敗を減らせます。
大事なのは、原因を断定することではなく、候補を 2〜3 個まで絞ることです。観察だけで決め打ちせず、最小の追加評価へつなぐと、臨床で回しやすくなります。
※スマホでは表を左右にスクロールできます。
| 手順 | 見るポイント | メモの書き方 | 次にやること |
|---|---|---|---|
| ① 相を決める | 初期接地〜荷重応答/立脚中期/終期立脚/遊脚(初期〜終期) | 「立脚中期で〜」「遊脚初期で〜」 | 所見が出る “瞬間” を固定する |
| ② 矢状面 | 体幹前後/股屈伸/膝屈伸/足関節背屈・底屈 | 「矢状面:膝過伸展」 | 推進・つまずきの当たりを取る |
| ③ 前額面 | 骨盤下制/体幹側屈/膝内外反/足部の内外反 | 「前額面:骨盤下制」 | 支持・安定性の当たりを取る |
| ④ 水平面 | 骨盤回旋/下肢回旋/つま先の向き | 「水平面:つま先外旋」 | 代償と方向性の当たりを取る |
| ⑤ 仮説( 2〜3 個) | ROM /筋出力・タイミング/疼痛・感覚・恐怖 | 「候補:背屈 ROM・疼痛・恐怖」 | 決め打ちせず、候補を絞る |
| ⑥ 次テスト(最小) | 追加評価は 2〜3 個だけ | 「次:背屈 ROM、支持変更」 | 評価を終わらせる |
拾い漏れを防ぐ最小チェック表
歩行観察は、慣れていても拾い漏れが起きます。そこで、最初は体幹・骨盤/股関節/膝/足関節・足部の 4 領域だけを毎回通す形にすると安定します。
この表の役割は、細かく点検することではなく、どこに次の焦点を当てるか決めることです。気になる所見が出たら、各論へ降りて原因仮説と確認テストを絞ります。
※スマホでは表を左右にスクロールできます。
| 領域 | 代表所見(例) | 相 | 平面 | 一言メモ |
|---|---|---|---|---|
| 体幹・骨盤 | 骨盤下制、体幹側屈、体幹後方偏位 | 立脚中期 | 前額/矢状 | 支持側へ倒れる など |
| 股関節 | 伸展不足、外転不足、回旋の偏り | 終期立脚 | 矢状/水平 | 推進が弱い など |
| 膝 | 膝過伸展、膝折れ、内外反 | 荷重応答〜中期 | 矢状/前額 | 伸び切る/怖がる など |
| 足関節・足部 | つまずき(足尖クリアランス低下)、踵早期離地、内反 | 遊脚初期/終期 | 矢状/前額 | 足が上がらない など |
所見が出たら各論で深掘りする
このページでは、歩行観察の順番を固定するところまでを担当します。原因の深掘りは子記事に分けた方が、検索意図も導線も整理しやすくなります。
観察で「気になる所見」が出たら、下の各論へ進み、仮説 → 最小テスト → 記録まで一気に落としてください。
※スマホでは表を左右にスクロールできます。
| 所見(よくある) | 何が分かる? | 小記事 |
|---|---|---|
| 膝過伸展(膝反張) | 出現相で候補を絞り、確認テストへつなげる | 膝過伸展(膝反張)歩行|原因仮説と確認テスト |
| 骨盤下制・体幹側屈 | 「中殿筋だけ」に決め打ちしない整理ができる | Trendelenburg(骨盤下制)歩行|原因仮説と確認テスト |
| つまずき(足尖クリアランス低下) | 下垂足/代償/速度条件を最短で整理できる | 足尖クリアランス低下(つまずき)|原因仮説と確認テスト |
記録は 1 行テンプレで共有まで進める
歩行観察は、記録の型がそろうと再評価と共有が速くなります。おすすめは、条件 → 相 → 平面 → 仮説 → 次の順で 1 行ずつ落とす形です。
ポイントは、長文で説明することではなく、次に何を確かめるかまで残すことです。そこまで書いておくと、翌日や他職種への申し送りでも使いやすくなります。
- 条件:普段靴、 T 字杖(右)、見守り、快適速度
- 1 行 O:「立脚中期に前額面で骨盤下制、矢状面で膝過伸展が目立つ。」
- 1 行 A:「候補:背屈 ROM /支持戦略(恐怖)/疼痛回避。」
- 1 行 P:「次:背屈 ROM、支持変更で変化確認。」
配布用シート
記事の流れに合わせて、条件固定 → 相 → 3 平面 → 仮説 → 次テストを書き込める A4 1 枚の配布用シートを用意しました。印刷してベッドサイドやカンファレンス前のメモに使いたいときに向いています。
プレビューを開く
現場の詰まりどころ
→ よくある失敗へ / → 回避の手順へ / 関連:動作分析のやり方(型と記録テンプレ)
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
評価・記録・報告の型を整理したい方へ
よくある失敗は「相・平面・候補数」でほぼ防げます
失敗は知識不足ではなく、観察の順番が崩れたときに起きやすいです。とくに、相がない/平面がない/原因を 1 つに決め打ちするの 3 つは、臨床で外しやすい典型です。
修正はシンプルで、まず相を書く、次に平面を書く、最後に候補を 2〜3 個にとどめるだけで十分です。
※スマホでは表を左右にスクロールできます。
| NG | 何がまずい? | OK( 1 つだけ直す ) | 記録の一言 |
|---|---|---|---|
| 所見だけ書いて相がない | 原因仮説が立ちにくい | まず相を書く(立脚中期/遊脚初期など) | 「立脚中期で〜」 |
| 平面を書かない | 共有でズレやすい | 矢状/前額/水平のどれかを付ける | 「前額面:骨盤下制」 |
| 原因を 1 つに決め打ちする | 外れたときに迷いやすい | 候補を 2〜3 個にする( ROM /出力/疼痛・戦略) | 「候補は 3 本柱」 |
| 追加評価をやり過ぎる | 評価が終わらない | 次テストは 2〜3 個だけに絞る | 「次: 2 つだけ」 |
回避の手順は 5 つだけです
歩行観察を安定させるために、毎回覚えることを増やす必要はありません。下の 5 つだけ固定すれば、所見から次テストまでの流れはかなり整います。
とくに重要なのは、その場検証を 1 つだけにすることです。変数を増やしすぎると、何が効いたのか分からなくなります。
- 条件(靴・補助具・介助量・速度)を固定して最初に書く
- 所見が出る相を 1 つ決める(まずは立脚中期か遊脚か)
- 3 平面で言語化する(矢状/前額/水平)
- 原因候補を 2〜3 個に絞る( ROM /出力・タイミング/疼痛・戦略)
- 次テストは 2〜3 個だけ、その場検証は 1 つだけにする
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 歩行観察は “どこから” 見ればいいですか?
最初は「相」からです。気になる所見を拾う前に、立脚中期/遊脚初期など “いつ起きるか” を決めると、見る順番が固定されます。そのあとに 3 平面(矢状・前額・水平)で拾うとブレが減ります。
Q2. 原因はどこまで決めて書くべきですか?
観察だけで断定しない方が安全です。 ROM /筋出力・タイミング/疼痛・感覚・恐怖の 3 本柱で候補を 2〜3 個に絞り、次に確認する評価( 2〜3 個)へつなげる形が運用に向きます。
Q3. 記録は最短でどう書けばいいですか?
条件 → 相 → 平面 → 次テストの順で 1 行にします。例:「普段靴、 T 字杖(右)、快適速度。立脚中期に前額面で骨盤下制。次:支持変更と背屈 ROM。」の形だと共有しやすいです。
Q4. 動画は使った方がいいですか?
毎回必須ではありませんが、迷う所見だけ見返せるようにしておくと有用です。おすすめは、リアルタイムで全体を観たうえで、必要時のみ側面 1 本+正面または後方 1 本を残す方法です。動画だけに頼るのではなく、まず現場で相を決めてから確認用に使うとブレにくくなります。
次の一手
- 全体像に戻る:歩行・バランス評価ガイドで、視診をどの目的で使うか整理する
- 所見を 1 つ深掘りする:膝過伸展(膝反張)歩行を例に、仮説 → 確認テストの流れを具体化する
参考文献
- Tanikawa H, Tsuchiyama K, Yamada J, Otaka Y. Observational Gait Analysis in Rehabilitation Practice. Jpn J Rehabil Med. 2021;58(2):135-142. doi:10.2490/jjrmc.58.135
- McGinley JL, Goldie PA, Greenwood KM, Olney SJ. Accuracy and Reliability of Observational Gait Analysis Data: Judgments of Push-off in Gait After Stroke. Phys Ther. 2003;83(2):146-160. doi:10.1093/ptj/83.2.146
- Ridao-Fernández C, Pinero-Pinto E, Chamorro-Moriana G. Observational Gait Assessment Scales in Patients with Walking Disorders: Systematic Review. Biomed Res Int. 2019;2019:2085039. doi:10.1155/2019/2085039
- Matsuzaka D, Wagatsuma K, Shimada T, Ikushima K, Fujisawa H. Reliability and Validity of Observational Gait Analysis by Physical Therapists: Possibility of Verifying Accuracy and Improving Technology in Visual Measurement of Joint Angles. Phys Ther Res. 2025;28(2):129-136. doi:10.1298/ptr.E10342
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



