感覚検査とは?(本記事のねらい)
感覚検査は、表在・深部・複合の 3 系統を「どの順番で見て、どう記録し、どこで詳細評価へ分岐するか」を決めるための基礎評価です。この記事では、新人でもベッドサイドで回しやすい進め方に絞って、順番・説明・判定・記録の型をまとめます。
このページで答えるのは、感覚検査の全体像と運用の型です。各項目の細かな手技や基準値を深掘りしすぎず、まずは「何を先に見て、どこで追加評価へ進むか」を決めやすくすることを目的にします。記録にそのまま使いやすいよう、記事内には 全体像の図解 と 記録シート PDF も載せています。
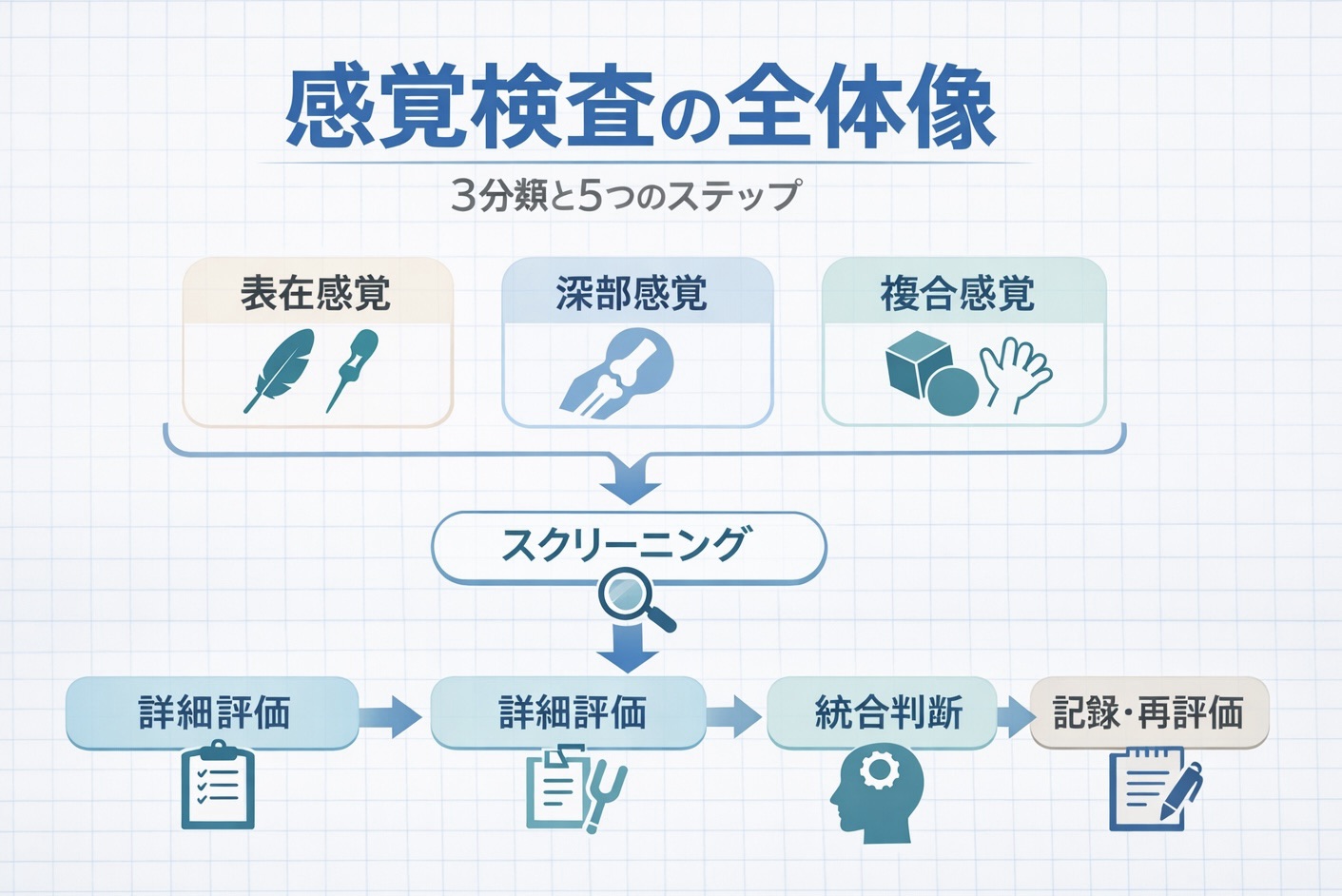
感覚検査の系統とこの記事の立ち位置
感覚は「表在感覚(触覚・痛覚・温度覚)」「深部感覚(位置覚・運動覚・振動覚)」「複合感覚(二点識別・立体覚・数字書字覚など)」に大別できます。この記事はその総論として、感覚検査をどう並べ、どう解釈し、どう記録につなげるかを扱います。神経診察全体の中でどこに位置づけるかは 神経評価ハブ(神経学的診察) で俯瞰できます。
スマホでは表を横スクロールできます。
| 系統 | 子記事 | 読むべき場面 |
|---|---|---|
| 表在感覚 | 表在感覚の検査(触覚・痛覚・温度覚) | ベッドサイドで「まず拾う」手順を固定したいとき |
| 深部感覚 | 深部感覚の検査(位置覚・運動覚・振動覚) | ふらつき・失調・歩行不安定を説明したいとき |
| 複合感覚 | 複合感覚の検査(二点識別・立体覚・数字書字覚) | 高次の感覚処理まで確認したいとき |
| テーマ | 記事 | 読むべき場面 |
|---|---|---|
| 10 点法 vs 5 回法 | 表在感覚の 10 点法と 5 回法の違い【比較・使い分け】 | 院内で測り方の粒度を揃えたいとき |
| 表在 vs 深部 | 表在感覚と深部感覚の違い【比較・使い分け】 | 活動障害と感覚所見のつながりが見えにくいとき |
感覚の分類と評価原理(表在・深部・複合)
表在感覚は皮膚受容器からの入力、深部感覚は関節・筋・腱からの入力、複合感覚はそれらを大脳皮質で統合した結果をみる評価です。入力経路と中枢処理が異なるため、どの系統が障害されているかを分けてみると、病変局在の推定や活動場面での危険の予測につながります。
臨床では、①表在と深部で大まかに拾う → ②必要に応じて複合感覚へ進む → ③バランス・歩行・ ADL と統合するという流れが基本です。単発の陽性所見だけで決めず、左右差・部位差・試行間の一貫性を優先して読みます。
実施準備(環境・説明・標準化)
実施前に「静かな環境」「視覚遮蔽」「体位の安定」「短く具体的な説明」「健側またはわかりやすい部位での練習試行」を整えます。刺激はできるだけ一定の強さ・時間で提示し、順番は規則性が出ないようにランダム化します。何もしないダミー刺激を混ぜると、推測で答えていないかを確認しやすくなります。
記録は、部位ごと・左右別に「正常/低下/消失」「遅延」「誤認」「異常感(しびれ・灼熱感など)」の語彙で揃えると比較しやすくなります。再評価できる形にするため、体位・時間帯・検者・説明方法もセットで残します。
スクリーニングから詳細評価への流れ
| 段階 | 何を見るか | 判断の分かれ目 | 記録の一言(例) |
|---|---|---|---|
| 1. 目的確認 | 転倒、上肢操作、しびれ、痛み、失調など「今日の困りごと」を決める | 目的が曖昧ならフルセットではなく最小セットから始める | 本日は歩行不安定の要因整理を目的に実施 |
| 2. スクリーニング | 触覚・痛覚・位置覚・振動覚を要所で確認する | 左右差・部位差・再現性の低下があれば詳細化へ進む | 右足趾で位置覚低下あり、再現性低い |
| 3. 詳細化 | 必要に応じて二点識別、立体覚、数字書字覚を追加する | 表在・深部だけで説明しきれないときに追加する | 複合感覚で誤認あり、探索時間延長あり |
| 4. 統合判断 | 筋緊張、協調性、バランス、歩行、 ADL と照合する | 感覚所見がどの活動の危険に結びつくかを具体化する | 足部深部感覚低下が段差時の不安定性に関与 |
| 5. 方針化 | 見守りレベル、代償、生活指導、再評価条件を決める | 「評価で終わらず次の一手」が書けるかを確認する | 屋内移動は見守り、同一条件で再評価予定 |
代表的な検査項目と手順ダイジェスト
| 領域 | 項目 | 手順ダイジェスト | 判定の着眼 | 備考 |
|---|---|---|---|---|
| 表在 | 触覚(綿球等) | 視覚遮蔽下でランダムに皮膚へ軽く接触し、「今」「どこ」を答えてもらう。ダミーも混在させる。 | 左右差・部位差・反応時間。場所の取り違えに注意。 | 皮膚病変や疼痛の強い部位は避ける。 |
| 表在 | 痛覚(ピンプリック) | 安全な器具で軽い刺刺激を与え、「鋭い/鈍い」を弁別してもらう。ダミー刺激も含める。 | 鋭鈍弁別の誤認・遅延・過敏の有無。試行間の一貫性。 | 事前に十分な説明と同意を得る。 |
| 深部 | 位置覚・運動覚 | 末節骨などを把持し、最小限の上下方向の動きを行い、上/下を答えてもらう。 | 誤答率・代償・視覚補助の混入に注意。 | 姿勢制御に影響しやすい足趾・足関節は重点確認。 |
| 深部 | 振動覚(音叉 128 Hz) | 音叉を骨隆起に当て、「感じる/消えた」のタイミングを答えてもらう。 | 遠位優位の低下や左右差の有無。 | 年齢、冷感、浮腫の影響に注意する。 |
| 複合 | 二点識別( 2 PD ) | 2 点と 1 点をランダムに提示し、どちらかを答えてもらう。 | 左右差・部位差・連続正答数から信頼性をみる。 | 標準値は部位差が大きく、相対評価が中心。 |
| 複合 | 立体覚 | 硬貨などの小物を手掌に入れ、目を閉じたまま名称を答えてもらう。 | 誤認・無反応・探索時間延長。 | 失認や注意障害の関与にも注意する。 |
| 複合 | 数字書字覚 | 手掌に指先で数字を書き、その数字を答えてもらう。 | 誤読パターン・左右差・練習効果。 | 書き順や表記に配慮する。 |
所見の読み方(病変別の“見え方”)
| 病態 | 所見の傾向 | 臨床での注意 |
|---|---|---|
| 脳卒中(半球病変) | 対側の表在・深部感覚が混在して低下し、複合感覚でより顕在化しやすい。 | 注意障害や半側空間無視の影響を分けて考える。 |
| 脊髄病変 | 病変高位に応じた分節性パターンを示し、温痛覚と触圧覚の解離がみられることがある。 | レベル推定とあわせて自律神経症状や疼痛も確認する。 |
| 末梢神経障害 | 支配域に一致した低下、または遠位優位のポリニューロパチー型の障害が多い。 | 足潰瘍・褥瘡・転倒リスク管理へつなげる。 |
| 感覚性運動失調 | 深部感覚障害により視覚依存が高まり、閉眼で破綻しやすい。 | 開眼・閉眼でバランスや歩行の差を具体的に残す。 |
記録テンプレート(貼って使える最小構成)
| 項目 | 左 | 右 | 所見/スコア | 備考 |
|---|---|---|---|---|
| 触覚 | 正常/低下/消失 | 正常/低下/消失 | 遅延・誤認・過敏など | 部位、再現性、疼痛の有無 |
| 位置覚 | ○/△/× | ○/△/× | 誤答率 xx% | 評価した関節名・肢位 |
| 振動覚 | 保たれる/低下/消失 | 保たれる/低下/消失 | 遠位>近位の低下あり/なし | 骨隆起、音叉 128 Hz、時間差を明記 |
| 二点識別 | 指腹:推定 xx mm | 指腹:推定 xx mm | 左右差あり/なし | 器具・回数・姿勢を明記 |
感覚検査 記録シート PDF
記録のばらつきを減らしたいときは、紙面を固定しておくと共有しやすくなります。下のボタンから開けるようにし、直下にプレビューも置いています。
スマホでプレビューが開きにくい場合は、上のボタンから直接ご利用ください。
感覚検査 記録シート PDF のプレビューを開く
よくあるミスと回避のコツ(OK/NG 早見)
| 場面 | OK(推奨) | NG(避ける) | 理由/メモ |
|---|---|---|---|
| 刺激提示 | 一定強度・一定時間・順番はランダム | リズミカルで予測可能な提示 | 予測や学習のバイアスを減らせる。 |
| 説明 | 短く具体的に伝え、練習試行を入れる | 専門用語が多く、練習なしで始める | 理解不足による偽陽性・偽陰性を避けやすい。 |
| 記録 | 左右・部位・条件・語彙を統一して残す | 自由記載だけで済ませる | 比較しづらく、経時変化も追いにくい。 |
| 解釈 | バランス・歩行・ ADL と統合して読む | 感覚低下あり、で止める | 活動場面への影響まで落とし込めない。 |
現場の詰まりどころと一歩先の工夫
感覚検査で迷いが出やすいのは、「どこまでやるか」「何を記録すれば次につながるか」「評価者でばらつかないか」の 3 点です。詰まりやすいときは、まず スクリーニングから詳細評価への流れ と よくあるミスと回避のコツ を往復しながら、最低限の型を固定します。深部感覚を活動障害とつなげて読みたいときは 深部感覚の検査手順 もあわせて確認しておくと整理しやすくなります。
| 詰まりどころ | よくある状況 | まずやる一手 | 記録の一言(例) |
|---|---|---|---|
| 「どこまでやるか」が曖昧 | フルセットを狙って時間切れになり、結局ばらつく | 触覚・痛覚・位置覚・振動覚の最小セットを固定する | 本日は歩行不安定の要因整理を優先し、足部深部感覚を重点評価として実施 |
| 所見が方針につながらない | 「感覚低下あり」で止まり、 ADL への影響が共有できない | どの活動で危険かを 1 文で具体化し、代償や見守りレベルを添える | 足趾の位置覚低下により段差でつまずきやすく、屋内移動は見守り強化 |
| 評価者でばらつく | 刺激方法・語彙・記録様式が人により違い、経時比較ができない | 語彙と記録様式を統一し、練習試行とダミー混在を手順化する | 刺激はランダム提示+ダミー 2 回を混在、同一体位で再評価予定 |
関連評価との統合イメージ
感覚所見は、それ単体で完結させずに、転倒リスク評価、バランス・歩行評価、上肢機能評価、認知機能・注意機能評価と組み合わせて読みます。たとえば足部の深部感覚低下があれば、立位バランスや歩行時の不安定性とセットで捉え、環境調整やフットウェア選定、生活指導へつなげるのが実務的です。
神経疾患では、画像、診察、 ADL 所見と照合しながら「どの経路の障害が、どの活動をどの程度制限しているか」をチームで共有することが重要です。ここまで整理できると、介入の優先順位づけと再評価の条件設定がしやすくなります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q. 感覚検査にはどれくらい時間をかけるのが目安ですか?
A. 初回は、触覚・痛覚・位置覚・振動覚のスクリーニングでおおむね 10 分前後、必要に応じて複合感覚を追加して 15〜20 分程度を目安にすると運用しやすいです。毎回フルセットで行うより、今日の目的に合わせて項目を選ぶ方が記録もぶれにくくなります。
Q. 表在感覚と深部感覚は、どちらを先にみるべきですか?
A. 初回は両方を最小セットで確認するのがおすすめです。触覚・痛覚で皮膚入力を大まかにみたうえで、位置覚・振動覚で姿勢制御に関わる深部感覚を確認すると、活動障害とのつながりが見えやすくなります。
Q. 認知症や失語のある方では、どのように工夫すれば良いですか?
A. 説明は短く具体的にし、デモやジェスチャーを使います。返答は二択や yes / no で答えやすく整理し、難しい場合は複合感覚よりも表在・深部感覚の大まかな傾向把握を優先します。
Q. 忙しくて全部できないときは、どこを優先すべきですか?
A. 転倒や褥瘡などリスクに直結しやすい部位を優先します。たとえば歩行不安定なら足部の位置覚・振動覚、上肢操作なら手指の触覚や立体覚を先に確認し、「なぜ今回はそこを優先したか」をカルテに一言残しておくと、次回につながりやすくなります。
次の一手(迷わず次に進む)
- 全体の位置づけから整理する:神経評価ハブ(神経学的診察)
- まずは深部感覚の手順を固める:深部感覚の検査(位置覚・運動覚・振動覚)
参考文献
- Pandian SK, Thatte MR, Agarwal P, et al. The Normal Static Two-Point Discrimination in the Palmar Aspect of Hand in Adults and Children in a Sample Indian Population. Indian J Plast Surg. 2024;57(4):263-269. doi: 10.1055/s-0044-1789588 / PubMed
- Smith TO, Davies L, Hing CB. A systematic review to determine the reliability of knee joint position sense assessment measures. Knee. 2013;20(3):162-169. doi: 10.1016/j.knee.2012.06.010 / PubMed
- McIllhatton A, Lanting S, Lambkin D, et al. Reliability of recommended non-invasive chairside screening tests for diabetes-related peripheral neuropathy: a systematic review with meta-analyses. BMJ Open Diabetes Res Care. 2021;9(2):e002528. doi: 10.1136/bmjdrc-2021-002528 / PubMed
- Lincoln NB, Jackson JM, Adams SA. Reliability and revision of the Nottingham Sensory Assessment for Stroke Patients. Physiotherapy. 1998;84:358-365. doi: 10.1016/S0031-9406(05)61454-X
- Wu CY, Chuang IC, Ma HI, Lin KC, Chen CL. Validity and Responsiveness of the Revised Nottingham Sensation Assessment for Outcome Evaluation in Stroke Rehabilitation. Am J Occup Ther. 2016;70(2):7002290040p1-8. doi: 10.5014/ajot.2016.018390 / PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



