表在感覚と深部感覚の違いを最短で使い分ける
表在感覚と深部感覚の違いで迷う場面では、定義を暗記するよりも「どちらを先に見て、次に何を追加し、どう記録するか」を決めることが重要です。この記事では、表在感覚(触覚・痛覚・温冷覚)と深部感覚(位置覚・振動覚・運動覚)の違いを、 PT / OT / ST が臨床で使いやすい比較に絞って整理します。
このページで答えるのは、初回評価での使い分け、 10 分で回す順番、所見の読み方、記録の型です。神経解剖の詳細、表在感覚の 10 点法・ 5 回法、深部感覚の細かな手技は各論記事へ分け、本記事では「感覚所見をどう臨床判断に変えるか」に集中します。
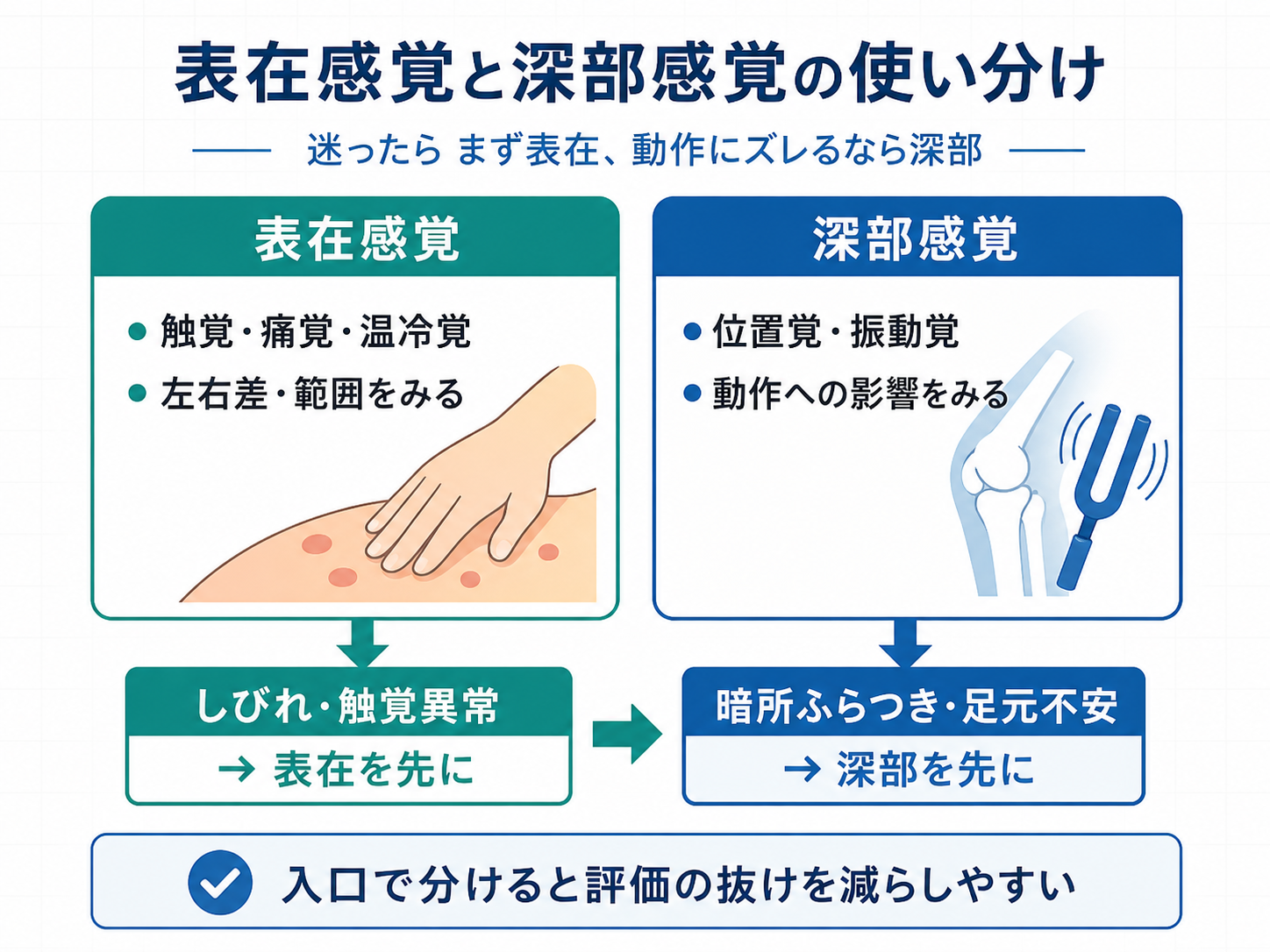
結論:最初は表在、動作にズレるなら深部を先に見る
迷ったときの基本は、表在感覚で左右差と範囲をつかみ、深部感覚で動作に直結する低下を確認する流れです。表在感覚は「どこが鈍いか」を拾いやすく、深部感覚は「なぜ歩行・立位・手の操作が崩れるか」を説明しやすいからです。
ただし、暗所でふらつく、足の接地感が乏しい、段差でつまずく、手指の位置が分かりにくいなどの訴えが前景にある場合は、深部感覚を先に確認します。主訴から逆算して、表在から入るか深部から入るかを切り替えると、評価時間を短くしながら見落としを減らせます。
スマホでは表を左右にスクロールできます。
| 臨床の入り口 | まず見る感覚 | 理由 | 次に足す評価 | 記録で残す条件 |
|---|---|---|---|---|
| しびれ・触った感じの左右差 | 表在感覚 | 左右差と範囲を把握しやすい | 深部感覚、皮膚状態、疼痛 | 部位、左右差、刺激種類 |
| 暗所でふらつく・足元が不安 | 深部感覚 | 位置覚低下が立位・歩行に直結しやすい | 閉眼立位、協調性、歩行観察 | 閉眼条件、正答 / 試行、歩行場面 |
| 手先が不器用・物を落とす | 深部感覚 | 指の位置情報低下で操作が崩れやすい | 触覚、二点識別、立体覚 | 評価部位、試行数、操作課題 |
| 疼痛・アロディニアが強い | 表在感覚 | 過敏性や回避反応の把握が優先 | 刺激量調整、疼痛評価、生活場面 | 刺激量、疼痛反応、実施可否 |
違いは「皮膚入力」と「位置・動きの入力」で整理する
表在感覚は皮膚表面から入る刺激、深部感覚は関節・筋・腱から入る身体の位置や動きの情報を扱います。臨床では、表在感覚を「分布の把握」、深部感覚を「動作障害の説明」に使うと整理しやすくなります。
両者を別々に暗記するより、検査の目的・代表テスト・記録の仕方を横並びで比べる方が、初回評価と再評価の条件をそろえやすくなります。
| 項目 | 表在感覚 | 深部感覚 | 臨床での使いどころ |
|---|---|---|---|
| 代表感覚 | 触覚・痛覚・温冷覚 | 位置覚・運動覚・振動覚 | しびれ、過敏、範囲確認は表在/ふらつき・操作不良は深部 |
| 検査の狙い | どこが鈍いか、過敏かを把握する | 身体の位置・動きが分かるかを把握する | 表在で「どこ」→深部で「動作への影響」へ進む |
| ベッドサイド例 | 綿球、指腹、ピン、温冷刺激 | 母趾位置覚、手指位置覚、音叉 128 Hz | 説明は短く、刺激条件をそろえる |
| 記録の軸 | 左右差、範囲、刺激種類、過敏の有無 | 正答 / 試行、減弱 / 消失、閉眼条件 | 同じ条件で再評価できる形にする |
10 分で回すなら「表在→深部→動作照合」に固定する
感覚検査は、最初から細かく広げるほど時間がかかり、疲労や推測回答が混ざりやすくなります。初回は 10 分で回せる型に絞り、必要なときだけ各論へ進む方が実務的です。
最小構成は、説明と練習、表在感覚、深部感覚、動作照合の 4 段階です。特に深部感覚は、閉眼条件と最小可動域をそろえないと結果がぶれやすいため、手順の固定を優先します。
| 手順 | 何を見るか | 実施のコツ | 記録の一言 |
|---|---|---|---|
| ① 説明と練習 | 反応方法、理解、疲労 | 説明は 1 文、練習は 2 回まで | 反応は口頭、練習理解良好 |
| ② 表在感覚 | 触覚・痛覚・温冷覚の左右差 | 刺激条件をそろえ、範囲を大まかに見る | 右前腕橈側で触覚低下あり |
| ③ 深部感覚 | 位置覚・振動覚の低下 | 閉眼、最小可動域、左右同条件で実施 | 右母趾位置覚 3 / 5、閉眼 |
| ④ 動作照合 | 立位・歩行・上肢操作への影響 | 所見を ADL 場面に翻訳する | 閉眼立位で右側動揺増大 |
所見は断定ではなく「次に見る評価」を決めるために使う
表在感覚と深部感覚の所見は、単独で病変部位を断定するためではなく、次に確認する評価を決めるために使うと臨床で機能します。表在感覚の左右差が強ければ分布や皮膚状態へ、深部感覚の低下が強ければ姿勢制御や歩行観察へつなげます。
大切なのは、「感覚低下あり」で止めないことです。どの活動で困るか、どの条件で崩れるか、次回も同じ条件で見直せるかまで書けると、申し送りやカンファレンスで使える所見になります。
| 所見パターン | まず考えること | 次に足す評価 | 記録の視点 |
|---|---|---|---|
| 表在感覚の左右差が強い | 皮節・末梢神経分布、皮膚状態 | 疼痛、筋力、反射、皮膚観察 | 範囲と境界を具体語で残す |
| 深部感覚低下が強い | 姿勢制御・歩行不安定との関連 | 閉眼立位、協調性、歩行観察 | 開眼 / 閉眼、正答 / 試行を残す |
| 表在は保たれ、深部が怪しい | 位置覚・振動覚の取りこぼし | 手順再確認、試行数固定、動作照合 | 検者条件と可動域を明記する |
| 疼痛・恐怖で反応が不安定 | 回避反応や過敏性の混入 | 刺激量の調整、休息、疼痛評価 | 実施困難の理由も所見として残す |
記録の型:比較できる一文に落とす
表在感覚と深部感覚は、記録の粒度がそろわないと再評価で比較しにくくなります。記録は「部位」「条件」「結果」「動作への影響」の順にそろえると、短くても臨床判断に使いやすくなります。
特に深部感覚では、正答 / 試行、閉眼条件、評価した関節名を残すだけで、次回の再評価が安定します。表在感覚では、左右差と範囲を具体的に残すことが重要です。
| 場面 | 記録の型 | 記録例 |
|---|---|---|
| 表在感覚 | 部位 + 刺激種類 + 左右差 / 範囲 | 右前腕橈側で触覚低下あり。痛覚は左右差軽度。 |
| 深部感覚 | 部位 + 条件 + 正答 / 試行 | 右母趾位置覚 3 / 5、左 5 / 5(閉眼、最小可動域)。 |
| 動作照合 | 感覚所見 + 崩れる活動場面 | 右下肢深部感覚低下により、閉眼立位と方向転換で動揺増大。 |
| 再評価 | 同条件 + 変化 + 次回確認 | 同条件で右母趾位置覚 4 / 5。歩行時の接地感を次回再確認。 |
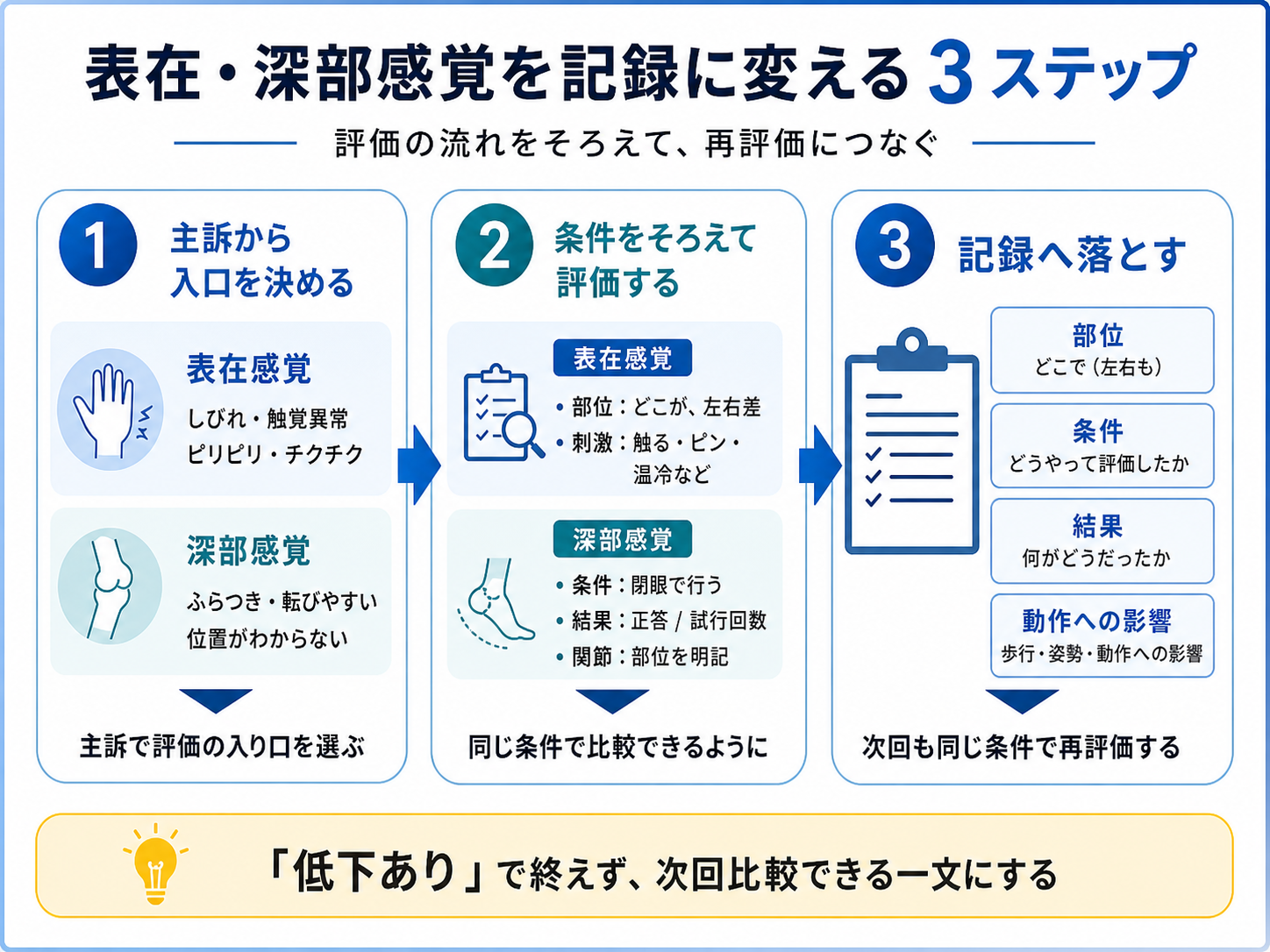
A4記録シートを使って条件と所見をそろえる
表在感覚と深部感覚は、毎回の条件が変わると比較しにくくなります。 A4 記録シートでは、評価前チェック、使い分け早見、比較記録欄、再評価メモを 1 枚にまとめています。
印刷して使用する場合は、左 / 右、条件、所見・メモ欄を埋めるだけで、次回の再評価や申し送りに使いやすくなります。
PDF プレビューを表示する
現場の詰まりどころは「説明・条件・記録」のズレにある
感覚検査で精度が落ちやすいのは、説明が長い、刺激条件が毎回違う、開眼 / 閉眼が混在する、記録が主観語だけになる場面です。深部感覚では推測回答が混ざりやすいため、条件固定が最優先です。
詰まったときは、検査項目を増やす前に、説明・条件・記録の 3 点を立て直します。手順を戻す場所を決めておくと、評価者間のばらつきも減らせます。
ここまで整えても毎回同じところで詰まる場合は、手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。
PT キャリアガイドを見るよくある失敗は OK / NG で先に潰す
表在感覚と深部感覚の比較で大切なのは、難しい知識を増やすことより、失敗しやすい条件を先にそろえることです。下の表をチェックリストとして使うと、初回評価と再評価のズレを減らせます。
| NG | なぜ起きるか | OK(修正) | 記録のコツ |
|---|---|---|---|
| 順番が毎回違う | 注意・疲労で反応が揺れる | 表在→深部→動作照合で固定 | 実施順を 1 行で残す |
| 位置覚で大きく動かす | 皮膚感覚や圧の手がかりで当てやすい | 最小可動域で上下のみ | 関節名、方向、試行数を残す |
| 閉眼条件が混在する | 視覚代償が入り、深部感覚を評価しにくい | 閉眼で統一し、必要時はアイマスク | 開眼 / 閉眼を必ず明記 |
| 痛覚を強刺激から始める | 恐怖・回避・防御反応が増える | 触覚練習→最小刺激で確認 | 疼痛や拒否反応も併記 |
| 「低下あり」だけで終える | 次の評価や介入に接続しない | 動作場面と再評価条件まで書く | ADL 場面を 1 つ添える |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 表在感覚と深部感覚は、どちらから測るのが基本ですか?
基本は表在感覚からです。触覚などで反応方法と左右差を確認し、その後に位置覚・振動覚へ進むと、評価の流れが安定します。暗所でふらつく、足の位置が分からないなど深部感覚の訴えが強い場合は、深部感覚を先行して構いません。
Q2. 表在感覚が正常でも歩行が不安定なことはありますか?
あります。歩行不安定には、深部感覚、筋力、協調性、前庭機能、注意、疼痛などが関わります。表在感覚だけで説明できない場合は、位置覚・振動覚、閉眼立位、歩行観察を追加します。
Q3. 位置覚はどう記録すると経過比較しやすいですか?
評価部位、閉眼条件、正答 / 試行で残すと比較しやすいです。例として「右母趾位置覚 3 / 5、左 5 / 5(閉眼、最小可動域)」のように書くと、次回も同じ条件で再評価できます。
Q4. 推測回答を減らすコツはありますか?
説明を短くし、「分からない」は分からないでよいと先に伝えます。練習は 2 回程度にとどめ、深部感覚では閉眼・最小可動域・左右同条件をそろえると、推測回答を減らしやすくなります。
Q5. 複合感覚はいつ追加しますか?
表在感覚と深部感覚だけでは、手の不器用さや物品操作の問題を説明しきれないときに追加します。二点識別、立体覚、数字書字覚などは、疲労や注意の影響を受けやすいため、必要時に分けて実施します。
次の一手(迷わない導線)
- A(全体像):評価ハブで評価全体の位置づけを見る
- B(すぐ実装):感覚検査の実施手順まとめで記録まで確認する
参考文献
- Chong PS, Cros DP. Technology literature review: quantitative sensory testing. Muscle Nerve. 2004;29(5):734-747. DOI: 10.1002/mus.20053(PMID: 15116380)
- Reimer M, Forstenpointner J, Hartmann A, et al. Sensory bedside testing: a simple stratification approach for sensory phenotyping. PAIN Rep. 2020;5(3):e820. DOI: 10.1097/PR9.0000000000000820(PMID: 32903958)
- Han J, Waddington G, Adams R, Anson J, Liu Y. Assessing proprioception: A critical review of methods. J Sport Health Sci. 2016;5(1):80-90. DOI: 10.1016/j.jshs.2014.10.004(PMID: 30356896)
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



