スパイロメトリーの評価方法と解釈|最初に押さえたい全体像
スパイロメトリーは、呼吸機能を客観的に把握する最も基本的な検査です。呼吸評価で大切なのは、単に「数値が低い・高い」を見ることではなく、①良い検査ができているか、②どの指標が下がっているか、③その組み合わせが何を示すかを順に整理することです。ここが揃うと、 COPD や喘息、拘束性換気障害の疑いを、現場でぶれにくく読めます。
この記事では、評価方法 → 主な指標 → パターン別の解釈 → リハビリでの活かし方の順で、臨床で迷いやすいポイントをまとめます。評価全体の整理が必要な方は、評価ハブもあわせてご覧ください。
理学療法士のキャリアも整えておきたい方へ
臨床の学びを積み上げつつ、教育体制や評価文化が合う職場を整理したいときは、先に全体像を押さえると動きやすくなります。
スパイロメトリーとは?呼吸評価で重要な理由
スパイロメトリーは、最大吸気位からどれだけ速く、どれだけ多く呼気できるかを測る検査です。特に FEV1 、 FVC 、 FEV1 / FVC は、閉塞性換気障害の有無や重症度の整理に欠かせません。 COPD では診断の軸になり、喘息では可変的な呼気気流制限を客観的に捉える手がかりになります。
一方で、スパイロメトリーは努力依存性が高い検査でもあります。吹き方が不十分だと、数値が実際より悪く見えることがあります。そのため、結果の解釈は「良い検査が行えたか」を先に確認してから読むのが基本です。数値だけを見て病態を決めつけない視点が重要です。
検査前に確認したい準備と注意点
検査前は、患者の状態と当日の条件をそろえることが大切です。喫煙・電子タバコ・激しい運動・飲酒などは結果に影響しうるため、検査室のルールに沿って事前確認します。加えて、身長・年齢・性別・使用薬剤・最終吸入時刻を記録しておくと、解釈の精度が上がります。
また、スパイロメトリーは胸腔内圧や血圧の変動を伴うため、急性心筋梗塞直後、不安定な肺塞栓、活動性の感染症などでは慎重な判断が必要です。禁忌や延期の判断は、必ず検査室や主治医の運用に合わせてください。
| 確認項目 | 目安 | 臨床での意味 |
|---|---|---|
| 喫煙・電子タバコ | 検査前 1 時間は避ける | 急性の気道収縮や刺激で値がぶれやすくなります。 |
| 激しい運動 | 検査前 1 時間は避ける | 呼吸状態が安定せず、再現性が落ちやすくなります。 |
| 飲酒 | 検査前 8 時間は避ける | 理解・協調動作・努力性に影響しやすくなります。 |
| 服装 | 胸郭・腹部を締めつけない | 外的な制限で FVC が低く見えるのを防ぎます。 |
| 吸入薬の扱い | 目的に応じて確認 | 診断目的か、治療中の評価かで休薬の考え方が変わります。 |
| 相対的禁忌の確認 | 必須 | 循環動態や感染対策の面から延期が妥当なことがあります。 |
まず確認したい「良い検査かどうか」
結果を読む前に最優先で確認したいのは、検査の質です。スパイロメトリーでは、少なくとも 3 回の受容可能な努力を目標にし、 FEV1 と FVC が十分に再現しているかを見ます。成人や 6 歳超では、上位 2 回の差が 150 mL 以内なら再現性があると判断しやすくなります。
よくある失敗は、吸い込み不足、吹き始めのためらい、呼気の途中終了、咳です。特に呼気を早くやめると FVC が低く見え、閉塞性や拘束性の解釈を誤りやすくなります。現在は「必ず 6 秒以上」だけで判定せず、プラトー到達や十分な呼出しができたかを重視します。
| 確認ポイント | 何を見るか | ずれるとどうなるか |
|---|---|---|
| 最大吸気 | しっかり吸ってから始めているか | FVC が低く見えやすくなります。 |
| 吹き始め | ためらわず一気に呼出できたか | FEV1 が不当に低下しやすくなります。 |
| 咳 | 特に最初の 1 秒以内の咳 | FEV1 の信頼性が落ちます。 |
| 呼気の終了 | 途中でやめていないか | FVC が低く見え、拘束性の誤読につながります。 |
| 再現性 | 上位 2 回の差が小さいか | ばらつきが大きいと解釈全体の信頼性が下がります。 |
| 品質グレード | 報告書の grade 表記 | 「読める数値か」を一目で確認しやすくなります。 |
主な評価項目の見方| FEV1 ・ FVC ・ FEV1 / FVC をどう読むか
FVC は最大吸気位から努力して吐き切れた総量、 FEV1 はその最初の 1 秒間に吐けた量です。 FEV1 / FVC は、全体のうち 1 秒目にどれだけ吐けたかを示す比率で、気流制限の有無をみる中心指標です。閉塞性換気障害では、まずこの比が下がります。
最近の解釈では、単に「予測値の何 % か」だけでなく、 LLN ( lower limit of normal )や z スコアを確認する視点が重要です。 LLN はおおむね健常集団の下位 5 % に相当し、年齢や体格を加味した“下限”として読めます。高齢者や若年者では、固定閾値だけよりも誤判定を減らしやすくなります。
| 指標 | 何を表すか | 主な解釈の方向 |
|---|---|---|
| FVC | 努力して吐き切れた総量 | 低いときは、拘束性・ air trapping ・努力不足を区別します。 |
| FEV1 | 最初の 1 秒に吐けた量 | 低下が強いほど、気流制限や症状との関連を考えます。 |
| FEV1 / FVC | 1 秒目に吐けた割合 | 低下していれば閉塞性換気障害を疑います。 |
| LLN | 年齢・身長などを加味した正常下限 | 固定比だけでは拾いにくい異常を補いやすくなります。 |
| z スコア | 予測値からのずれの大きさ | 異常の程度を連続的に理解しやすくなります。 |
フローボリューム曲線でわかること
数値だけでなく、フローボリューム曲線の形を見ると、解釈の精度が上がります。呼出側が下にえぐれるような形は、閉塞性換気障害を疑うきっかけになります。一方、全体の形は保たれていても、ループが小さい場合は、肺容量の低下や努力不足も考えます。
また、吸気側・呼気側の一方または両方が平坦化しているときは、上気道病変や大気道の問題を考えるきっかけになります。ただし、ループの形だけで確定はできません。症状、聴診、画像、追加検査と合わせて判断する視点が大切です。
パターン別の解釈|閉塞性・ possible restriction ・ possible mixed をどう考えるか
スパイロメトリーの実務では、まず FEV1 / FVC が低いかどうかを見ます。低ければ閉塞性換気障害を疑います。比が保たれていても FVC が低い場合は、「拘束性」と即断しないことが重要です。これは possible restriction や non-specific pattern に当たり、肺気量検査で TLC を確認してから整理します。
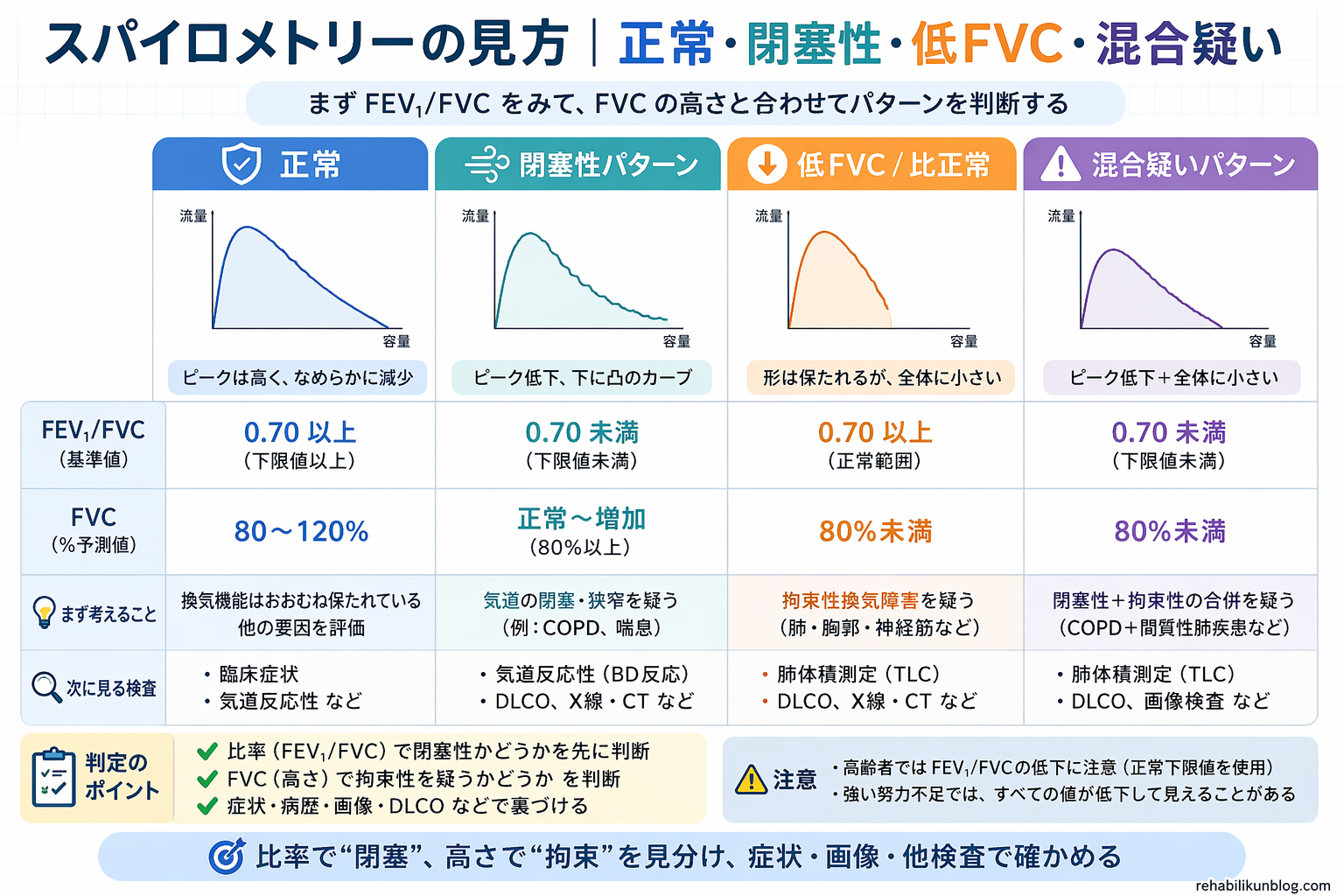
さらに、 FEV1 / FVC 低下 + FVC 低下 の組み合わせでは、閉塞性だけでなく possible mixed disorder も考えます。このときも、追加で肺気量検査を行い、真の restriction があるのか、 air trapping で見かけ上 FVC が低いのかを区別すると、解釈が安定します。
| パターン | 主な所見 | まず考えること | 次に見るもの |
|---|---|---|---|
| 正常 | FEV1 / FVC 正常、 FVC 正常 | 明らかな換気障害は目立ちにくい状態 | 症状や運動時所見とずれていないか確認します。 |
| 閉塞性 | FEV1 / FVC 低下 | COPD 、喘息、気道狭窄などを疑います。 | FEV1 の低下度、気管支拡張薬反応、症状経過を見ます。 |
| possible restriction / non-specific pattern | FEV1 / FVC 正常、 FVC 低下 | 拘束性を疑うが、まだ確定ではありません。 | 肺気量検査で TLC を確認します。 |
| possible mixed disorder | FEV1 / FVC 低下、 FVC 低下 | 閉塞性に restriction が重なっている可能性があります。 | 肺気量検査で true restriction か air trapping かを見ます。 |
気管支拡張薬反応の見方|旧基準と新基準をどう整理するか
気管支拡張薬反応は、治療前後で数値がどれだけ改善したかを見る評価です。喘息の診断文脈では、いまも 「前値から 12% かつ 200 mL 以上増加」がよく使われます。一方、報告書や解釈戦略では、 ERS / ATS 2022 の「 predicted 値に対して 10% 超」という見方も重要になっています。
つまり、現場ではどちらか一方だけを知っていれば十分ではないということです。診断文脈での可逆性評価と、検査報告としての BDR 判定では、表現が異なることがあります。レポートを読むときは、どの基準で陽性と書かれているかを必ず確認してください。
| 見方 | 基準 | 主に使う場面 |
|---|---|---|
| 従来の可逆性評価 | FEV1 または FVC が前値から 12% かつ 200 mL 以上増加 | 喘息の可変的気流制限を確認したい場面 |
| ERS / ATS 2022 の BDR | 前後差が predicted 値に対して 10% 超 | 肺機能レポートの解釈や標準化された報告 |
| 測定時の実務 | 吸入前後の条件をそろえる | 休薬時間・吸入量・待機時間を施設プロトコルで統一 |
休薬時間の目安としては、 SABA 4〜6 時間、 SAMA 12 時間、 LABA 24 時間、 ultra-LABA 36 時間、 LAMA 36〜48 時間がよく参照されます。ただし、診断目的か治療反応の確認かで考え方は変わるため、最終的には施設ルールに従うのが安全です。
呼吸リハでどう活かすか
リハビリでスパイロメトリーを活かすときは、数値そのものよりも、症状・活動量・運動耐容能とのつながりを見るのが実践的です。たとえば FEV1 が低い患者では、労作時呼吸困難や休憩の入り方、会話時の息切れ、呼気延長の有無を合わせてみると、介入の優先順位が立てやすくなります。
また、スパイロメトリーは介入前後の比較にも役立ちます。ただし、短期間で大きな改善を期待する検査ではありません。呼吸練習、活動ペーシング、排痰介助、運動療法の効果をみるときは、 SpO2 、呼吸困難感、歩行距離、休憩回数などとセットで解釈すると、現場で活きる評価になります。
| 場面 | 何を見るか | 臨床でのつなげ方 |
|---|---|---|
| 初回評価 | 閉塞性か、低 FVC か、品質は十分か | 運動負荷量や観察ポイントを組み立てやすくなります。 |
| 運動療法 | 息切れの出方と数値のずれ | 数値より症状が強い場合は、ペーシングや不安、合併症も考えます。 |
| 再評価 | 同条件で測れているか | 測定条件が揃わないと、前後比較の意味が薄れます。 |
| 退院支援・外来指導 | 吸入手技・自己管理との関係 | 「数値の理解」を行動変容につなげやすくなります。 |
スパイロメトリー判読フロー PDF
記事内容を 1 枚で振り返りたい方は、下の PDF を使ってください。検査の質 → 主要指標 → パターン解釈 → 再評価メモの順で確認できる構成にしているため、検査レポートの整理や指導時のメモに使いやすいです。
特に、低い FVC をすぐ拘束性と決めないこと、気管支拡張薬反応がどの基準で書かれているかを確認することの 2 点を意識しながら使うと、読み方が安定しやすくなります。
プレビューを開く
よくある解釈ミス
スパイロメトリーで多い誤りは、 1 つの数値だけで結論を出すことです。たとえば FVC が低いから拘束性、 FEV1 が低いから重症、という読み方は危険です。まずは検査の質、その次に FEV1 / FVC 、そして FVC 、必要なら肺気量検査へ進む順番を守ると、かなりぶれにくくなります。
もう 1 つ大切なのは、症状とのズレを放置しないことです。息切れが強いのにスパイロメトリーが軽度、あるいは数値は悪いのに ADL が保たれている場合は、呼吸以外の要因も含めて評価を広げる必要があります。スパイロメトリーは強力な検査ですが、単独で完結する評価ではありません。
| よくある誤り | なぜ危ないか | 修正の考え方 |
|---|---|---|
| 低 FVC = すぐ拘束性 | effort 不足や air trapping でも下がります。 | まず品質確認、次に肺気量検査で TLC を見ます。 |
| FEV1 だけで重症度判断 | 比率や症状との関係を見落とします。 | FEV1 / FVC 、 FVC 、臨床症状をセットで見ます。 |
| 品質を見ずに解釈 | 努力不足が病態に見えてしまいます。 | 受容可能性と再現性を先に確認します。 |
| 旧基準と新基準を混同 | BDR の陽性判定がずれます。 | どの基準で書かれた結果かを明示して読みます。 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
スパイロメトリーだけで拘束性換気障害は確定できますか?
確定はできません。 FVC が低くても、 effort 不足や air trapping で低く見えることがあります。拘束性換気障害を確定したいときは、肺気量検査で TLC が低いかを確認します。
報告書に LLN や z スコア があるときは、何を優先して見ればよいですか?
まずは FEV1 / FVC と FVC が LLN を下回っているかを確認すると整理しやすいです。固定比は理解しやすい一方で、年齢の影響を受けやすいため、可能なら LLN と合わせて読むと誤判定を減らしやすくなります。
喘息の可逆性は、いまも「 12% かつ 200 mL 」で見てよいですか?
はい、喘息の客観所見としては現在も重要です。ただし、検査報告の標準化では ERS / ATS 2022 の predicted 値に対して 10% 超 という表現も使われます。診断文脈とレポート文脈を分けて理解すると混乱しにくくなります。
リハビリでスパイロメトリーをどう使えばよいですか?
単独で使うより、呼吸困難感、歩行距離、酸素化、休憩の入り方と合わせて使うのが実践的です。スパイロメトリーで病態の方向性を把握し、運動療法や吸入指導、自己管理支援につなげる流れが使いやすいです。
次の一手
まずは、検査の質とパターン別の解釈、そして判読フロー PDFの 3 か所をセットで使ってください。スパイロメトリーは、数値の暗記よりも読む順番を固定することで安定します。
レポート確認のたびに、①品質確認 → ②主要指標 → ③パターン判断 → ④必要なら追加検査を考えるの流れで見直すと、解釈のぶれを減らしやすくなります。
参考文献
- Graham BL, Steenbruggen I, Miller MR, et al. Standardization of Spirometry 2019 Update. An Official American Thoracic Society and European Respiratory Society Technical Statement. Am J Respir Crit Care Med. 2019;200(8):e70-e88. DOI: 10.1164/rccm.201908-1590ST
- Stanojevic S, Kaminsky DA, Miller MR, et al. ERS/ATS technical standard on interpretive strategies for routine lung function tests. Eur Respir J. 2022;60(1):2101499. DOI: 10.1183/13993003.01499-2021
- Global Initiative for Chronic Obstructive Lung Disease. Spirometry Quick Guide. GOLD. 2026. 公式ページ
- Global Initiative for Asthma. GINA Summary Guide for Asthma Management and Prevention. 2025. 公式 PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



