Trendelenburg テスト|陽性の定義と 30 秒標準化
Trendelenburg テストは、片脚立位で骨盤の安定(股関節外転筋の機能)を確認するための基本テストです。現場では「陽性=骨盤低下」だけで終わらせず、骨盤・代償・痛み部位まで一緒に記録すると、再評価と次の検査選択が安定します。
本記事は、 30 秒手順 → 陽性の定義 → 失敗回避 → 解釈分岐の順で、明日から回せる形に整理します。
関連:標準フロー( 5 分運用 ) / 続けて読む:FADIR / FABER
30 秒でできる:手順(最小セット)
再現性を上げるコツは、立位条件を固定し、観察点を「骨盤・体幹・膝」の 3 つに絞ることです。
| 手順 | 見る場所 | 記録(最小) |
|---|---|---|
| ① 両手は腰、正面を見る。片脚立位へ | 骨盤(腸骨稜) | 対側骨盤:上がる / 変わらない / 下がる |
| ② 10 秒保持(左右) | 体幹 | 体幹側屈:なし / あり(支持側へ) |
| ③ 余裕があれば 3 回反復 | 膝・足部 | 膝内側偏位:なし / あり |
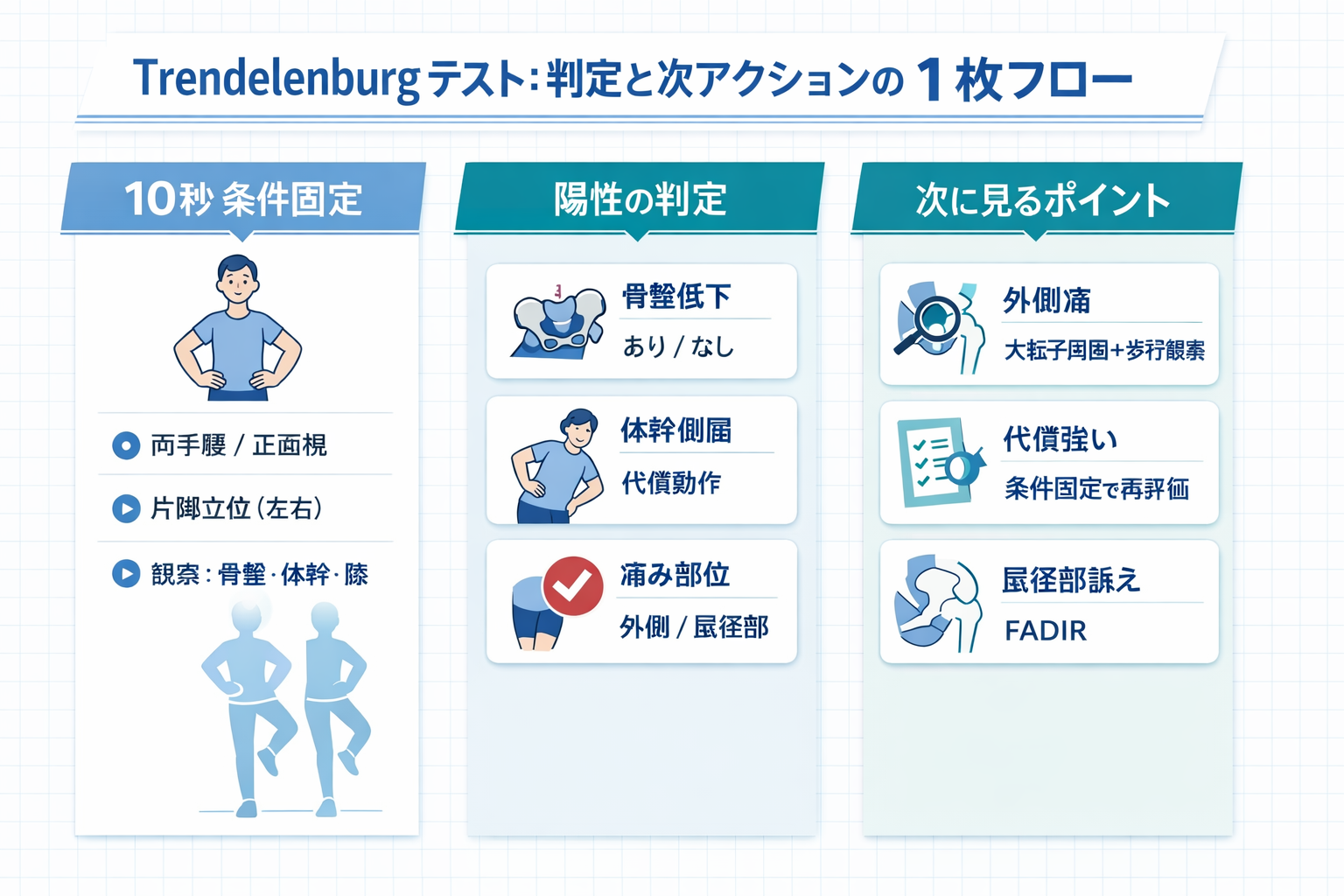
陽性の定義|骨盤低下+代償+痛み部位で残す
Trendelenburg の陽性は、教科書的には片脚立位で対側骨盤が下がる所見です。臨床では、同じ骨盤低下でも体幹側屈などの代償や痛み部位で意味が変わるため、次の 3 点セットで記録する運用が有効です。
| 項目 | 書き方(例) | 読み取りの方向性 |
|---|---|---|
| ① 骨盤 | 右支持で左骨盤低下( 10 秒で出現 ) | 外転筋機能低下を疑う入口 |
| ② 代償 | 体幹は支持側へ側屈あり | 低下が隠れる / 過大に見える要因 |
| ③ 痛み | 外側股関節痛(大転子周囲) | 荷重時痛の病態示唆(筋・腱・滑液包など) |
現場の詰まりどころ|よくある失敗と 1 つ直すコツ
Trendelenburg がブレる主因は、体幹や足部の代償で股関節の問題が見えにくくなることです。まずは失敗を 3 つに限定して修正すると、判定が安定します。
関連:条件固定の基礎をそろえるなら、ROM テストの標準化もあわせて整えると記録の再現性が上がります。
よくある失敗(まずここだけ)
| 失敗 | 起きること | 直し方( 1 つだけ ) |
|---|---|---|
| 体幹側屈が強い | 骨盤が落ちにくく見える / 荷重が逃げる | 壁に肩を軽く触れて “ まっすぐ ” を作る |
| 膝が内側へ入る | 外転筋以外の要素が混ざる | 膝を “ 第 2 趾方向 ” に合わせる |
| 支持脚が回旋している | 骨盤線が読みづらい | つま先と腸骨稜を正面へそろえる |
回避の手順(再現性チェック)
- 腸骨稜が見える服装 / 目印(テープ)を使う
- 左右とも同条件(手の位置、視線、足幅)で実施する
- 10 秒保持を固定し、同タイミングで観察する
解釈の早見|痛み部位と次に見る 1 個
Trendelenburg は単独で確定するより、次の評価へつなぐ分岐として使うと強みが出ます。痛みがある場合は部位で分け、追加テストを 1 つだけ選ぶ運用が実践的です。
| 主所見 | よくある訴え | 次に見る 1 個 |
|---|---|---|
| 骨盤低下+外側痛 | 歩くと外側が痛い | 大転子周囲の圧痛整理+歩行観察 |
| 骨盤低下+代償強い | 片脚が不安 / ふらつく | 壁・鏡で条件固定して片脚立位を再評価 |
| 骨盤は保てるが不安 | 鼠径部が気になる | FADIR で誘発の有無を確認 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Trendelenburg “ サイン ” と歩行での所見は同じですか?
サインは片脚立位での骨盤低下、歩行では立脚期の骨盤制御破綻として整理するとわかりやすいです。歩行は速度や疲労の影響を受けるため、片脚立位( 10 秒 )とセットで見ると記録が安定します。
骨盤が落ちないのに “ 弱い ” と言われるのはなぜですか?
体幹側屈などの代償で骨盤低下が隠れることがあります。壁や鏡で体幹を中間位にそろえて再評価し、代償の有無を必ず所見として残してください。
保持時間は何秒で統一すればよいですか?
臨床運用では 10 秒固定が実務的です。疲労で崩れる症例は同条件で 3 回反復し、何回目で破綻するかまで記録すると介入計画に反映しやすくなります。
最小限の記録は何を書けば十分ですか?
骨盤(上がる / 変わらない / 下がる)+代償(体幹側屈)+痛み部位の 3 点で十分です。次検査と再評価の両方に接続しやすい最小セットです。
次の一手
- 全体像をそろえる:股関節テストの 5 分フロー(標準手順)
- すぐ実装する:ROM テストの標準化(条件固定のコツ)
参考文献
- Youdas JW, Madson TJ, Hollman JH. Use of the Trendelenburg Test to assess hip abductor weakness and functional stability: a systematic review. Physiother Theory Pract. 2010;26(3):184-194. DOI: 10.3109/09593980902750857 / PubMed: 20331375
- McCarney L, et al. The diagnostic accuracy of the Trendelenburg test: a systematic review. Chiropr Man Therap. 2020;28:44. DOI: 10.1186/s12998-020-00344-3 / PubMed: 33076947
- Fujita K, et al. Hip abductor function and pelvic control in unilateral stance: clinical implications. J Orthop Sci. 2017;22(2):327-333. DOI: 10.1016/j.jos.2016.09.007 / PubMed: 27733305
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



