体幹トレーニングは「姿勢別の型」でそろえると、実施・記録・再評価が安定します
体幹介入は、対象者のフェーズに応じて立位・座位・ベッド上を切り替えられる設計にしておくと、当日の判断が速くなります。とくに「どの姿勢で何を実施したか」を記録様式まで一体化すると、申し送りと再評価の質が上がります。
本記事では、姿勢別メニューの図解と、同じ流れで使える A4 臨床シートをセットで用意しました。上から順に実施し、代償と修正キューを同じ言葉で共有できる運用を作っていきましょう。
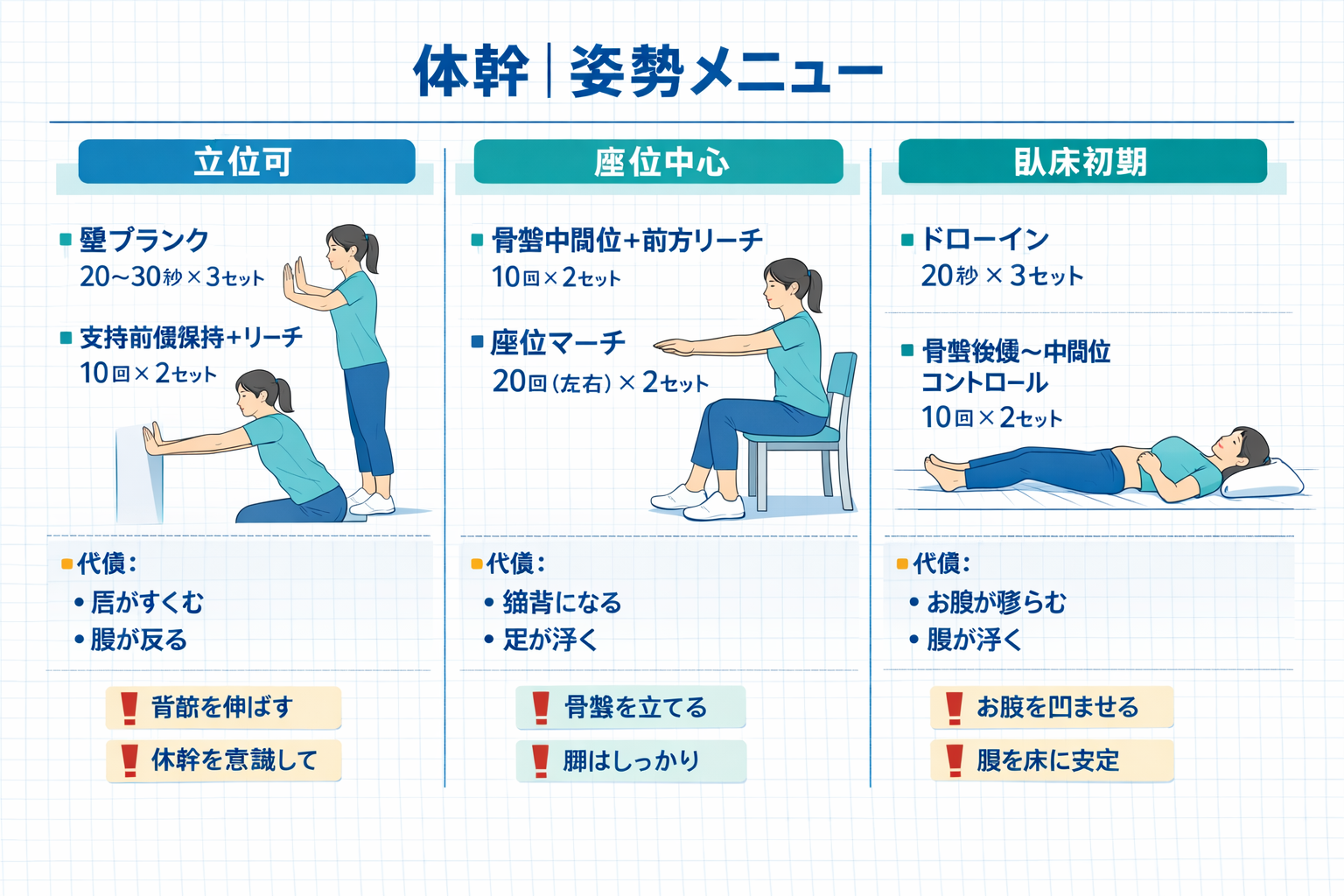
姿勢別メニュー(立位・座位・ベッド上)の全体像
図版は、左:立位/中:座位/右:ベッド上の 3 カード構成です。各カードに「対象」「代表メニュー」「実施量の目安」「よくある代償」「修正キュー」をそろえているため、介入前の説明にも、カンファレンス時の共通言語にも使えます。
運用のコツは、難易度を上げる前に「代償の有無」を先にチェックすることです。実施量を増やしても代償が増える場合は、姿勢を 1 段階戻して条件を整えたほうが、結果的に反復が増えます。
現場で詰まりやすいところ(止まる原因→回避手順)
止まりやすい原因は、「種目の知識不足」より条件と記録ルールの不統一であることが多いです。たとえば同じ壁プランクでも、保持秒数だけ書く人と代償まで書く人が混在すると、次担当者が負荷調整しにくくなります。
最初に「実施姿勢 → メニュー → 実施量 → 症状 → 代償 → 中止理由 → 次回方針」の順で記録する型を決めると、再評価の比較が一気にラクになります。
現場の詰まりどころ(失敗→回避の最短ルート)
よくある失敗と修正
| 場面 | よくある失敗 | なぜ起きるか | 修正の具体策 |
|---|---|---|---|
| 立位 | 保持時間だけ延長して代償が増える | 負荷設定を姿勢制御より先に上げている | 秒数を戻し、骨盤・胸郭の位置を固定してから再延長する |
| 座位 | リーチで体幹が崩れても継続する | 到達距離を優先しすぎる | 距離を短縮し、骨盤中間位保持を達成条件にする |
| ベッド上 | ドローインで息こらえが出る | 腹圧の作り方が曖昧 | 呼気と同期し、短時間保持から段階的に延長する |
回避手順(姿勢を下げる → キュー固定 → 次回方針)
体幹メニューが止まる場面は、だいたい 2 パターンに分かれます。①実施量が先に上がって代償が増える(負荷過多)、②環境・支持・開始肢位が整わずフォームが崩れる(条件不足)です。まずは「どちらか」を判定して、打ち手を固定します。
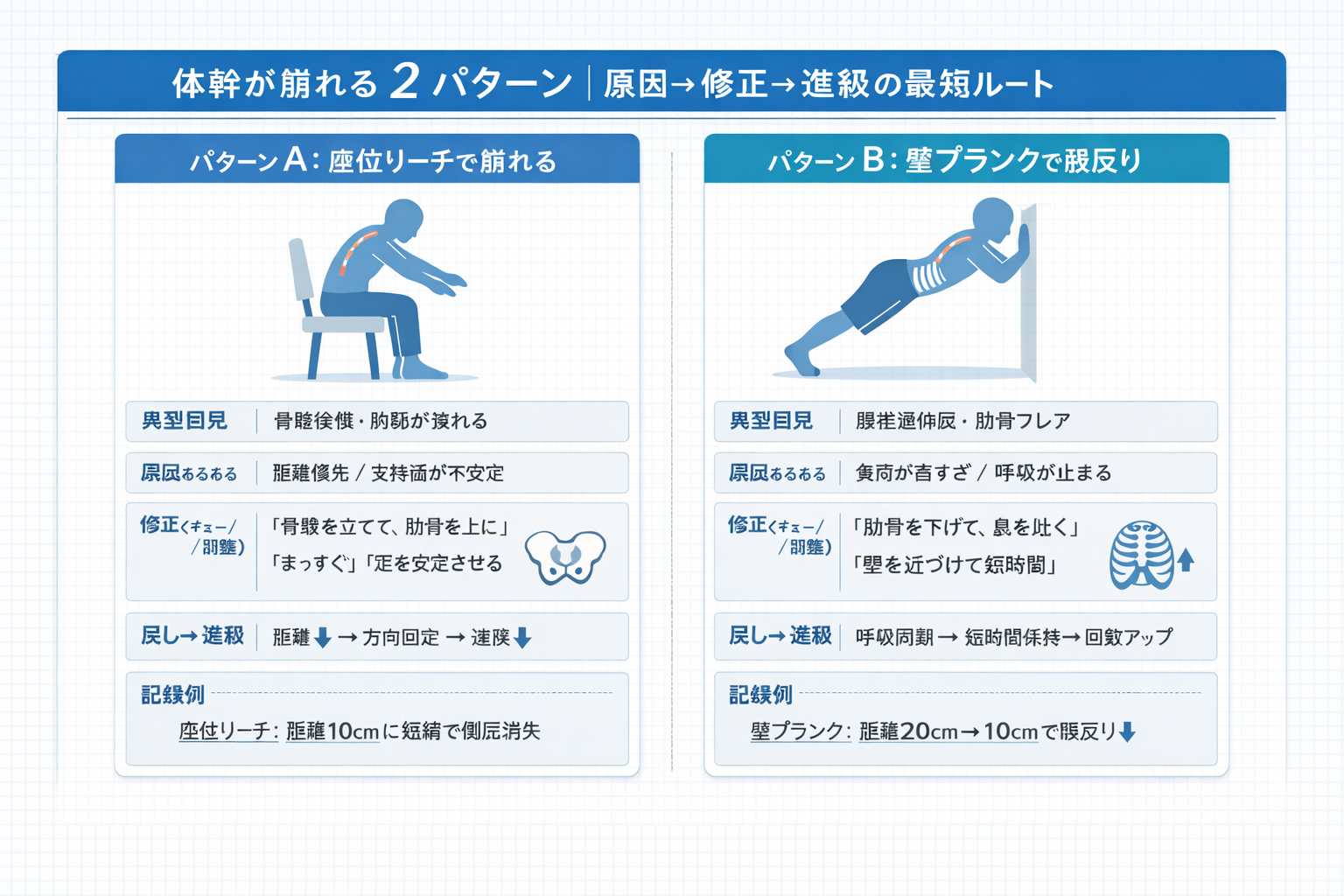
- 代償が増えた時点で、姿勢を 1 段階下げる(立位 → 座位 → ベッド上)。「できる姿勢」を確保して反復量を落とさないのが優先です。
- 修正キューは 1 つだけ固定します(例:骨盤中間位、みぞおちを上げすぎない、呼気と同期)。キューが増えるほどフォームが散ります。
- 7 行の記録で「次回方針」を 1 行で決める(進行/維持/後退)。同じ書式で残すと、担当交代でも調整が揃います。
| 判定 | 条件(例) | 次回の調整 |
|---|---|---|
| 進行 | 代償が増えない/症状の増悪がない/記録の再現ができる | 実施量(回数・保持)か、姿勢(支持量)を 1 要素だけ進める |
| 維持 | フォームは保てるが、終盤で代償が出始める | 実施量は据え置き、キュー固定と休息で「同条件の反復」を優先する |
| 後退 | 早期から代償が増える/息こらえ・疼痛・疲労が強い | 姿勢を 1 段階下げ、開始肢位と支持を整えてから再実施する |
ダウンロード( A4 臨床シート )
下記は、上段に姿勢別図版、下段に 7 行テーブル(実施姿勢/メニュー/実施量/症状/代償チェック/中止理由/次回方針)を配置した最新版です。印刷してそのまま記録用紙として利用できます。
プレビューを表示する(タップで開閉)
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
迷ったとき、どの姿勢から始めるのが基本ですか?
基本は「代償を最小化しやすい姿勢」から開始します。臥床初期はベッド上、体幹保持が可能なら座位、支持下で安定すれば立位へ進めます。順番よりも、代償なく実施できる条件設定が優先です。
回数・セットは毎回同じでよいですか?
固定ではなく、症状と代償の有無で調整してください。目安は提示しつつ、疼痛・疲労・息切れが増える場合はセット数よりフォーム維持を優先します。再評価で許容できれば段階的に増やします。
代償チェックは何を最低限見ればよいですか?
まずは「肩すくみ」「過度な腰反り」「体幹側屈」の 3 点を優先してください。姿勢が変わっても共通で観察しやすく、修正キューにも直結します。
中止理由はどこまで具体的に書くべきですか?
「痛みが出た」だけでなく、いつ・どの姿勢で・どの種目で・どの程度かを簡潔に残すと、次回の再開条件を決めやすくなります。バイタル変化がある場合は値も併記してください。
次の一手
まずは 1 週間、同じ書式で記録を回して「代償の出る条件」を可視化してみてください。フォームの再現が見えた段階で、回数・保持時間・姿勢を 1 要素ずつ進めるとブレが減ります。
参考文献
- Saeys W, Vereeck L, Truijen S, et al. Randomized controlled trial of truncal exercises early after stroke to improve balance and mobility. Arch Phys Med Rehabil. 2012. DOI: 10.1177/1545968311416822 / PubMed: 21803932
- Moreno-Segura N, et al. Trunk training after stroke: systematic review and meta-analysis. Clin Rehabil. 2022. DOI: 10.1177/02692155221117220 / PubMed: 36000446
- Haruyama K, Kawakami M, Otsuka T. Core stability training improves trunk function and balance after stroke: a randomized controlled trial. Arch Phys Med Rehabil. 2017. DOI: 10.1177/1545968316675431 / PubMed: 27848234
- Cabanas-Valdés R, et al. Trunk exercises in stroke rehabilitation: systematic review. NeuroRehabilitation. 2013. DOI: 10.3233/NRE-130996 / PubMed: 24018373
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下


