PDQ-39|配点と日本語版スコア解釈【 0–100 変換/ SI 計算テンプレ付き 】
PD の評価は「重症度 → 症状定量 → QOL 」の順で並べると迷いが減ります
パーキンソン病ハブを見るPDQ-39( Parkinson’s Disease Questionnaire-39 )は、パーキンソン病の健康関連 QOL を 8 領域・ 39 項目で評価する質問票です。各項目は 0–4 点の 5 段階で、領域スコアを 0–100に変換し、 8 領域の平均を PDQ-39 Summary Index( SI )として用います(数値が高いほど QOL 低下)。
設問は配布元の質問票を使用し、施設内の運用ルール(配布・保管・記録)に沿って実施してください。
PDQ-39 の 8 領域と観点
- ① 移動( Mobility )…歩行・バランス・転倒不安
- ② ADL …更衣・食事など日常生活動作
- ③ 感情的幸福( Emotional Wellbeing )…不安・抑うつ
- ④ スティグマ( Stigma )…社会的烙印の感覚
- ⑤ 社会的支援( Social Support )…支援の受けやすさ
- ⑥ 認知( Cognition )…注意・記憶・見当識
- ⑦ コミュニケーション( Communication )…発話・聞き取り
- ⑧ 身体的不快( Bodily Discomfort )…痛み・こわばり
評価期間は「過去数週間」が基準です。薬剤 ON / OFF の影響を受けやすいので、経時比較は同一タイミング・同一期間で揃えるのが原則です。
現場の詰まりどころ(まずここを固定)
- 比較条件がぶれる:期間(過去数週間)やタイミングが毎回ちがう → 変化の解釈が割れやすい
- 計算が混ざる:合計点のまま見てしまう/ SI を合計扱いする → 共有が崩れる
- 高値でも次が決まらない:高い領域を「生活の困りごと」に翻訳できない → 介入に落ちない
まずは 計算の手順 と OK / NG を固定し、「高い領域=優先順位」として共有できる形にそろえます。
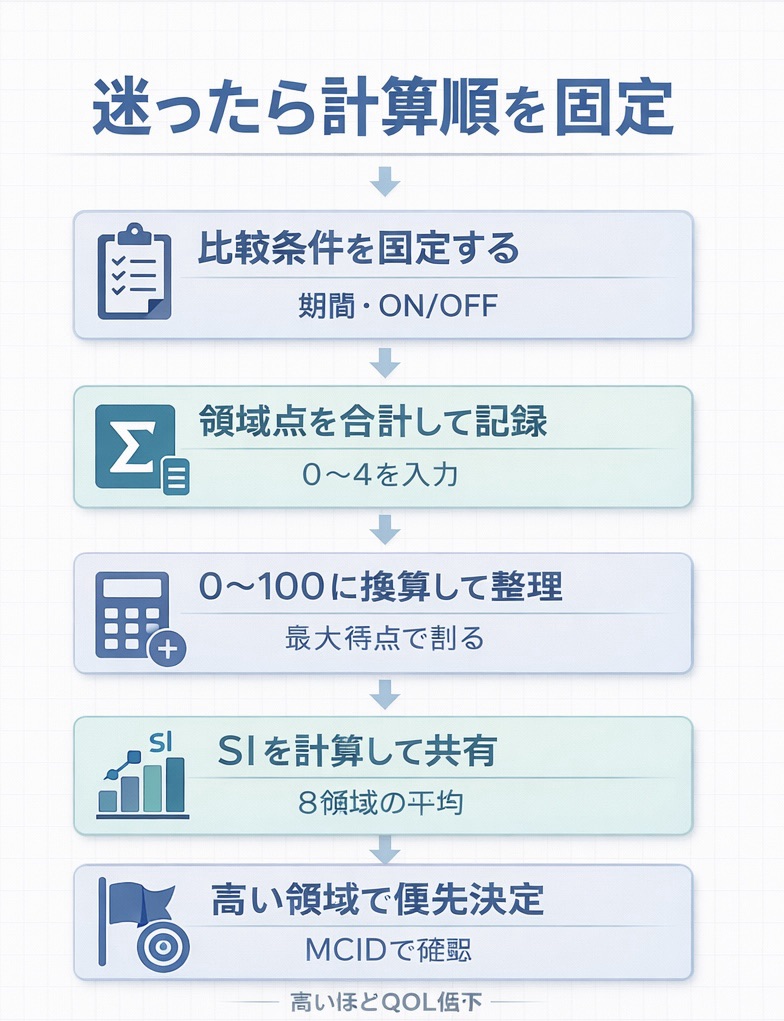
配点・ 0–100 変換・ SI の算出
- 各項目を 0–4( 0=なし/ 4=いつも )で採点。
- 領域スコア=「項目合計 ÷ 最大得点 × 100」で 0–100に変換。
- PDQ-39 SI = 8 領域スコアの単純平均( 0–100 )。
| 領域 | 項目数 | 合計点 | 最大得点 | 0–100 変換 |
|---|---|---|---|---|
| 移動 | 10 | 28 | 40 | 70.0 |
| ADL | 6 | 15 | 24 | 62.5 |
| 感情的幸福 | 6 | 8 | 24 | 33.3 |
| スティグマ | 4 | 6 | 16 | 37.5 |
| 社会的支援 | 3 | 2 | 12 | 16.7 |
| 認知 | 4 | 7 | 16 | 43.8 |
| コミュニケーション | 3 | 3 | 12 | 25.0 |
| 身体的不快 | 3 | 6 | 12 | 50.0 |
| PDQ-39 SI | — | — | — | 上記 8 領域の平均 |
PDQ-8 との違い(短縮版)
PDQ-8は、 PDQ-39 の各領域から代表 1 項目ずつを抽出した 8 項目版です。外来のスクリーニングや、忙しい現場で「 QOL の変化を短時間で追う」目的に向きます。
スコアは PDQ-8 SI =( 8 項目の合計 ÷ 32 )× 100が基本で、数値が高いほど QOL 低下です。 PDQ-8 と PDQ-39 の SI は強い相関が報告されています。
| 尺度 | 項目数 | 強み | 向く場面 | 注意点 |
|---|---|---|---|---|
| PDQ-39 | 39 | 領域別の「どこが詰まりか」を特定しやすい | 初回評価/介入計画/多職種共有 | 所要時間が長め → 条件(期間・タイミング)を揃えて比較 |
| PDQ-8 | 8 | 短時間で SI を追える(負担が軽い) | 外来フォロー/経時変化の確認 | 領域の詳細把握は PDQ-39 に劣る |
解釈:高い領域=介入のボトルネック
- 移動/ ADL 高値:歩行耐容能・すくみ足・転倒不安への介入(運動療法、生活環境調整、見守り設計)。
- 感情的幸福/スティグマ:心理教育、当事者会・家族支援の紹介、服薬遵守の支援。
- 認知/コミュニケーション:説明手段の最適化、家族・多職種での役割分担と環境調整。
- 経時比較は同一条件で実施し、他尺度( ADL / IADL 、歩行距離など)と併読して多面的に判断。
変化量の目安( MCID )
PDQ-39 SI は 0–100 の連続値なので、「何点変わったら臨床的に意味があるか」を MCID(最小臨床重要差)で見積もると解釈が安定します。報告の一例では、 PDQ-39 SI の MCID は改善: -4.72 点、悪化: +4.22 点が目安とされています。
ただし MCID は病期や集団で変動し得るため、 SI だけで断定せず、主要領域(移動/ ADL など)と臨床所見(すくみ、転倒、活動量など)を併記して読みます。
| 指標 | 改善の目安 | 悪化の目安 | 使いどころ | 補足 |
|---|---|---|---|---|
| PDQ-39 SI( 0–100 ) | -4.72 点 | +4.22 点 | 介入前後の「変化が意味あるか」の一次判定 | 病期で変動し得る → 領域別と臨床所見で裏どり |
| PDQ-8 SI( 0–100 ) | -5.94 点 | +4.91 点 | 外来フォローの変化判定 | 短縮版の目安(報告例) |
よくある誤り( OK / NG )
| 場面 | OK | NG /要修正 | 理由/対策 |
|---|---|---|---|
| 期間設定 | 同じ基準期間で比較 | 毎回ちがう期間 | ぶれ増大 → 冒頭で期間を明記 |
| SI の使い方 | 8 領域の平均として使用 | 合計点へ変換 | 定義逸脱 → 領域平均( 0–100 )を採用 |
| 解釈 | 領域別 × 他尺度で併読 | SI 単独で判断 | 介入に落ちない → ADL / IADL ・歩行指標と併読 |
| 設問の扱い | 配布元の質問票をそのまま使用 | 独自短縮・意訳 | 信頼性低下 → 正規様式を使用 |
ダウンロード
PDQ-39 の「合計 → 0–100 変換」と「 SI( 8 領域平均 )」を記録できるシートです(設問は含みません)。
プレビュー(クリックで開く)
印刷のコツ: A4 / 余白 10–12 mm / ヘッダ・フッタ非表示。評価日は手書き or 入力で記録できます。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
PDQ-39 SI はどう計算しますか?
8 領域スコア( 0–100 )の単純平均です。数値が高いほど QOL 低下を示します。
領域スコア( 0–100 )はどう計算しますか?
領域ごとに「項目合計 ÷ 最大得点 × 100」で換算します。最大得点は「項目数 × 4」です。
欠測(未回答)がある場合の扱いは?
施設ルールと質問票の手順に従って統一します。運用上は、経時比較で「同じルール」を固定し、 SI だけでなく主要領域(移動/ ADL など)の変化も併記すると解釈がぶれにくくなります。
PDQ-39 と PDQ-8 はどう使い分けますか?
初回評価や「どの領域がボトルネックか」を特定したいときは PDQ-39 、外来フォローなどで負担を抑えつつ変化を追いたいときは PDQ-8 が便利です。どちらも期間・タイミングを揃えて比較します。
PDQ-39 / PDQ-8 の配布元はどこですか?
配布元の案内は Oxford University Innovation の Outcome Measures ページで確認できます。配布元ページ
次の一手(回遊・実装の 3 点セット)
参考文献
- Peto V, Jenkinson C, Fitzpatrick R, Greenhall R. The development and validation of a short measure of functioning and well being for individuals with Parkinson’s disease. Qual Life Res. 1995;4(3):241–248. doi:10.1007/BF02260863
- Jenkinson C, Fitzpatrick R, Peto V, Greenhall R, Hyman N. The Parkinson’s Disease Questionnaire( PDQ-39 ): development and validation of a Parkinson’s disease summary index score. Age Ageing. 1997;26(5):353–357. doi:10.1093/ageing/26.5.353
- Hagell P, Whalley D, McKenna SP, Lindvall O. The 39-item Parkinson’s disease questionnaire( PDQ-39 ) revisited: implications for evidence based medicine. J Neurol Neurosurg Psychiatry. 2007;78(11):1191–1198. PMC
- 河本純子ほか. 日本語版 PDQ-39 の信頼性評価. 臨床神経学. 2003;43(3):71–76. PubMed
- Horváth K, Aschermann Z, Kovács M, et al. Changes in Quality of Life in Parkinson’s Disease: How Large Must They Be to Be Relevant? Neuroepidemiology. 2017;48(1-2):1–8. doi:10.1159/000455863
- Peto V, Jenkinson C, Fitzpatrick R. Determining minimally important differences for the PDQ-39 Parkinson’s disease questionnaire. Age Ageing. 2001;30(4):299–302. doi:10.1093/ageing/30.4.299
- Chen K, Yang YJ, Liu FT, et al. Evaluation of PDQ-8 and its relationship with PDQ-39 in China: a three-year longitudinal study. Health Qual Life Outcomes. 2017;15(1):170. doi:10.1186/s12955-017-0742-5
- Oxford University Innovation. Parkinson’s Disease Questionnaire( PDQ-39 / PDQ-8 )配布元ページ. 公式サイト
- Parkinson’s UK. The Parkinson’s Disease Questionnaire( PDQ-39 ). 公式解説
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



