脳卒中のロボット歩行訓練|通常リハとの違いを先に整理します
同ジャンルで全体像をつかむ(回遊の三段)
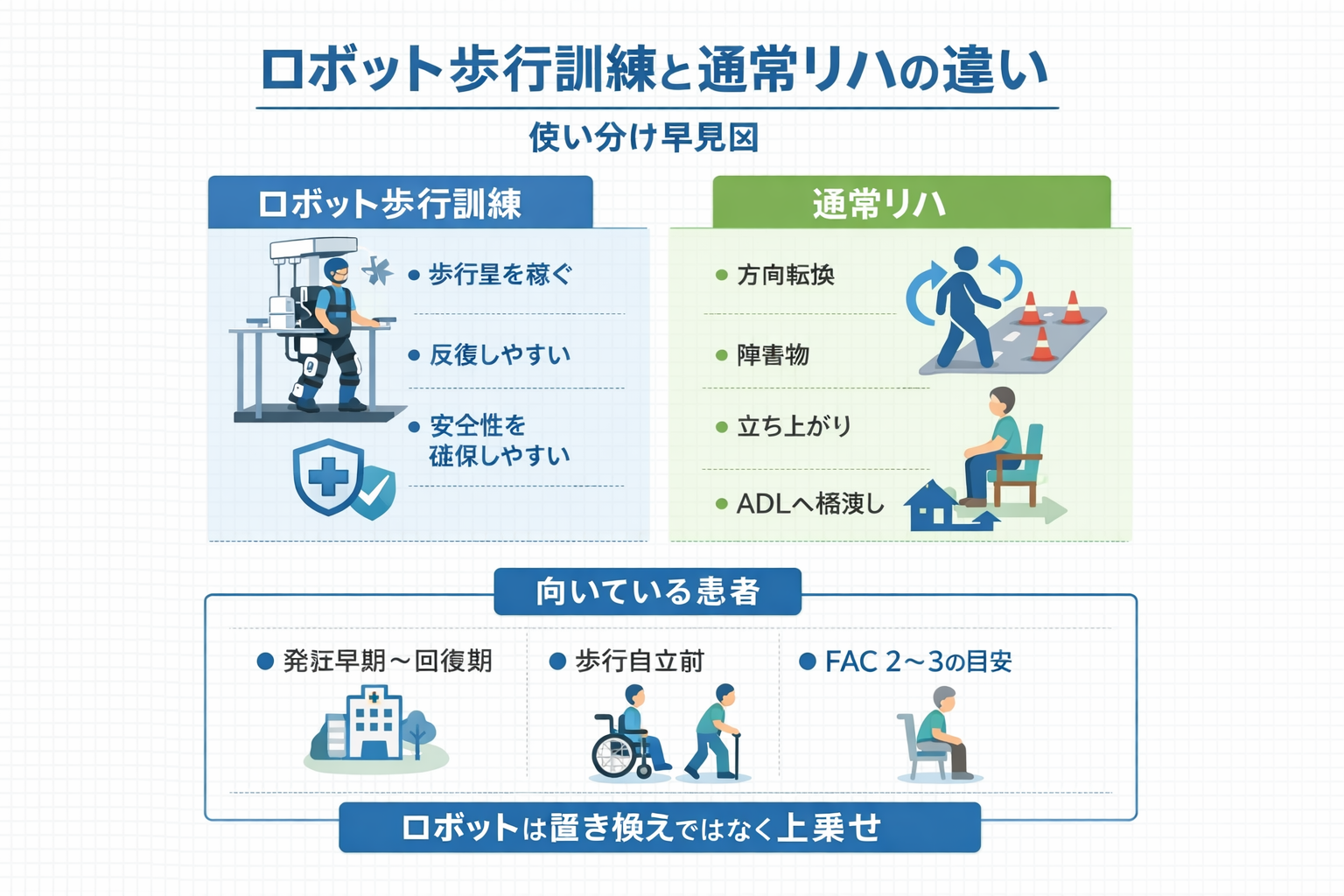
結論はシンプルで、ロボット歩行訓練は通常リハの置き換えではなく、歩行量を安全に稼ぐ追加枠として使うと安定します。特に、発症早期〜回復期で歩行自立前の層では、反復量を確保しやすいのが強みです。
脳卒中ハブで全体像を確認する
続けて読む:脳卒中の歩行練習は用量で伸ばす(親:総論)
代表的な評価:FAC の評価方法|歩行自立度の見方
脳卒中のロボット歩行訓練( RAGT : robot-assisted gait training )で最初に決めるべきことは、「ロボットで何を稼ぎ、通常リハで何を仕上げるか」です。ロボットの強みは、介助量が多い場面でも反復・時間・安全性をそろえやすい点にあります。
一方で、方向転換、障害物、屋内外歩行、 ADL への橋渡しまでロボットだけで完結するわけではありません。本記事では、通常リハとの違い、向いている患者、効果の読み方、失敗しやすい設計、卒業までの運用を、現場で迷いにくい形で整理します。
まず決める:ロボットと通常リハの役割分担
ロボット歩行訓練が向くのは、「通常リハだけでは歩行量を十分に積みにくい」場面です。逆に、生活場面への汎化や細かな課題調整は通常リハのほうが得意なので、どちらが上かではなく役割が違うと捉えると設計がぶれません。
| 観点 | ロボットが得意 | 通常リハが得意 | 臨床メモ |
|---|---|---|---|
| 反復量 | 歩数・時間を安全に稼ぎやすい | 疲労や注意に合わせて課題を細かく変える | 重度ほどロボットの恩恵が出やすい |
| 介助負担 | 免荷やハーネスで介助量を下げやすい | 徒手で骨盤・体幹・足部を細かく誘導しやすい | 安全性を確保しながら量を積む枠として使う |
| 生活場面への汎化 | 一定条件で歩容をそろえやすい | 方向転換、障害物、段差、屋内外歩行へつなげやすい | ADL への波及は通常リハ側の設計差が大きい |
| 卒業への移行 | 補助量や速度の漸減を管理しやすい | 地上歩行の安定性を確認しやすい | 最初から切替条件を決めておくと移行しやすい |
装置は大きくエンドエフェクタ型と外骨格型に分かれますが、検索意図に直結するのは機種名より「何を補う手段として使うか」です。まずは役割分担を決め、その後に機器特性へ落とし込む順で考えると、導入判断が整理しやすくなります。
効果の読み方:何が伸びやすく、何は設計差が出るか
エビデンスの読み方で大事なのは、全デバイスをまとめたレビューと外骨格型を中心に見た最近の整理を混同しないことです。全体としては「歩行自立の獲得」が最も読みやすく、速度や耐久性は改善しても一貫性に差があります。
| アウトカム | 読み方 | 実務での含意 |
|---|---|---|
| 歩行自立度(例: FAC ) | 最も期待しやすいアウトカム | 「人の手が減るか」を先に追うと、導入価値を共有しやすい |
| 歩行速度・歩行距離 | 改善はありうるが、機種差・設計差の影響を受けやすい | 6 MWT や歩行速度は、条件固定で短く追跡すると使いやすい |
| ADL ・屋内外歩行 | ロボット単独で決まるより、橋渡し課題の有無で差が出やすい | 方向転換、障害物、立ち上がり、デュアルタスクを同週に組む |
つまり、ロボット歩行訓練は「劇的に速く歩けるようにする道具」と捉えるより、歩行自立へ届くための量を稼ぎ、通常リハで使える歩行へ変換する手段と理解したほうが、臨床ではぶれにくくなります。
適応判断:ハマりやすい患者と慎重にみる患者
臨床で効果を感じやすいのは、発症早期〜回復期で歩行自立前の層です。通常リハだけでは反復量が不足しやすい患者ほど、ロボットの価値が出やすくなります。
| 区分 | 目安 | 理由 | まずやること |
|---|---|---|---|
| 適応になりやすい | 発症早期〜回復期/歩行自立前(例: FAC 2〜 3 ) | 歩行練習量(反復・時間)を確保しやすい | 免荷・介助量をやや多めから開始し、早期に漸減計画を決める |
| 注意して適応判断 | 軽症で屋内歩行が安定/慢性期 | 通常の課題志向型歩行のほうが生活へ直結しやすい | 屋外・方向転換・障害物など実環境課題を優先する |
| 慎重(安全優先) | 高度な認知障害/著明な体幹失調/重度心肺制限/強い拘縮や整形外科的制限 | 転倒、循環器イベント、疼痛増悪などのリスク | 段階的離床と基本機能の底上げを先に整える |
慢性期でも完全に対象外ではありませんが、「量を積むこと自体」がボトルネックかどうかを先に見ます。量よりも課題の質や実環境適応が詰まりどころなら、通常リハを主役にしたほうが効率的です。
現場の詰まりどころ:ロボットに任せきりを防ぐ
→ よくある失敗(伸びない原因)
→ 回避の手順/最小チェック
関連:評価の束を固定するなら 評価ハブ も併用すると迷いが減ります。
詰まりの本体は、「ロボットに乗せた時間」は増えたのに、何をもって伸びたとみなすかと地上歩行へどう移すかが決まっていないことです。ロボットは量を作る装置なので、その先の歩ける場面は通常リハ側で設計する必要があります。
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
PT キャリアガイドを見るよくある失敗:伸びない原因は設定より設計にあります
| 失敗パターン | 起きること | 原因 | 対策(最小) |
|---|---|---|---|
| 乗せるだけで終わる | 数値は少し良いが ADL が変わらない | 橋渡し課題がない | 同日または同週に方向転換・立ち上がり・屋内課題を入れる |
| 補助量が高すぎる | 随意性が出ず学習が進まない | 安全のために上げっぱなし | 開始時に「いつ何を下げるか」を決めておく |
| 評価がばらつく | 効果が共有できず優先度が下がる | 測る項目と条件が固定されない | FAC / BBS / 6 MWT / FMA-LE など評価束を固定する |
| 卒業条件がない | ロボット終了後に地上歩行へ移れない | 切替条件が曖昧 | 「監視歩行が安定したら何へ移るか」を先に合意する |
回避の手順:最小チェックを先にそろえます
運用を安定させるコツは、毎回がんばることではなく、最小セットを固定することです。特に、目的・評価・漸減・橋渡し・卒業条件の 5 点がそろうと、担当者や曜日が変わってもぶれにくくなります。
| 確認項目 | 先に決めること | 記録の型 |
|---|---|---|
| 目的 | 歩行自立、速度、耐久性のどれを優先するか | 「今回は何を伸ばす回か」を 1 行で残す |
| 評価束 | FAC / BBS / 6 MWT / FMA-LE など | 条件を固定して同じ順で測る |
| 補助量の漸減 | 免荷、速度、誘導量をどこから下げるか | 開始値と次回の下げ幅を残す |
| 橋渡し課題 | 方向転換、障害物、立ち上がり、屋内歩行のどれを入れるか | ロボット後に何を地上で確認したか残す |
| 卒業条件 | 監視歩行の安定、疲労自己管理、転倒リスク低下など | 切替基準と次の課題をチームで共有する |
導入判断・当日の設定・橋渡し課題・卒業条件を 1 枚で確認したい方向けに、記事内容に対応したチェックシートを用意しました。チーム内の確認用、カンファ前の整理、担当者間の引き継ぎに使いやすい形にしています。
プレビューを開く
プロトコル設計:ロボット日と通常リハ日を分けて考えます
文献では週 2〜 5 回、 40〜 60 分、 8〜 12 週間などの目安が示されますが、現場で回しやすいのは「ロボット日」「通常リハ日」「再評価日」の役割を分ける設計です。機器の時間を増やすだけでなく、同じ週の中で地上課題へ接続すると、 ADL への波及が出やすくなります。
| 日 | 主目的 | 実施内容 | 次へつなぐ視点 |
|---|---|---|---|
| ロボット日 | 歩行量を稼ぐ | 免荷、速度、補助量を調整しながら反復を確保する | 自力成分が増えたか、補助量を下げられるかを見る |
| 通常リハ日 | 生活場面へ橋渡しする | 方向転換、障害物、立ち上がり、屋内外歩行、 ADL 応用 | ロボットで得た変化が実場面で使えるか確認する |
| 再評価日 | 継続か切替かを決める | FAC / BBS / 6 MWT などを同条件で再測定する | 頭打ち、卒業条件、次の主課題を共有する |
フェードアウトは、補助量を下げるだけでは不十分です。地上歩行の比率を増やし、方向転換や障害物などの課題を加えながら、「使える歩行」へ寄せていくと移行が滑らかになります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. ロボット歩行訓練は、どの時期・重症度が向いていますか?
A. 目安としては、発症早期〜回復期で歩行自立前の層が向いています。通常リハだけでは歩行練習量を積みにくい患者ほど、ロボットで反復を確保しやすくなります。
Q2. 通常リハと何が違うのですか?
A. ロボットは「量を安全に稼ぐ」ことが得意で、通常リハは「生活場面へ橋渡しする」ことが得意です。どちらか一方で完結するより、役割を分けて併用したほうが整理しやすくなります。
Q3. 週何回・何分くらいが現実的ですか?
A. 研究では週 2〜 5 回、 40〜 60 分、 8〜 12 週間などが目安ですが、実装では「ロボット日」と「通常リハ日」を分けて考えるほうが回ります。まずは週 2〜 3 回から始め、評価束の反応をみて調整するのが現実的です。
Q4. 伸びないとき、最初に疑うことは何ですか?
A. 設定より先に設計を疑います。評価束が固定されていない、補助量が上げっぱなし、橋渡し課題がない、卒業条件がない、のどれかで止まりやすいです。
Q5. いつ地上歩行へ移すべきですか?
A. 監視歩行が安定した、疲労自己管理ができる、転倒リスクが下がった、などの卒業条件を先に決めておくと移しやすくなります。ロボットの補助量を下げるだけでなく、地上課題の比率を増やしていくことが大切です。
次の一手
- 全体像を整える:歩行練習の増やし方を整理するなら 脳卒中の歩行練習は用量で伸ばす
- 評価をそろえる:歩行自立の共有を固定するなら FAC の評価方法
参考文献
- Mehrholz J, Kugler J, Pohl M, Elsner B. Electromechanical-assisted training for walking after stroke. Cochrane Database Syst Rev. 2025;5:CD006185. DOI: 10.1002/14651858.CD006185.pub6
- 日本脳卒中学会 脳卒中ガイドライン委員会. 脳卒中治療ガイドライン 2021〔改訂2025〕. 2025. PDF
- Huang H, Su X, Zheng B, Cao M, Zhang Y, Chen J. Effect and optimal exercise prescription of robot-assisted gait training on lower extremity motor function in stroke patients: a network meta-analysis. Neurol Sci. 2025;46(4):1921-1935. DOI: 10.1007/s10072-024-07780-6
- Wang H, Shen H, Han Y, Zhou W, Wang J. Effect of robot-assisted training for lower limb rehabilitation on lower limb function in stroke patients: a systematic review and meta-analysis. Front Hum Neurosci. 2025;19:1549379. DOI: 10.3389/fnhum.2025.1549379
- Lee JH, Kim G. Effectiveness of Robot-Assisted Gait Training in Stroke Rehabilitation: A Systematic Review and Meta-Analysis. J Clin Med. 2025;14(13):4809. DOI: 10.3390/jcm14134809
著者情報
 rehabilikun(理学療法士)
rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



