- テレリハビリは「オンライン単独」より「対面との役割分担」で決まります
- テレリハで決めるのは「全部を遠隔にするか」ではなく「何を対面に残すか」です
- 適応判断は「できるか」より「安全に続くか」で線を引きます
- 導入 5 分フロー:開始前チェックで「事故」と「雑談化」を防ぎます
- オンライン評価は「前回比が作れる指標」に絞ると回しやすくなります
- 中止・対面切替の目安は「迷ったら続ける」ではなく「迷ったら止める」です
- 記録は SOAP に「遠隔特有の抜け」を足すと再現しやすくなります
- テレリハ運用チェックシートをダウンロード
- 1 セッションは「開始前 → 指標 1 つ → 介入 → 再評価」で固定します
- 現場の詰まりどころ:オンライン雑談・安全不安・評価ぶれを先に潰します
- 活動量計・アプリは「記録を増やす道具」ではなく「継続を見える化する道具」です
- よくある質問(FAQ)
- 次の一手:全体像を整える → 関連技術との使い分けを見る
- 参考文献
- 著者情報
テレリハビリは「オンライン単独」より「対面との役割分担」で決まります
結論から言うと、テレリハビリ(テレリハ)が機能する条件は 3 つです。①適応判断 ②安全管理 ③毎回同じ型で回すことです。特に慢性期〜生活期では、通院負担を減らしつつ、運動量の確保・セルフエクササイズの継続・在宅環境での動作指導を進めやすくなります。
このページで答えるのは、「誰に向くか」「開始前に何を確認するか」「何を評価してどう記録するか」「どこで止めて対面へ戻すか」です。診療報酬の細かな制度論や疾患別の各論までは抱え込まず、 PT が現場で回しやすい運用の型に絞って整理します。
まずは全体像を 1 枚で押さえると、このあとの適応判断・開始前チェック・評価・再評価の流れが追いやすくなります。
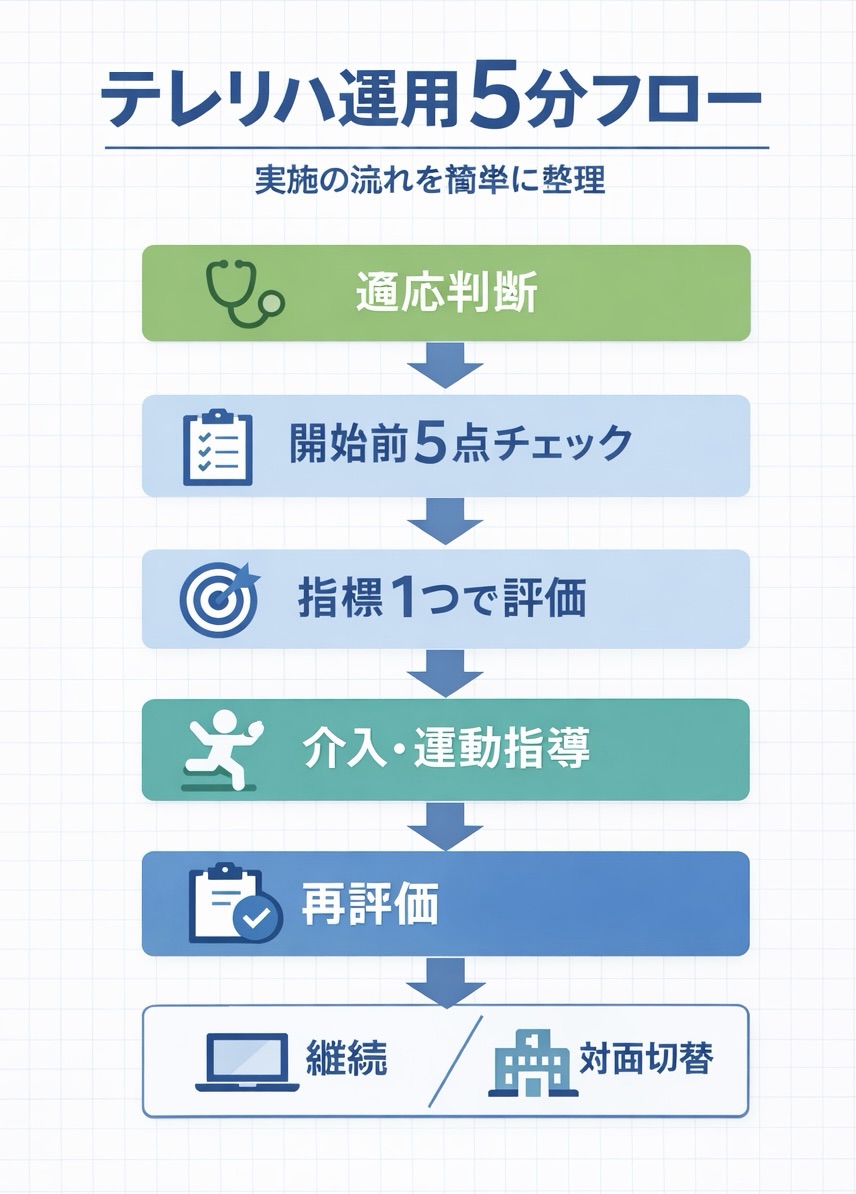
テレリハで決めるのは「全部を遠隔にするか」ではなく「何を対面に残すか」です
テレリハの本質は、対面リハの代用品を作ることではありません。強みは、通えない・続けにくいを減らし、生活空間そのものを評価と介入の場にできることです。逆に、触診や徒手での精査、安全確保が難しい課題は、無理に遠隔へ寄せないほうが安定します。
実際の運用では、対面中心・ハイブリッド・オンライン中心を分けて考えると迷いが減ります。特に迷ったときは「オンラインでできるか」ではなく、何を対面に残すべきかから逆算すると、安全と成果の両立がしやすくなります。
| 運用形態 | 向く場面 | 主にやること | 避けたいこと |
|---|---|---|---|
| 対面中心 | 急性増悪直後、転倒リスクが高い、徒手評価が必須 | 安全確認、ベースライン評価、直接介入、再評価 | 無理な遠隔化、同席者なしの高難度課題 |
| ハイブリッド | 慢性期〜生活期で、対面と在宅フォローを両立したい | 初回対面+遠隔フォロー、運動量の確保、宿題確認 | 役割分担が曖昧なまま両方を増やすこと |
| オンライン中心 | 安全条件が整い、目的が運動継続・生活指導・自己管理支援に寄る | 運動指導、フォーム確認、在宅環境での動作助言、短い再評価 | 高負荷立位課題、急変対応が必要な場面 |
適応判断は「できるか」より「安全に続くか」で線を引きます
テレリハで迷いやすいのは、「オンラインで見られるか」ではなく「オンラインで安全に継続できるか」です。適応判断の時点で、病期・目的・安全・理解・通信環境を一度固定すると、毎回のぶれがかなり減ります。
ポイントは、例外を増やさないことです。悩んだケースほど「今回は対面で再評価」に寄せたほうが、結果として事故や中断を防げます。ここで線引きを曖昧にすると、評価も記録も全部ぶれやすくなります。
| 観点 | 向く(検討しやすい) | 慎重/対面優先 |
|---|---|---|
| 病期 | 慢性期〜生活期、急性増悪が落ち着いたフォロー期 | 急性期の不安定、急変リスクが高い時期 |
| 目的 | 運動量の確保、セルフエクササイズ継続、環境調整の助言 | 徒手での精査が必須、強い介助が必要な直接介入 |
| 安全 | 椅子・手すり・同席者など転倒対策が確保できる | 転倒リスクが高く、同席者なしで安全確保が難しい |
| 理解・操作 | 指示理解が保てる/簡単な機器操作が可能 | せん妄、重度認知低下、重い失語などで指示理解が難しい |
| 環境 | 画角・スペースが確保でき、通信が安定している | カメラ設置が困難、通信不安定で観察が成立しない |
導入 5 分フロー:開始前チェックで「事故」と「雑談化」を防ぎます
テレリハで詰まりやすいのは、開始前条件が毎回バラバラなことです。初回や久しぶりの実施ほど、開始前チェックを固定したほうが安全も再現性も上がります。ここを省くと、途中で画角調整や通信対応に追われ、評価も介入も薄くなりがちです。
特に大事なのは、体調・安全・画角・通信・本日の目的の 5 点です。これを同じ順番で回すだけでも、セッションの質がかなり安定します。
| 順番 | 確認すること | 記録に残す一言例 |
|---|---|---|
| 1 | 体調(痛み・息切れ・めまい)と当日の変化 | 「開始時:痛み NRS、息切れ、めまいの有無」 |
| 2 | 安全(椅子の安定、周辺物、手すり、同席者、連絡手段) | 「安全確認:椅子・周辺物・同席者・緊急連絡手段」 |
| 3 | 画角(全身+足元、照明、カメラ位置) | 「画角:立位全身+足元が確認可能」 |
| 4 | 通信(音声遅延、途切れ、代替手段) | 「通信:使用手段/接続状況/代替手段」 |
| 5 | 本日の目的(評価 → 介入 → 再評価) | 「目的:指標 1 つ+本日のメニュー+再評価を共有」 |
オンライン評価は「前回比が作れる指標」に絞ると回しやすくなります
オンライン評価では、対面と同じ精度を全部狙うより、安全に測れて前回比を作れる指標に絞るほうが現実的です。カメラ位置、椅子の高さ、歩く距離、支持物の条件を固定すると、比較の質が一気に上がります。
逆に、条件が毎回違うまま数値だけ追うと、良くなったのか悪くなったのかが分からなくなります。まずは 1 指標+ 1 観察項目から始めると十分です。
| 目的 | 指標(例) | 固定したい条件 |
|---|---|---|
| 移動能力 | 一定距離歩行、歩容観察、方向転換の安定性 | 距離、靴、補助具、歩き始める位置、画角 |
| 立ち上がり | 椅子立ち上がり反復(回数/時間) | 椅子の高さ、肘掛けの有無、足位置、同席者の有無 |
| バランス | 静的立位の揺れ、支持物の使用、重心移動の質 | 支持物、足幅、課題順、実施時間 |
| 負荷の見える化 | Borg、痛み NRS、疲労感 | 開始前/途中/終了時の 3 点で固定 |
| 生活内の継続 | 歩数、活動時間、宿題実施率 | 計測方法、記録する時間帯、記載方法 |
中止・対面切替の目安は「迷ったら続ける」ではなく「迷ったら止める」です
テレリハでは「少し不安だけど続ける」が事故につながりやすいです。特に、痛み・息切れ・ふらつき・通信不良・画角不良が重なると、観察の質も安全性も一気に落ちます。迷ったら負荷を下げる前に、まず中止または対面切替を考えます。
この表は診断表ではなく、その場の実施判断をそろえる目安です。運用上は、続行可・対面切替検討・その場で中止の 3 つに分けて記録しておくと、次回調整につながりやすくなります。
| 判断 | よくある場面 | その場の対応 | 記録に残す点 |
|---|---|---|---|
| 続行可 | 軽い疲労、短い休憩で改善、観察条件が保てる | 休憩を入れ、難度を一段下げて再開 | 出現時刻、休憩後の変化、再開条件 |
| 対面切替を検討 | 画角が足りず評価がぶれる、通信途切れが多い、同じ不安が続く | その日は低負荷で終了し、次回以降の対面再評価を計画 | 切替理由、次回までの宿題、対面で見たい項目 |
| その場で中止 | 胸部症状、強いめまい、転倒しかけ、急な体調悪化、連絡不能 | 運動を中止し、同席者や連絡手段を使って安全確保を優先 | 発生状況、実施中課題、終了判断の理由、対応内容 |
記録は SOAP に「遠隔特有の抜け」を足すと再現しやすくなります
テレリハの記録は、通常の SOAP だけでも形になります。ただし、オンライン特有の通信・画角・安全確認・見えなかった点を残さないと、次回の再現性が落ちます。ここが抜けると、担当者が変わったときに条件差が分からなくなります。
コツは、長く書くことではなく毎回同じ見出しで残すことです。最低限の型があるだけで、読み返しや引き継ぎがかなり楽になります。
| 項目 | 残す内容 | 短い記録例 |
|---|---|---|
| S | 痛み、息切れ、疲労、生活上の困りごと、前回からの変化 | 「前回比で階段時の息切れ軽減。痛み NRS 2/10」 |
| O | 実施課題、回数・時間、Borg/NRS、観察できた動作、通信状況 | 「椅子立ち上がり 10 回 × 2、Borg 3→4、通信安定」 |
| A | 前回比、うまくいった点、オンラインで不確実だった点 | 「立ち上がり速度は改善。足元画角不足で最終相の観察は限定的」 |
| P | 次回の目的、宿題、頻度、注意点、必要なら対面再評価 | 「宿題:立ち上がり 10 回を 1 日 2 セット。次回は方向転換を再評価」 |
| 遠隔特有 1 | 開始時の安全確認 | 「椅子・周辺物・同席者・連絡手段を確認」 |
| 遠隔特有 2 | 画角・照明・足元確認の可否 | 「全身可、足元一部死角あり」 |
| 遠隔特有 3 | 通信状態と代替手段 | 「音声遅延なし。途切れ時は電話へ切替予定」 |
| 遠隔特有 4 | 中止・切替判断の有無 | 「体調安定。対面切替は不要」 |
テレリハ運用チェックシートをダウンロード
開始前の適応判断、開始前 5 点チェック、実施記録、中止・対面切替、次回までの宿題を 1 枚で書ける A4 シートを用意しました。初回のたたき台として使い、施設のルールに合わせて項目を絞ると運用しやすくなります。
セッション前の確認漏れを減らしたいときや、担当者間で同じ順番にそろえたいときに向いています。本文を読み返すための資料ではなく、現場で書き込みながら回すための補助資料として使ってください。
プレビューを開く
1 セッションは「開始前 → 指標 1 つ → 介入 → 再評価」で固定します
テレリハが「オンライン雑談」で終わりやすいのは、目的と指標が曖昧なときです。毎回の流れを固定すると、短時間でも何が変わったかが見えやすくなります。評価は多くなくてよく、むしろ 1 つに絞ったほうが積み上がります。
おすすめは、開始前チェック → ベースライン → 介入 → 同じ指標で再評価の 4 点セットです。これだけで「やった感」ではなく「変化」を残しやすくなります。
| フェーズ | やること | 目的 |
|---|---|---|
| 0–5 分 | 開始前チェック(体調・安全・画角・通信) | 事故予防/条件固定 |
| 5–10 分 | 指標 1 つをベースライン確認 | 前回比の軸を作る |
| 10–25 分 | 介入(筋力・バランス・動作練習)+その場で調整 | 用量を確保する |
| 25–30 分 | 同じ指標で再評価+宿題確認 | 手応えを可視化し、継続につなぐ |
現場の詰まりどころ:オンライン雑談・安全不安・評価ぶれを先に潰します
テレリハの失敗は、特別な技術不足よりも条件が毎回そろっていないことから起こりやすいです。よくある詰まりどころを先に言語化し、回避手順を固定しておくと、担当者差がかなり減ります。
このセクションは「読ませる場所」です。まず失敗を見つけ、そのあとで修正点を確認する流れにすると、現場で使いやすくなります。
よくある失敗:原因は「毎回の条件がそろっていないこと」です
| 失敗 | 起きやすい原因 | 先に固定したいこと |
|---|---|---|
| 雑談で終わる | 本日の目的と指標が曖昧 | 最初に「今日みる指標」を 1 つ決める |
| 安全が怖くて負荷が上がらない | 開始前チェックと同席条件が不明確 | 椅子・支持物・同席者・連絡手段を固定する |
| 前回比が作れない | 椅子、画角、距離、補助具が毎回違う | 測定条件を一言で記録し、同じ条件で行う |
回避の手順:開始前チェック → 指標固定 → 記録でつなぐ
回避のコツは 3 つだけです。①開始前チェックを固定 ②指標は 1 つに絞る ③見えなかった点まで記録する。この 3 点がそろうと、テレリハは「その場しのぎ」ではなく、次回につながる介入になります。
- 開始前 5 点(体調・安全・画角・通信・目的)を同じ順番で確認する
- 評価は 1 指標+ 1 観察項目に絞って前回比を作る
- 見えなかった点・止めた理由・対面切替の必要性まで残す
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、 PT キャリアガイドも参考になります。
学び方や教育体制まで含めて整理したい方へ
活動量計・アプリは「記録を増やす道具」ではなく「継続を見える化する道具」です
テレリハの強みは、セッション中だけでなく、セッション間の行動を変えやすいことです。活動量計や簡単な入力を併用すると、運動量と体調の振り返りが成立し、セルフマネジメントが育ちやすくなります。
ただし、項目を増やしすぎると続きません。最初は歩数・痛み・息切れなど、 1 〜 3 項目に絞るほうが運用しやすいです。
| ツール | 向く場面 | 注意点 |
|---|---|---|
| 歩数・活動時間 | 「やった/やっていない」を可視化して継続を作る | 装着や充電が負担なら紙の記録に戻す |
| 痛み・息切れの簡易入力 | 増悪の早期発見、負荷調整の根拠 | 入力項目は増やしすぎない( 3 行以内) |
| 短い動画 | フォーム確認、動作の再学習、セルフ修正 | 角度・距離・時間帯を固定して撮り直しを減らす |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
テレリハビリはどれくらいの頻度・期間で組むと回しやすいですか?
頻度の正解を 1 つに決めるより、「続く最小量」から始めるほうが実務では安定します。まずは週 1〜2 回で開始し、同じ指標の前回比が取れるか、宿題が回るかを見て調整します。大事なのは回数そのものより、指標とセッション間の行動がつながっていることです。
転倒が心配な高齢者でもオンラインで運動指導してよいですか?
高リスク例では、テレリハ単独より対面評価+遠隔フォローのハイブリッドが基本です。椅子、支持物、同席者、足元まで入る画角が確保できない場合は、無理に立位や歩行課題へ進めず、座位中心または対面へ戻したほうが安全です。
どんなときに対面へ切り替えたほうがよいですか?
同じ不安が繰り返されるときが切替のサインです。たとえば、画角不足で観察が成立しない、通信が途切れて指示が通りにくい、毎回安全確認に時間を取られる、体調変動が大きい、立位課題で不安が残る、などは対面再評価を検討します。
オンラインだとモチベーションが続きにくい患者さんにはどう対応しますか?
「やる気」を求めるより、生活場面に直結する目標へ置き換えるほうが効果的です。たとえば「玄関の段差を越える」「買い物で疲れにくくする」などに変え、歩数や宿題実施率を短く振り返ると、成果が見えやすくなります。
次の一手:全体像を整える → 関連技術との使い分けを見る
- 全体像を整える:医療 DX 時代のリハ記録・連携ガイド【2026】
- 関連技術との使い分けを見る:脳卒中リハのテクノロジー活用| VR ・歩行ロボ・刺激・テレリハの使い分け
参考文献
- Lee AC, Deutsch JE, Holdsworth L, et al. Telerehabilitation in Physical Therapist Practice: A Clinical Practice Guideline From the American Physical Therapy Association. Phys Ther. 2024;104(5):pzae045. doi:10.1093/ptj/pzae045.
- Brown RCC, Simmich J, Cuthbert R, Ross MH, Molina-Garcia P, Russell TG. Safety of videoconferencing for physical rehabilitation and exercise: A systematic review and meta-analysis. Clin Rehabil. 2025;39(9):1219-1242. doi:10.1177/02692155251361916.
- Alwadai B, Lazem H, Almoajil H, Hall AJ, Mansoubi M, Dawes H. Telerehabilitation and Its Impact Following Stroke: An Umbrella Review of Systematic Reviews. J Clin Med. 2025;14(1):50. doi:10.3390/jcm14010050.
- Wicks M, Dennett AM, Peiris CL. Physiotherapist-led, exercise-based telerehabilitation for older adults improves patient and health service outcomes: a systematic review and meta-analysis. Age Ageing. 2023;52(11):afad207. doi:10.1093/ageing/afad207.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



