FIM と BI を退院支援の文章に変える手順
FIM や Barthel Index( BI )の点数は取れても、退院支援では「自宅で本当に回るか」「どこで介助が増えるか」「何を先に整えるか」まで文章に落とせず止まりやすいです。この記事は、回復期や退院前カンファで、点数を判断と共有に変える手順を 5 ステップで整理します。
このページで答えるのは、点数 → 介助量 → 退院先の要件 → 赤旗 → 共有文の変換です。尺度の詳しい比較や採点基準の全体像は Barthel Index と FIM の違い【比較・使い分け】 に分け、このページでは「今日どう書くか」に絞ります。
このテーマの回遊(同ジャンル)
結論:退院支援は「合計点」ではなく「要件と赤旗」まで書くと進みます
FIM / BI の合計点は出発点です。退院支援で本当に決めたいのは、どの場面で介助が要るか、何を整えれば自宅で回るか、誰に何を依頼するかです。点数だけで終わらせず、要件と赤旗まで 1 セットで書くと、会議・家族説明・ケアマネ共有が止まりにくくなります。
おすすめは「①点数 → ②介助量 → ③退院先の要件 → ④赤旗 → ⑤共有文」の 5 ステップです。尺度の説明を増やすより、ボトルネック ADL と事故条件を短く固定し、文章へ変換する順番をそろえるほうが実務では効きます。
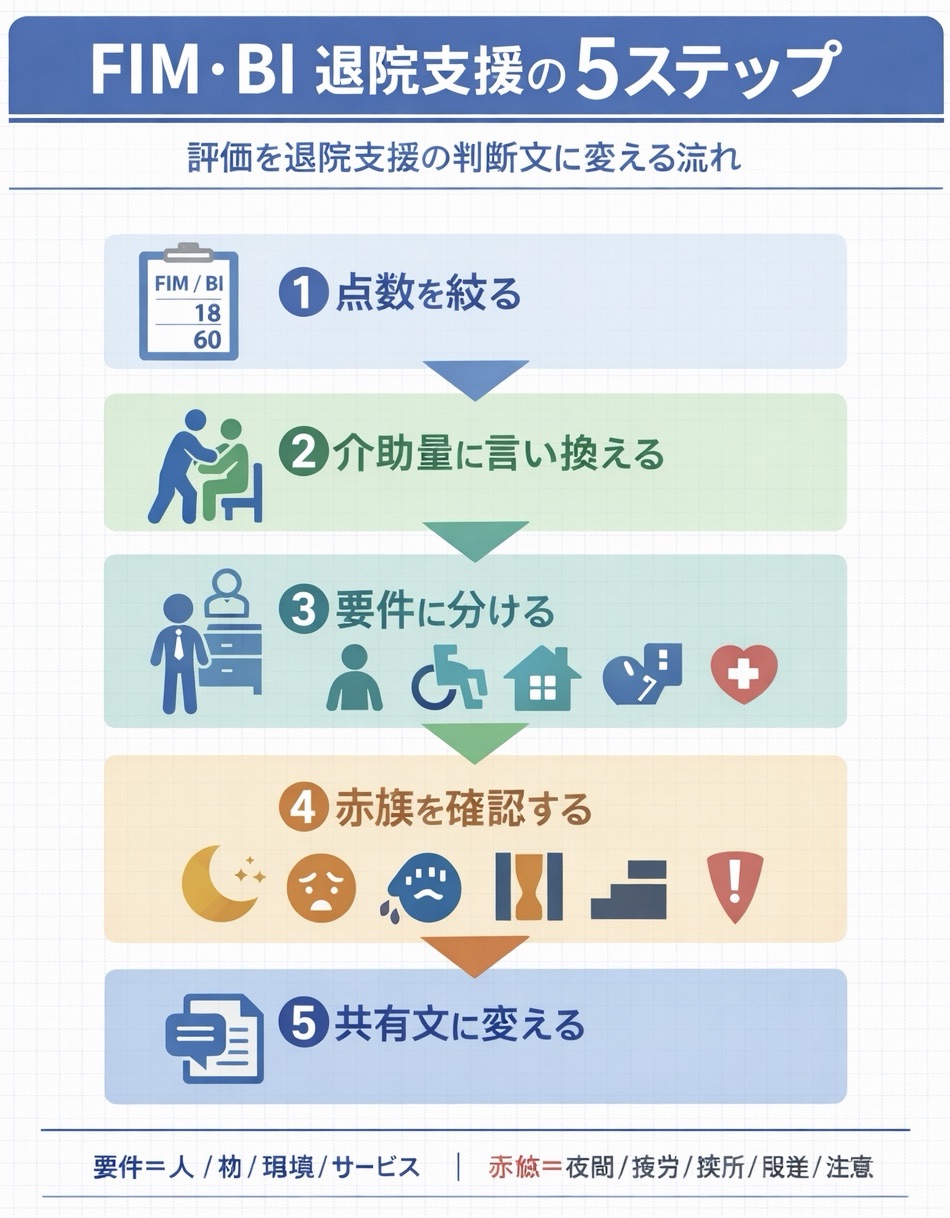
| ステップ | 何を決めるか | 書類に残す 1 行 | 詰まりどころ | 整え方 |
|---|---|---|---|---|
| 1 | 点数のうち何が退院判断に効くか | ボトルネック ADL と事故直結 ADL を 3 〜 5 個に絞る | 全項目を並べて要点が埋もれる | 介助段階が 1 段変わる場面を優先する |
| 2 | 点数を生活の言葉に翻訳する | 見守り/最小介助を、場面と条件つきで言い換える | 点数だけで介助の実態が伝わらない | 夜間・疲労・狭所・段差をセットで書く |
| 3 | 退院先に必要な条件を分ける | 人・物・環境・サービスの 4 つで要件を書く | 「自宅希望」で止まる | 未達時の代替案まで 1 行で残す |
| 4 | 点数では拾えない事故条件を明確にする | どこで/何が起きるかを赤旗として 1 行で書く | 合計点だけで可否を判断してしまう | 対策に直結する具体語へ変える |
| 5 | 共有相手ごとの文章に変える | 会議/ケアマネ/家族説明の文型に落とす | 抽象語で介助の型がそろわない | 支えるタイミング・立ち位置・再評価時期を固定する |
※スマホでは表を横スクロールして確認してください。
ステップ 1:点数は「退院判断に効く情報」に絞る
FIM / BI を全項目で丁寧に並べるより、退院支援に効く情報へ絞るほうが意思決定は速くなります。最初に見るべきなのは、生活設計を変える場面と、事故に直結する場面です。
合計点の高低よりも、「どこで手が要るか」「どこで事故が起きるか」を先に固定すると、その後の家族指導やサービス設計までつながりやすくなります。
| 優先して見る情報 | 代表場面 | なぜ先に見るか |
|---|---|---|
| ボトルネック ADL | 移乗、トイレ、更衣、入浴 | 介助量が 1 段変わるだけで、家族負担とサービス量が大きく変わるため |
| 事故直結 ADL | 方向転換、狭所、段差、階段、夜間トイレ | 転倒や失敗が起きやすく、退院可否の判断を分けやすいため |
| 認知・注意の影響 | 見落とし、逸脱、危険行動、理解の揺れ | 見守りが外れない理由を明文化でき、説明文の精度が上がるため |
※スマホでは表を横スクロールして確認してください。
ステップ 2:点数を「介助量の言い換え」に変える
点数は、介助の量と条件に翻訳して初めて共有に使えます。チーム共有用の言い換えと、家族説明用のやさしい言い換えを同時に作ると、介助の型がそろいやすくなります。
ここで大事なのは、「見守り」「最小介助」といった言葉だけで終わらせず、いつ介助量が上がるかまでセットで書くことです。
| 評価の書き方(例) | 介助量の言い換え(チーム共有) | 家族説明の言い換え(やさしい言葉) |
|---|---|---|
| 移乗:最小介助 | 立ち上がり局面で支えが必要。疲労や狭所で介助量が上がる | 基本は自分でできますが、立つ瞬間だけ支えが必要です |
| トイレ動作:見守り | 夜間・疲労時に事故リスクが増えるため監視が必要 | できるけれど、倒れないよう見ていてほしい状態です |
| 歩行:見守り〜最小介助 | 狭所・方向転換・段差で崩れやすく、条件で介助段階が変動する | 平らなら歩けますが、曲がる・狭い・段差で危ないです |
| 更衣:中等度介助 | 手順、上肢操作、姿勢保持が重なり介助が必要 | 服を着る順番と手の動きで、半分以上手伝いが必要です |
※スマホでは表を横スクロールして確認してください。
ステップ 3:退院先は「要件(人・物・環境・サービス)」で考える
退院先の判断は、点数そのものより要件を満たせるかで決まります。カットオフは補助線にはなりますが、それだけで決めると家族状況や環境差を見落とします。人・物・環境・サービスの 4 つに分けると、議論が具体化しやすくなります。
この 4 分割の利点は、「自宅は無理か/可能か」という二択ではなく、何を整えれば自宅が現実化するか、あるいは何が足りなければ代替案が必要かを見える化できる点です。
| ボトルネック場面 | 退院後に必要な条件(要件) | 満たせない場合の選択肢 | 退院前にやること |
|---|---|---|---|
| 夜間トイレで転倒リスク | 動線確保、手すり、ポータブル、夜間の見守り体制 | 短期入所の併用、支援量増を前提に設計 | 夜間想定の動線で練習し、介助の型を統一する |
| 移乗が不安定 | 手すり・高さ調整、介助者の立ち位置と支えるタイミングの固定 | 介助者確保が難しければ転院/施設を検討 | 家族同席で移乗指導し、ヒヤリ場面を共有する |
| 屋内歩行は可だが段差で崩れる | 段差解消、スロープ、玄関環境。屋外は見守り前提 | 外出支援の利用、通所導入を前提に設計 | 段差場面の練習を優先し、用具を試行する |
| 手順が不安定(注意など) | 見守りが外れない理由の明確化、声かけの統一 | 単身は危険度が上がるため、支援量増/施設検討 | 危険行動のパターンをリスト化して共有する |
※スマホでは表を横スクロールして確認してください。
退院先要件チェック(人・物・環境・サービス)
| 区分 | チェック項目 | メモ(具体) | 未達のときの打ち手 |
|---|---|---|---|
| 人 | 介助者(時間帯)が確保できる | [誰が/いつ:例=夜間のみ] | 支援量増/短期入所/施設 |
| 人 | 介助の型が統一できる(立ち位置・タイミング) | [支える瞬間:例=立ち上がりのみ] | 家族同席指導/訪問で再確認 |
| 物 | 福祉用具が間に合う(手すり・ポータブル等) | [候補/納期] | レンタル前倒し/暫定運用 |
| 環境 | 動線(トイレ・寝室)が安全 | [狭所/段差/夜間照明] | 動線変更/家具移動/見守り範囲を限定 |
| 環境 | 段差・階段・浴室が想定できている | [どこが最難関か] | 段差解消/入浴支援導入/代替動作 |
| サービス | 支援(訪問介護・通所など)の回数が合う | [何を/週何回] | 回数調整/ショート併用/再評価前倒し |
| サービス | 再評価の時期が決まっている | [ 2 週/ 1 か月] | 目標と基準を先に共有する |
※スマホでは表を横スクロールして確認してください。
ステップ 4:点数だけでは決まらない「赤旗」を必ず確認する
FIM / BI が改善しても退院が進みにくいときは、赤旗(安全の穴)が残っていることが多いです。同じ点数でも、事故が起きる条件が違えば必要な支援は変わります。
赤旗は長く書く必要はありません。「どこで」「何が起きるか」を 1 行で残し、対策へつなげれば十分です。
| 赤旗(例) | 起きやすい事故 | 書類に残す一言(例) | 対策(退院前) |
|---|---|---|---|
| 注意配分が不安定 | 方向転換・狭所で転倒、見落とし | 二重課題でふらつきが増えるため、屋内移動は見守り継続 | 動線固定、声かけ統一、危険場面だけ重点練習 |
| 見落とし傾向 | 衝突、片側の障害物見落とし | 探索不足があり、移動時は環境調整と見守りが必要 | 物品配置の固定、探索のルール化 |
| 疲労で ADL が崩れる | 夕方・夜間に転倒、失敗が増える | 疲労時に介助量が上がるため、休息計画を含めて設計 | 活動と休息の配分、夜間場面の再現練習 |
| 嚥下・呼吸の不安定 | 誤嚥、 SpO2 低下で活動量が落ちる | 食事前後は負荷を調整し、状態悪化時は介入を中止する | 多職種とタイミング調整し、リスク場面を共有する |
※スマホでは表を横スクロールして確認してください。
ステップ 5:書類にそのまま使える例文(会議/ケアマネ/家族)
ここでは、回復期・脳卒中想定で「夜間トイレ」「狭所」「段差」で崩れるケースを 1 セットにして、共有先ごとの完成文を出します。語尾や条件だけ差し替えれば、そのまま土台に使えます。
実例(回復期・脳卒中想定):そのまま使える完成文 3 パターン
1)退院支援会議用(多職種カンファ)
| 項目 | 完成文(コピペ可) |
|---|---|
| 現状( ADL ) | 移乗は最小介助、トイレ動作は見守り、更衣(下衣)は一部介助です。日中の平地は見守りで歩行可能ですが、狭所と方向転換、段差でふらつきが増え、夜間は介助量が上がりやすいです。 |
| 赤旗(安全) | 赤旗は注意の不安定です。狭いトイレ内の方向転換と夜間トイレで転倒リスクが高く、疲労時に足がもつれて立ち直りが遅れます。 |
| 退院先の要件 | 自宅退院の要件は、人=夜間は家族が見守り可能、日中は訪問介護で補完、物=手すり・ポータブル・滑り止めマット、環境=トイレ動線の片付けと夜間照明、サービス=訪問介護と通所の導入です。 |
| 退院前にやること | 夜間トイレを想定した動線で反復し、狭所の方向転換を重点練習します。家族同席で「立ち上がりの瞬間だけ支える」介助の型を統一し、福祉用具を病棟で試行します。 |
| 意思決定(結論) | 結論は自宅退院です。理由は、夜間見守り、用具、動線調整、支援量の要件が満たせる見込みがあるためです。赤旗は残るため、夜間トイレは見守り継続を前提に設計し、 2 週後に再評価します。 |
※スマホでは表を横スクロールして確認してください。
2)ケアマネ共有用(最短で決まる 3 行)
| 行 | 完成文(コピペ可) |
|---|---|
| 1 | 支援が必要な場面は、夜間トイレ、入浴、更衣(下衣)です。移乗は立ち上がりの瞬間のみ一部介助が必要です。 |
| 2 | 狭所の方向転換と段差、疲労時にふらつきが増えます。赤旗は注意の不安定で、夜間トイレは転倒リスクが高いです。 |
| 3 | 要件は、手すり・ポータブル・滑り止め、トイレ動線整理と夜間照明、訪問介護と通所の導入です。再評価は 2 週後を想定します。 |
※スマホでは表を横スクロールして確認してください。
3)家族説明用(揉めにくい短文)
| 場面 | 完成文(コピペ可) |
|---|---|
| できること | 日中の平らな場所は、見守りがあれば歩けます。トイレも日中は声かけで行えます。 |
| 危ない局面 | ただし、狭い場所で向きを変えるときと、夜間トイレは倒れやすいです。立ち上がりの瞬間だけ、体の近くで支えてください。 |
| 見守りの範囲 | 慣れるまでは、夜間は必ずそばで確認をお願いします。日中は段差と方向転換だけ意識して見てください。 |
| 見直し | 退院後は 2 週を目安に状態を見直し、必要なら支援量を調整します。 |
※スマホでは表を横スクロールして確認してください。
現場の詰まりどころ:よくある失敗と直し方
FIM / BI は、尺度そのものより条件のブレで解釈が崩れやすいのが落とし穴です。「できる/している」「安全配慮で介助を上乗せしている」が混ざると、点数は上がっているのに介護負担が減らない、というズレが起きます。
失敗は、書き方を少し変えるだけで直せます。特に、条件・赤旗・依頼事項の 3 点が抜けると、退院支援会議やケアマネ共有で議論が止まりやすくなります。
| 失敗 | なぜ起きるか | 直し方(型) | 修正文(例) |
|---|---|---|---|
| 点数は良いのに退院が進まない | 赤旗(安全の穴)を拾っていない | 赤旗を 1 行で記載し、要件へ接続する | ADL は概ね見守りだが、注意の不安定により狭所と夜間で転倒リスクが高い。環境調整と見守り体制が必要。 |
| 「自立」の一言で共有してしまう | 条件(夜間/疲労/段差)が抜ける | いつ/どこで/どの条件かを追加する | 日中の平地は自立に近いが、段差と方向転換で介助が必要。夜間トイレは見守り継続。 |
| 家族指導が「見ていてください」で終わる | 介助の型が統一されない | 支えるタイミング・立ち位置を固定する | 立ち上がりの瞬間のみ骨盤近くを支える。介助者は麻痺側後方に立つ。 |
| 支援提案が抽象的 | 支援が必要な場面が明確でない | 支援場面を先に列挙してから支援量を考える | 夜間トイレ、入浴、更衣で支援量が必要。支援導入を前提に自宅退院を検討する。 |
※スマホでは表を横スクロールして確認してください。
ここまで整えても毎回同じところで詰まる場合は、書き方だけでなく職場の教育体制や共通フォーマットの影響もあります
評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
PT キャリアガイドを見る回避の手順:退院支援の書き残しチェック
最後に、条件と依頼事項まで書けているかを確認します。ここが抜けると、点数はあるのに退院支援の話が前に進みにくくなります。
| 確認項目 | 見えていれば OK の状態 |
|---|---|
| ボトルネック ADL | 3 〜 5 個に絞れている |
| 介助量の翻訳 | 生活の言葉へ言い換えられている |
| 条件 | 夜間/疲労/狭所/段差のいずれかが書けている |
| 要件 | 人・物・環境・サービスが 1 行で整理されている |
| 赤旗 | どこで何が起きるかが 1 行で残っている |
| 依頼事項 | 支援場面、支援量、再評価時期まで書けている |
※スマホでは表を横スクロールして確認してください。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. FIM / BI の点数だけで自宅復帰は判断できますか?
点数は重要ですが、退院判断は「要件(人・物・環境・サービス)」に翻訳して決めるほうが安全です。同じ点数でも、注意の不安定、疲労、夜間などの条件で介助量は変わります。点数に加えて赤旗を 1 行で残すと、意思決定がぶれにくくなります。
Q2. 合計点は上がったのに、退院が進まないのはなぜですか?
多くは赤旗が残っています。夜間トイレ、狭所の方向転換、段差、疲労で崩れる場面などです。合計点ではなく「どの局面で事故が起きるか」を 1 行で特定し、要件と対策へ接続して書くと進みます。
Q3. 「見守りが必要」を家族にどう伝えればよいですか?
抽象語ではなく、危ない局面と支えるタイミングをセットで短文にします。たとえば「平地は歩けるが、曲がる・狭い・段差でふらつく。立ち上がりの瞬間だけ支える。夜間は見守り継続」のように言語化すると伝わりやすいです。
Q4. BI や FIM のカットオフだけで退院先を決めてよいですか?
カットオフは補助線にはなりますが、家族構成、介助力、生活環境、サービス導入の可否で結論は変わります。点数で候補を絞りつつ、人・物・環境・サービスの要件まで確認して決めるのが実務的です。
Q5. ケアマネには点数以外に何を共有すべきですか?
①支援が必要な場面 → ②介助量 → ③要件(人・物・環境・サービス)→ ④再評価時期の順が最短です。合計点だけだと、支援の中身が決まりません。
次の一手(関連)
- 全体像を戻って確認する:ADL / IADL 評価ハブ
- 尺度の役割を整理する:Barthel Index と FIM の違い【比較・使い分け】
参考文献
- Mahoney FI, Barthel DW. Functional evaluation: the Barthel Index. Md State Med J. 1965;14:61–65. PubMed
- Shah S, Vanclay F, Cooper B. Improving the sensitivity of the Barthel Index for stroke rehabilitation. J Clin Epidemiol. 1989;42(8):703–709. PubMed / doi:10.1016/0895-4356(89)90065-6
- Keith RA, Granger CV, Hamilton BB, Sherwin FS. The functional independence measure: a new tool for rehabilitation. Adv Clin Rehabil. 1987;1:6–18. PubMed
- Black TM, Soltis T, Bartlett C. Using the Functional Independence Measure instrument to predict stroke rehabilitation outcomes. Rehabil Nurs. 1999;24(3):109–114,121. PubMed / doi:10.1002/j.2048-7940.1999.tb02151.x
- 小松拓磨,小山真吾,堅田紘頌,他.高齢内科疾患患者における日常生活活動能力が自宅退院の可否へ与える影響.Jpn J Rehabil Med. 2022;59(2):209–216. doi:10.2490/jjrmc.20040
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



