ABMS-2 と BMS は「病期」と「目的」で選ぶと迷いません
ABMS-2 と BMS で迷う場面は、尺度の優劣ではなく「今決めたいこと」が曖昧なときに起きやすいです。急性期で離床の段階(許可・介助量)を短時間で共有したいなら ABMS-2、回復期〜退院前で “詰まり動作” を分解して介入へつなげたいなら BMS が迷いにくいです。
本記事は比較記事として、「どちらを選ぶか」と「点数がブレる原因をどう潰すか」に絞って整理します。採点の細部、各項目の判定、記録シートや PDF は各論へ回し、このページでは選び方・条件統一・次の一手が決まる状態を目指します。
基本動作評価の全体像(迷ったらここ)
比較で迷うときは、まず親ハブから見ると整理しやすいです。全体像 → 各論 → 比較の順で見ると、どこに何を書くページかがぶれません。
基本動作評価ハブを見る関連:ABMS-2 の書き方・運用 / BMS の採点・手順・解釈 / 評価ハブ(全体像)
結論:急性期は ABMS-2 /回復期〜在宅準備は BMS
ABMS-2 は、寝返り・起き上がり・座位保持・立ち上がり・立位保持の 5 項目を 6 段階で見て、離床レベルを短時間で共有しやすい評価です。ベッドサイドで「今日どこまで許可するか」「見守りか介助か」を揃えたい場面で使いやすいです。
BMS は、起居〜移乗に加えて踏み返し・歩行まで含む 9 項目を 5 段階で整理し、低い項目(=詰まり)を特定して介入へつなげやすい評価です。回復期〜退院前は、合計点よりも内訳を見て「次に上げる 1 動作」を決めると運用しやすくなります。
選ぶ基準は「何を決めたいか」です
ABMS-2 と BMS は、どちらが優れているかではなく、今の意思決定が「離床の段階を共有したい」のか、「詰まり動作を特定したい」のかで使い分けると迷いません。目的が曖昧なまま両方を回すと、条件が揃わず比較できない記録が増えやすくなります。
迷ったら、病期(急性期/回復期〜退院前)と、今決めたいこと(許可の共有/介入の焦点)を 1 つに絞ってから採用してください。
スマホでは表を横スクロールできます。
| 比較軸 | ABMS-2 | BMS | おすすめ場面 | 落とし穴(起きがち) |
|---|---|---|---|---|
| 目的 | 離床レベルの共有(今どこまで可能か) | 詰まり動作の特定(どこを介入するか) | 急性期= ABMS-2 /回復期〜退院前= BMS | 目的が曖昧なまま両方やり、比較不能になる |
| 項目の幅 | 起居〜立位のコア( 5 項目 ) | 起居・移乗・踏み返し・歩行まで( 9 項目 ) | 移乗・歩行まで含めて詰まりを見たい= BMS | 歩行まで見たいのに ABMS-2 だけで結論を出す |
| 採点の癖 | 段階到達( 6 段階 )を追いやすい | 上肢使用と再現性( 5 段階 )を見やすい | 再現性まで詰めたい= BMS | 線引きが人でズレる(条件統一不足) |
| 記録の要点 | 段階+介助量+禁止の有無を簡潔に残す | 条件(高さ・支持物など)+詰まり項目+失敗の型を残す | 退院前の再現テスト= BMS | 体位・高さ・支持物を書かず、点数が動く |
| 次アクション | 段階目標を 1 つ決めて共有する | 内訳から “次の 1 動作” を 1 つ決める | カンファで意思決定したい= ABMS-2 | 合計点だけで一喜一憂して終わる |
迷ったときは「 1 分フロー」で決めます
迷いは「今決めたいこと」を言語化すると、かなり減らせます。先に 1 本決めて、同じ条件で回せる運用を作るほうが、評価の価値は高くなります。
以下のフロー図と 4 問を使うと、まずはどちらを採用するか整理しやすくなります。
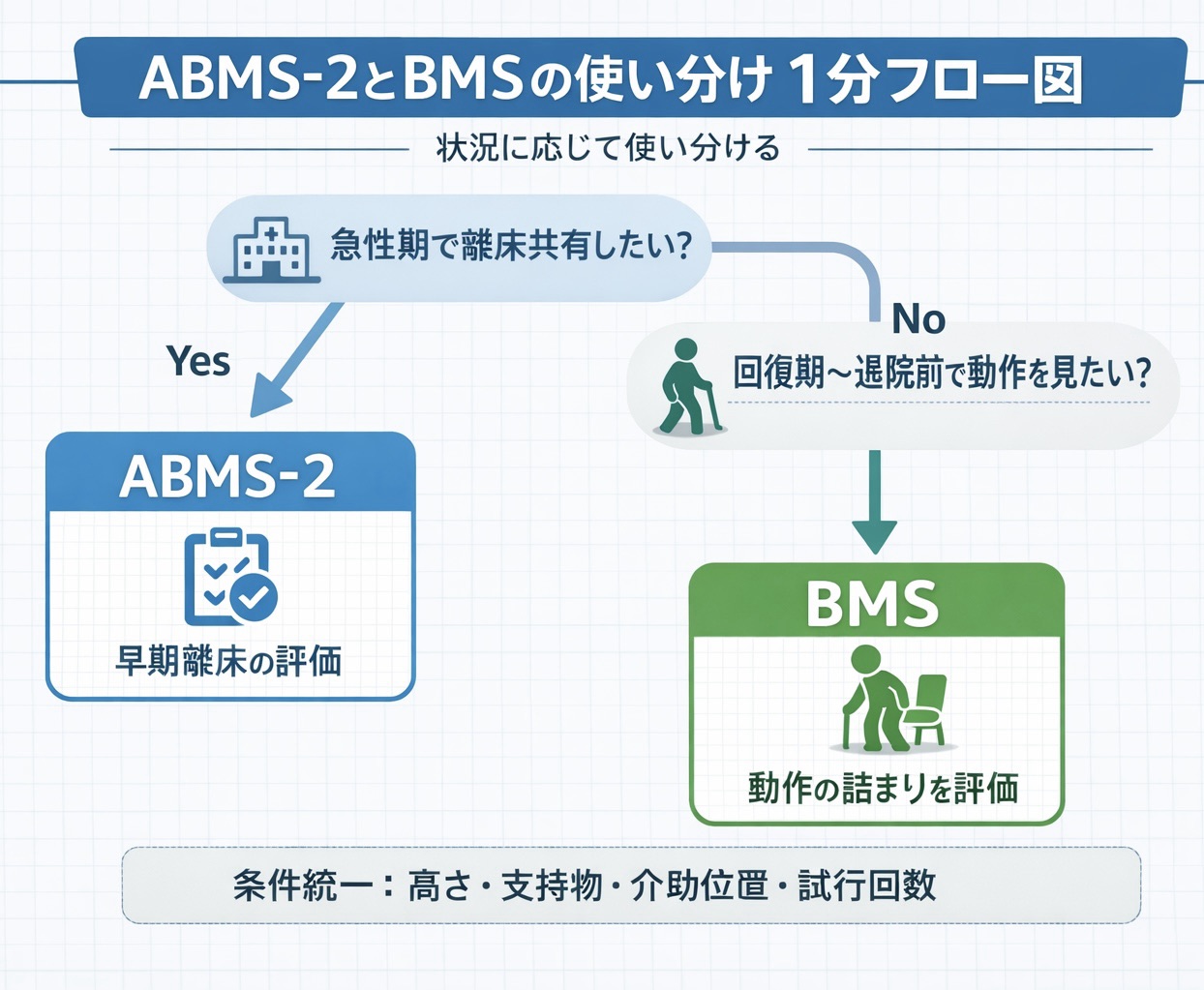
- 今決めたいのは、離床の段階(許可/介助量)ですか? → はい: ABMS-2
- 今決めたいのは、詰まり動作(どこを介入するか)ですか? → はい: BMS
- 退院前で、生活条件(家屋・介助者)に合わせて再現性を詰めたいですか? → はい: BMS
- 評価が乱立して比較できないですか? → まず 1 本化(急性期中心= ABMS-2 /回復期中心= BMS )
現場の詰まりどころは「条件」と「線引き」です
点数は、本人の能力変化だけでなく、ベッド高・椅子高・支持物・靴・介助位置・声かけでも動きます。まず “標準条件” を決めて記録に残すだけで、再評価の信頼性が上がります。
このゾーンは、必要な場所へすぐ飛べるよう、アンカー中心で整理します。
よくある失敗( OK / NG 早見)
| 場面 | NG(起きがち) | OK(こう直す) | 記録ポイント |
|---|---|---|---|
| 共有 | 合計点だけを申し送る | 「低い項目(詰まり)」と「失敗場面」を 1 行足す | 詰まり項目+失敗の型(例:立ち上がり終盤で後方化) |
| 再評価 | 毎回条件が違う | 高さ・支持物・介助位置・靴・補助具を固定して回す | ベッド高 / 椅子高( cm )、支持の許可範囲を明記 |
| 線引き | 「毎回できる」の定義が人で違う | 試行回数と基準(例: 3 回中 3 回)を先に決める | 回数と判定基準、迷ったら同席評価で校正 |
| 介入 | 歩行が低いから歩行だけ増やす | 内訳から “次の 1 動作” を 1 つだけ選ぶ | 次に上げる動作と、いつ同条件で再評価するか |
回避の手順(条件統一チェック)
評価の質を上げる近道は、検査を増やすことより「同じ条件で反復できる形」を作ることです。まずは次の 6 点を “標準条件” として固定してください。
- ベッド高( cm )/椅子高( cm )
- 支持物(手すり、ベッド柵、テーブルなど)と許可範囲
- 靴・装具・補助具(杖、歩行器など)
- 介助者の位置(どこに立つか)と介助量(見守り/部分介助など)
- 声かけの量(最小限に固定)
- 試行回数(例: 3 回)と判定基準( 3 / 3 など)
この “標準条件” が残っていれば、再評価で点数が動いたときに「改善なのか、条件差なのか」を切り分けやすくなります。
同じ所で毎回つまずくときは、環境要因も整理しておきます
ここまで整えても共有が回らない場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けていることがあります。評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
PT キャリアガイドを見る運用のコツ:合計点より「次の 1 動作」を決めます
比較記事でいちばん大事なのは、合計点で一喜一憂することではなく、次に上げる動作を 1 つ決めることです。ABMS-2 は離床段階の共有に強いので「端座位 → 立位」など段階目標を 1 つ、BMS は内訳が見えるので「立ち上がりの終盤」「着座の制動」など介入の焦点を 1 つに絞ると回しやすくなります。
再評価は、同条件で回すほど意味が出ます。評価 → 介入 → 再評価が “同じ条件” で回った時点で、どちらのスケールも臨床で強い武器になります。
ABMS-2 と BMS の使い分けチェックシート
記事の要点を 1 枚で確認したい方向けに、病期・目的・条件統一・次の 1 動作を整理しやすい A4 配布物を用意しました。比較で迷ったときの申し送りや、再評価前の確認メモとして使いやすい構成です。
PDF を記事内でプレビューする
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.結局、ABMS-2 と BMS はどっちを使えばいいですか?
迷ったら「今決めたいこと」で 1 本化します。離床の段階(許可・介助量)を短時間で共有したいなら ABMS-2、回復期〜退院前で “詰まり動作” を分解して介入へつなげたいなら BMS が回りやすいです。まずは 1 本決めて、同じ条件で再評価できる運用を作ると精度が上がります。
Q2.点数がブレます。まず何を統一すべきですか?
最優先は「条件」です。ベッド高/椅子高、支持物の許可範囲、靴・装具・補助具、介助者の位置、声かけ量、試行回数と判定基準(例: 3 回中 3 回)を “標準条件” として固定し、記録に残してください。同条件で回ると、点数変化が「改善」なのか「条件差」なのか切り分けやすくなります。
Q3.「上肢を使う」「毎回できる」の線引きで迷います
線引きが揺れると評価は比較できません。チーム内で「何を上肢使用とみなすか」「毎回=何回中何回か」を先に決め、迷う項目は一度同席評価で校正するとブレが減ります。比較記事では結論だけを押さえ、採点の具体例は各論( BMS / ABMS-2 )に寄せるのが安全です。
Q4.点数が上がったのに ADL が変わりません
スケールは一定条件下の能力( capacity )を反映しやすく、生活場面( performance )とはズレることがあります。点数上昇を ADL に移すには、生活条件(家屋・介助者・動線)に合わせて “同じ手順で再現できる” レベルまで落とし込み、危険場面(方向転換、着座の制動、立ち上がり終盤など)を先に潰すと変化が出やすくなります。
Q5.比較記事に採点の細部まで載せた方が親切では?
比較記事は「どっちを使うか」と「運用ミスを潰す」に集中した方が、検索意図に合いやすいです。採点の細部まで抱え込むと情報量が増えて読み手が迷いやすく、各論記事との重複も起きやすくなります。採点手順・記録例・ PDF は各論へ集約し、比較記事は意思決定の入口として使うのが適しています。
次の一手(関連ページ)
- 全体像を整理する:基本動作評価ハブ( BMS / ABMS-2 )
- 急性期寄りの運用を確認する:ABMS-2 の書き方・運用
参考文献
- Tanaka T, Hashimoto K, Kobayashi K, Sugawara H, Abo M. Revised version of the Ability for Basic Movement Scale ( ABMS II ) as an early predictor of functioning related to activities of daily living in patients after stroke. J Rehabil Med. 2010;42(2):179-181. doi:10.2340/16501977-0487 / PubMed:20140415
- 森 勇, 高橋 泰, 浜崎 満治, 山田 翔梧. 基本動作能力を測定するための基本動作指標( Basic Movement Scale )第 1 版の開発. 理学療法学. 2015;42(5):434-441. J-STAGE
- Basic Movement Scale( BMS ). BMS 使用マニュアル/判定表. 公式配布ページ
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



