フレイル評価は「最初の 1 本」を決めると迷いません
フレイル評価で迷いやすいのは、「何を、どの順番で、どこまで取るか」が曖昧になりやすいからです。結論はシンプルで、初回で広く拾うなら KCL、身体的フレイルをそろえるなら J-CHS、介入の優先順位と再評価を固めるなら SPPB が使いやすいです。
この記事で決めるのは、「最初に何を使うか」「次に何を足すか」「再評価で何を残すか」です。逆に、各尺度の設問全文や実施手順の細部までは抱え込まず、選定と運用に絞って整理します。 KCL と J-CHS の 2 者比較を先に見たい方は、KCL と J-CHS の違い【比較・使い分け】をご覧ください。
回遊(まず全体をつかむ)
老年症候群の全体導線に戻すと、「何を先に見るか」「どこを子記事に逃がすか」が整理しやすくなります。
- 親子の流れで読む:フレイルに対するリハビリテーション(判定 → 介入 → モニタリング)
- 比較を深掘りする:KCL と J-CHS の違い【比較・使い分け】
結論:迷ったときの 5 分フロー(最短ルート)
先に決めるのは「全部やるか」ではなく、「最初の 1 本は何か」です。次の順で置くと、初回評価から再評価までつながりやすくなります。
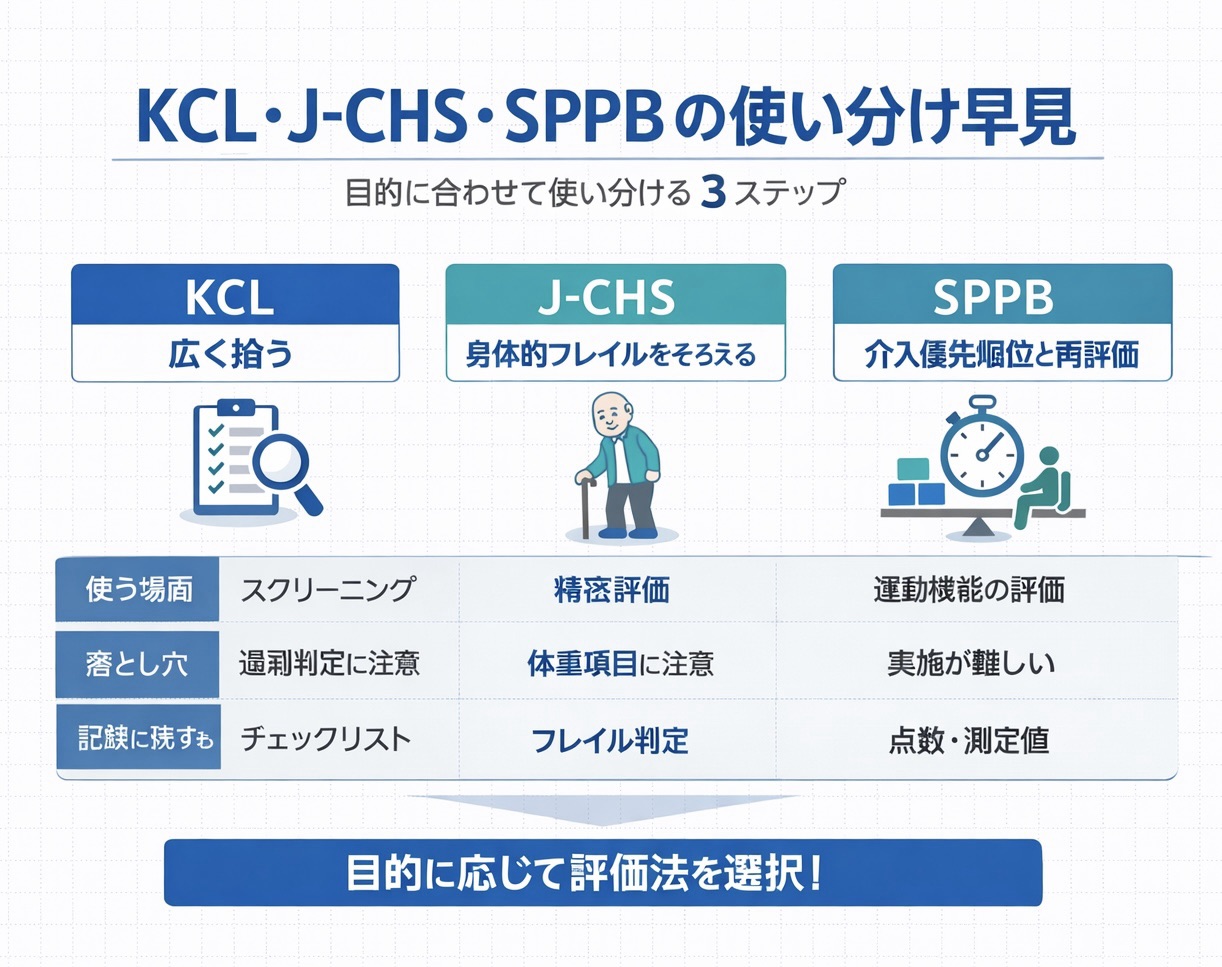
- 入口( 1 回目 ):KCL で広く拾う(総合点+チェック集中領域を確認)。
- 精査( 2 回目 ):身体的フレイルが疑わしい、または転倒・歩行低下が目立つときは J-CHS を追加する。
- 介入設計:下肢のどこが詰まっているかを見たいときは SPPB で分ける。
- 再評価:同じ条件で追えるように、距離・補助具・椅子高・指示を記録に残す。
フローシート PDF
記事の内容をそのまま現場で使いやすいように、「 KCL → J-CHS → SPPB 」の選定順と、記録に残す最小セットを 1 枚にまとめた PDF を用意しました。初回評価の前に確認用として開く、またはカンファレンスや再評価時の共有用として使うと運用をそろえやすくなります。
プレビューを表示する
目的別:どれを選ぶ?(使い分け早見)
(表は横スクロールできます)
| いま決めたいこと | 第一選択 | 追加(必要なら) | 次に確認すること |
|---|---|---|---|
| 初回で広く拾いたい | KCL | J-CHS | どの領域にチェックが集中したかを拾い、当たりを付ける |
| 身体的フレイルをチームで共有したい | J-CHS | SPPB | 該当項目から、筋力・速度・活動量・体重変化の優先順位を決める |
| 運動介入の優先順位を決めたい | SPPB | TUG / 歩行速度 など | 立ち上がり・バランス・歩行のどこが詰まっているかを分ける |
| 再評価で変化を読みたい | SPPB | J-CHS | 距離・椅子・補助具・靴・指示を固定し、同条件で比較する |
3 つの役割で整理すると、選択がブレません
フレイル評価は「全部取る」より、役割分担で回すと速くてブレません。 KCL = 入口、J-CHS = 身体的フレイルの共通言語、SPPB = 介入設計と追跡 と置くと、評価の追加理由が説明しやすくなります。
特に大事なのは、点数だけで終えないことです。 KCL は領域、 J-CHS は該当項目、 SPPB はサブテストのどこが落ちているか、まで読むと次の一手が決めやすくなります。
| 評価 | 役割 | 拾える範囲 | 強い場面 | 落とし穴 |
|---|---|---|---|---|
| KCL | 入口(広く拾う) | 生活機能・運動器・栄養 / 口腔・閉じこもり・認知・気分 など | 地域・外来・訪問の初回、介護予防の導入 | 総合点だけで終えると、介入先がぼやけやすい |
| J-CHS | 身体的フレイルの共通言語 | 体重減少・握力・疲労感・歩行速度・身体活動 の 5 項目 | 病棟 / 外来のチーム共有、身体要素の整理 | 該当数だけ見て、どの弱点を優先するかを分けない |
| SPPB | 介入設計(ボトルネック分解) | 立ち上がり・バランス・歩行(短距離) | 運動介入の優先順位、経時変化の追跡 | 手順が曖昧だと、点数比較の意味が薄くなる |
KCL を先に選ぶ場面:初回で広く拾いたいとき
初回で見落としを減らしたいなら、最初の 1 本は KCL が扱いやすいです。理由は、身体だけでなく、栄養・口腔・閉じこもり・認知・気分まで含めて「生活側の詰まり」を広く拾えるからです。
読むときのコツは、総合点だけで終えず、どの領域にチェックが集まったかを見ることです。運動器が多いのか、栄養・口腔が目立つのか、閉じこもりが強いのかで、次に追加する評価や介入の当たりが変わります。
J-CHS を足す場面:身体的フレイルを共通言語にしたいとき
身体的フレイルをチームでそろえて共有したいときは、 J-CHS を足すと整理しやすくなります。体重減少・握力・疲労感・歩行速度・身体活動の 5 項目で見られるため、「フレイルっぽい」ではなく、身体面のどこが該当したかを言葉にしやすくなります。
大事なのは、該当数より どの項目が該当したか です。歩行速度なら移動能力と活動量、握力なら筋力と栄養、体重減少なら摂取不足や疾患影響まで踏み込みやすくなります。歩行速度や握力の条件が毎回ずれると比較が崩れるため、靴・補助具・姿勢・試行回数は固定して残します。
SPPB を足す場面:介入の優先順位と再評価を決めたいとき
「身体的フレイルはありそうだが、何から介入すべきか」がぼやけるときは、 SPPB を足すと優先順位が決めやすくなります。立ち上がり・バランス・歩行の 3 つに分けて見られるため、全身筋トレ一択ではなく、どこがボトルネックかを具体化できます。
再評価でも SPPB は使いやすいですが、前提は手順の固定です。椅子の高さ、歩行距離、開始合図、休息の扱いが変わると、同じ点数でも中身が変わります。点数だけでなく、セットアップも一緒に残して比較します。
現場の詰まりどころ:読めない原因は「尺度」より「運用」にあります
迷いは、尺度の数そのものより、結果をどう次へつなぐか で起きやすいです。ここを先に固定すると、点数だけ残って動けない状態を避けやすくなります。
よくある失敗 3 つ(ここで読み違えます)
(表は横スクロールできます)
| 失敗 | なぜ起きる? | OK(置き換え) | 記録に残す一言 |
|---|---|---|---|
| 点数だけで終える | 次の確認が決まっていない | KCL は「領域」、 J-CHS は「該当項目」、 SPPB は「詰まり」を読む | 「該当した要素を優先確認する」 |
| 測定条件が毎回違う | 同条件の再現ができない | 靴・補助具・距離・椅子高・指示を固定して記録する | 「条件:○○(固定)」 |
| 介入が筋トレ一本化 | 生活側のボトルネックを見落とす | 活動性・栄養・口腔・閉じこもりも「詰まり」として扱う | 「非運動要因を 1 つ特定」 |
標準化チェック:同条件で追うための最小セット
(表は横スクロールできます)
| 項目 | 固定するもの | メモ例 |
|---|---|---|
| 歩行(速度・ SPPB ) | 距離 / 助走 / 補助具 / 靴 / 介助量 / 「通常」指示 | 「 4 m、助走あり、杖あり、通常、見守り」 |
| 握力( J-CHS ) | 姿勢(座位 / 立位)/ 肘角度 / 試行回数 / 左右 | 「座位、肘 90°、左右 2 回、最大値」 |
| 立ち上がり( SPPB ) | 椅子高 / 腕の条件 / 開始合図 / 途中停止の扱い | 「椅子 42 cm、腕組み、途中停止 = 測定不能」 |
ここまで整えても毎回同じところで詰まる場合は、手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
記録の型:再評価で迷わない最小セット
点数よりも「比較できる条件」を残すと、再評価が一気にラクになります。 KCL は総合点に加えてチェック集中領域、 J-CHS は該当項目と測定条件、 SPPB はサブテストごとの点数とセットアップを最小限で固定します。
読むたびに解釈が変わる記録ではなく、次回も同じ条件で追える記録 を目標にすると、評価が介入とつながりやすくなります。
| 評価 | 最低限の記録 | 再評価のコツ |
|---|---|---|
| KCL | 総合点+チェック集中領域(例:運動器 / 栄養・口腔 / 閉じこもり) | 点数変化だけでなく、「どの領域が動いたか」を見る |
| J-CHS | 該当項目( 5 項目中どれか)+測定条件(歩行・握力) | 補助具・靴・姿勢・試行回数を固定して比較する |
| SPPB | 各サブテスト点数+実施条件(椅子・歩行距離・休息) | 合計点だけでなく、どのサブテストが変わったかを追う |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. まず 1 つだけやるなら、どれが一番おすすめ?
初回で幅広く拾いたいなら、入口として KCL が扱いやすいです。身体的フレイルを共通言語で共有したい場合は J-CHS を追加し、運動介入の優先順位や再評価を固めたいときに SPPB を足す流れが、最もブレにくいです。
Q2. KCL の「 8 点以上」は診断として扱っていい?
実務では、確定診断というより「入口の目安」として扱う方が運用しやすいです。総合点と同じくらい、どの領域にチェックが集まったかを重視すると、介入の当たりが付けやすくなります。
Q3. KCL と J-CHS の結果がズレたら、どう考える?
ズレは珍しくありません。 KCL は生活・心理・社会面も含めて広く拾い、 J-CHS は身体的要素に寄るためです。生活側の課題と身体側の課題を分けて読むと、介入を二本立てで組みやすくなります。
Q4. SPPB は全員に追加した方がいいですか?
全員に必須ではありません。 J-CHS までで次の一手が決まるなら十分です。追加するのは、「どこが詰まっているかを分けたい」「再評価で下肢機能を追いたい」ときです。
Q5. 再評価はどのくらいの頻度が現実的?
介入が入っているなら、まずは 4 ~ 12 週で同条件の再評価を回すと変化が読みやすいです。頻度そのものより、測定条件と記録の型を固定して「比較できるデータ」にすることを優先します。
次の一手
- 全体像に戻る:老年症候群ハブで導線を整理する
- すぐ実装する:SPPB の手順と記録(再評価で迷わない)
参考文献
- Satake S, Arai H. The revised Japanese version of the Cardiovascular Health Study criteria (revised J-CHS criteria). Geriatr Gerontol Int. 2020;20(10):992-993. doi: 10.1111/ggi.14005.(PubMed: 33003255)
- 佐竹昭介. 基本チェックリストとフレイル. 日本老年医学会雑誌. 2018;55(3):319-328. doi: 10.3143/geriatrics.55.319.(PubMed: 30122696)
- 山田実. 介護予防(フレイル対策)に対する評価・効果判定のアウトカム. 理学療法学. 2020;47(5):499-504. doi: 10.15063/rigaku.47-5kikaku_Yamada_Minoru.
- Fried LP, Tangen CM, Walston J, et al. Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci. 2001;56(3):M146-M156. doi: 10.1093/gerona/56.3.M146.(PubMed: 11253156)
- Guralnik JM, Simonsick EM, Ferrucci L, et al. A short physical performance battery assessing lower extremity function: association with self-reported disability and prediction of mortality and nursing home admission. J Gerontol. 1994;49(2):M85-M94. doi: 10.1093/geronj/49.2.M85.(PubMed: 8126356)
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下