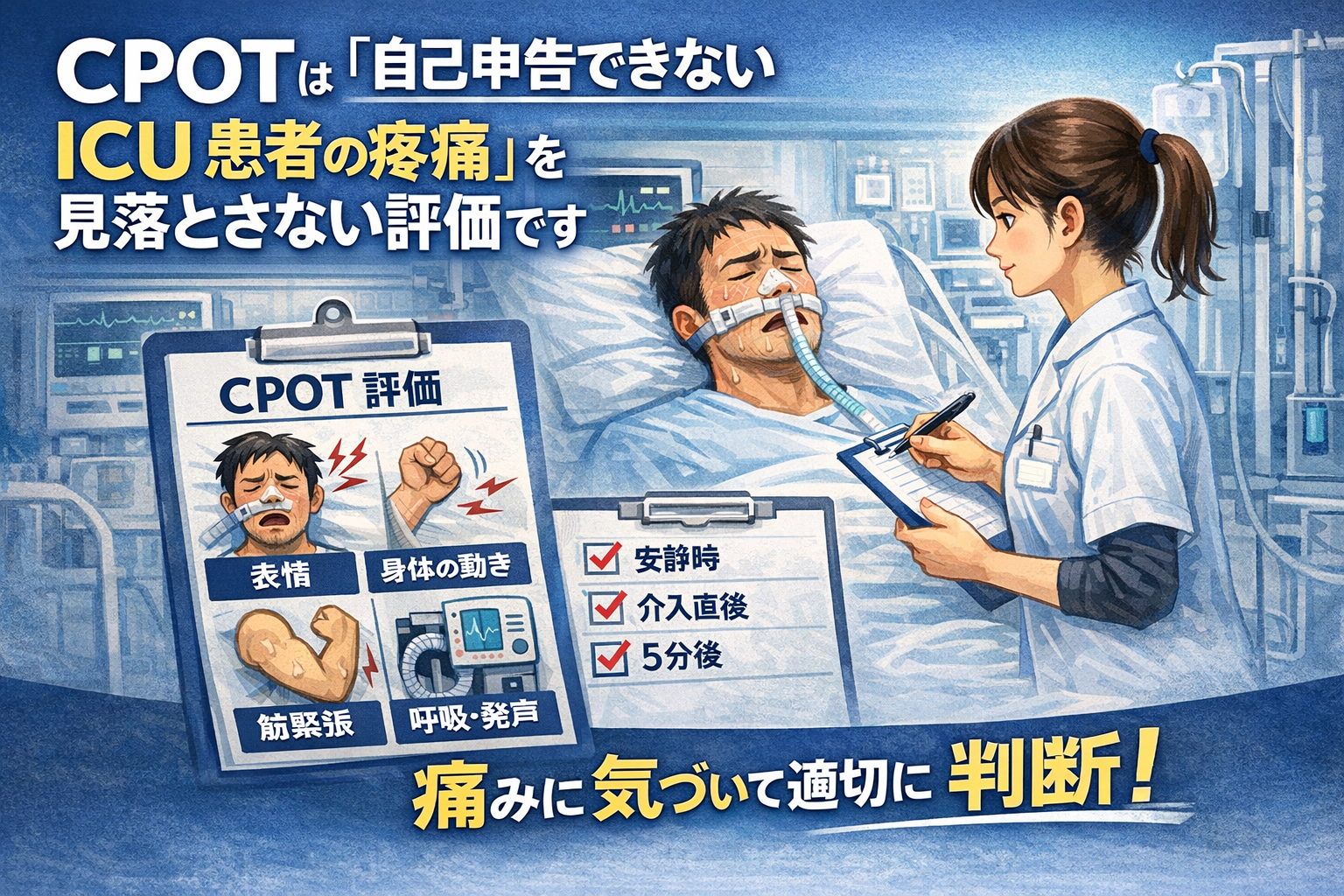
CPOT は「自己申告できない ICU 患者の疼痛」を見落とさない評価です
ICU では、痛みを言葉で訴えられない状況が珍しくありません。 CPOT( Critical-Care Pain Observation Tool )は、表情・身体の動き・筋緊張などの行動反応から疼痛を点数化し、鎮静や不穏に隠れた痛みを拾うための観察尺度です。
本記事は CPOT を「点数の説明」で終わらせず、観察のコツ/測定タイミング(安静→刺激中→介入後 5 分)/カットオフの考え方/リハの継続・中止判断/カルテの書き方まで、現場で迷わない型に落とし込みます。
CPOT とは?(何を見て点数化するか)
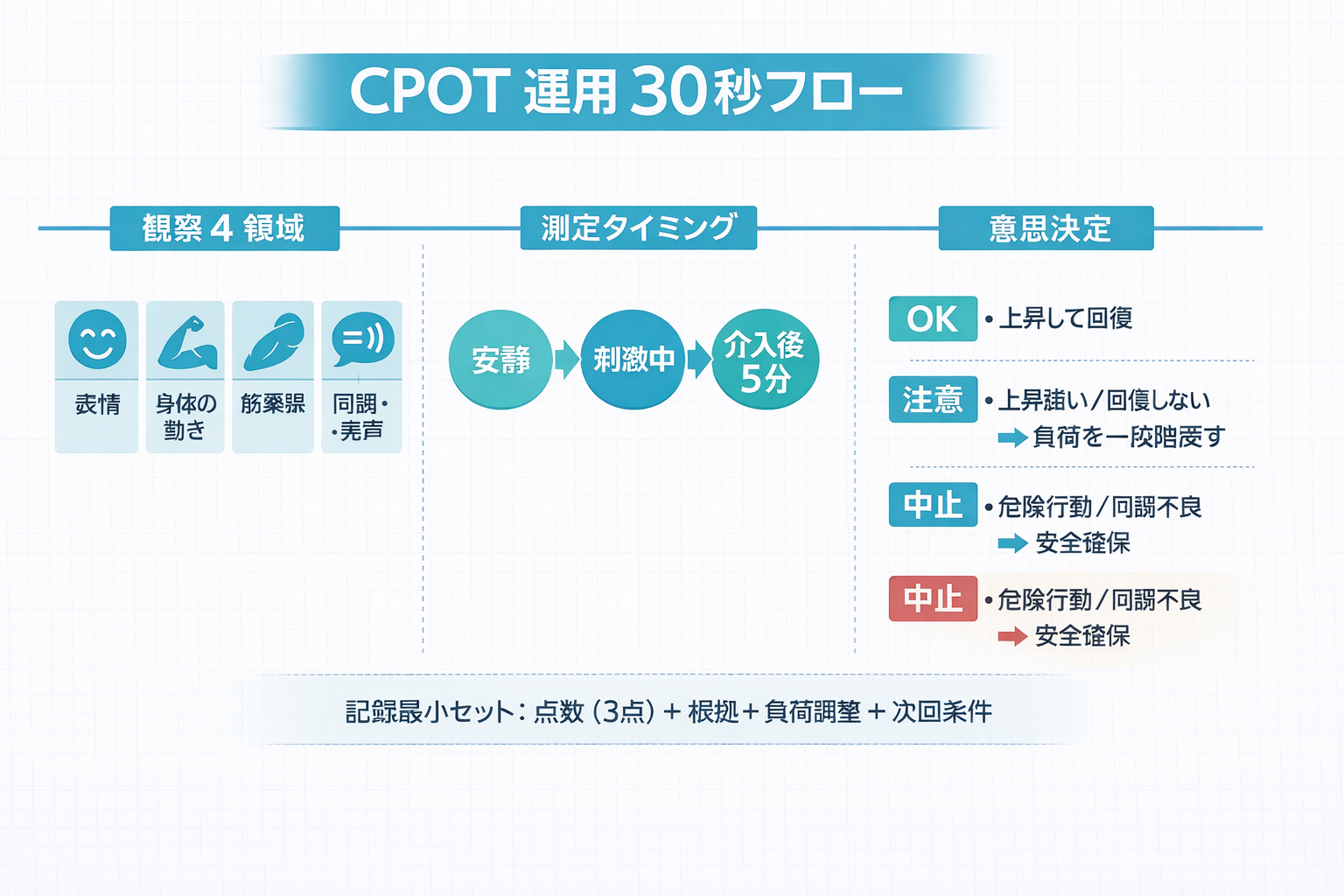
CPOT は、自己申告が難しい重症患者の疼痛を、行動反応から評価する観察尺度です。主に表情・身体の動き・筋緊張に加えて、挿管中は人工呼吸器との同調、抜管後は発声(うめき・訴え)のような反応を観察して点数化します。
※スマホは表を横スクロールで見られます。
| 領域 | 見るポイント(要約) | リハで増えやすい場面 | 記録のコツ |
|---|---|---|---|
| 表情 | 苦痛を示す表情変化(硬さ、しかめ等) | 起き上がり、端座位、吸引前後 | 「表情変化あり」ではなく、変化のタイミングも書く |
| 身体の動き | 落ち着きのなさ、抵抗、身をよじる等 | 体位変換、移乗、 ROM | 危険行動(ライン)とセットで記載 |
| 筋緊張 | 緊張の上昇(硬さ、抵抗感) | ROM 、ポジショニング | 他動運動での抵抗が増えた“瞬間”を残す |
| 同調 / 発声 | 挿管中:同調不良/抜管後:うめき等 | 離床負荷が上がったとき | 「呼吸苦」や「せん妄」と混同しないよう根拠を書く |
いつ測る?(タイミングを固定すると強い)
CPOT は“必要時だけ”だと比較ができません。おすすめは安静 → 刺激(処置・体位変換・離床負荷など)中 → 介入後(例: 5 分後)の 3 点セットです。特に体位変換・吸引・離床は疼痛が顕在化しやすいため、手技前後で評価を固定すると、鎮痛や負荷調整の効果判定まで一貫します。
| タイミング | 目的 | 見るべき変化 | 次の判断 |
|---|---|---|---|
| 安静時(開始前) | ベースライン把握 | すでに高い/上がりやすい | 開始レベルを下げる/事前に鎮痛を相談 |
| 刺激中(負荷の山) | 負荷に対する反応 | 急上昇/危険行動 | 負荷を戻す/原因(痛み・不穏・呼吸循環)を切り分け |
| 介入後(例: 5 分後) | 回復の確認 | 戻る/戻らない | 戻らないなら鎮痛・環境・負荷条件を再設計 |
カットオフの考え方(“点数”より意思決定)
CPOT は「何点なら痛い」と断定するより、本人が耐えられる負荷か/鎮痛が足りているかを判断するために使うのが安全です。現場では 2〜3 点以上を疼痛疑いの目安として扱うことが多い一方、患者背景や刺激の内容で適切域は変わります。
ブレを減らすコツは、①安静時が低いか ②刺激で上がるか ③鎮痛・負荷調整で下がるかの“変化”で読むことです。点数は「意思決定のトリガー」として扱い、次の行動(負荷を戻す/休息/鎮痛相談/中止)までセットで運用します。
リハの意思決定(開始・継続・中止に落とす)
CPOT は評価だけで終わらせず、次の行動に直結させると価値が出ます。おすすめは「中止」より前に、負荷の戻し方(一段階戻す、時間短縮、環境調整、体位変更)を標準化することです。
| 状況 | 判断 | やること | 記録で残す一言 |
|---|---|---|---|
| 安静時が低い | 開始 OK | 予定どおり開始 | 「開始前 CPOT:低値」 |
| 刺激で上昇するが介入後に回復 | 継続 OK | 負荷を微調整しながら継続 | 「刺激で上昇→ 5 分で回復」 |
| 上昇が強い/回復しない | 注意 | 負荷を一段階戻す、疼痛要因を確認 | 「負荷調整で反応を確認」 |
| 危険行動や同調不良が強い | 中止 | 安全確保して中止、原因を共有 | 「危険行動あり中止、再開条件を設定」 |
カルテの書き方(最小セット:コピペ用)
記録は長文不要です。最低限、① CPOT(安静/刺激中/介入後 5 分)②根拠(観察)③介入内容④対応(負荷調整)⑤次回条件が揃うと、担当が変わっても安全に積み上がります。
| 項目 | 書く内容 | 例 |
|---|---|---|
| CPOT | 安静 → 刺激中 → 介入後 5 分 | 「 CPOT:安静 0/刺激中 3/ 5 分 1 」 |
| 根拠 | 変化の根拠(要約) | 「端座位で表情硬さ+緊張上昇」 |
| 介入 | 段階と時間 | 「端座位 2 分→ 1 分に短縮」 |
| 対応 | 負荷調整/体位 | 「臥位へ戻し、環境調整で落ち着く」 |
| 次回 | 開始レベルと条件 | 「次回:端座位 1 分から。条件:同調良好」 |
現場の詰まりどころ(よくある失敗)
| よくある失敗 | 起きる理由 | 対策(最短) |
|---|---|---|
| 点数だけを書いて根拠がない | 再現できず、次回の条件設定ができない | 表情/緊張/同調など「何が・いつ」変わったかを 1 行添える |
| せん妄・呼吸苦と混同する | “不穏”として処理され、疼痛が残る | 負荷に反応して上がり、調整や鎮痛で下がるか(変化)で切り分ける |
| 測定タイミングがバラバラ | 比較できず、点数が意味を持たない | 安静→刺激中→介入後 5 分の 3 点セットを病棟ルールにする |
| 中止が多発する | 「中止以外の戻し方」が共有されていない | 中止の前に「一段階戻す」ルール(時間短縮・体位変更・休息)を標準化する |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. CPOT は誰が評価しても一致しますか?
A. 観察ポイントを“領域ごと”に揃え、タイミング(安静→刺激中→介入後)を固定すると一致しやすくなります。導入初期は同時評価で擦り合わせると、病棟の共通言語として定着します。
Q2. CPOT が上がったら、すぐ中止ですか?
A. まずは負荷を一段階戻し、介入後(例: 5 分後)に回復するかを確認します。回復しない/危険行動が強い場合は安全優先で中止し、再開条件を設定します。
Q3. せん妄(不穏)と痛みはどう見分けますか?
A. “痛みは負荷に反応して上がり、負荷調整や鎮痛で下がる”という変化で捉えるとブレません。不穏が強い場合も、疼痛が引き金になっていることがあるため、まず痛みの可能性を残します。
Q4. 深い鎮静や筋弛緩中でも CPOT は使えますか?
A. 行動反応が出にくい条件では、点数が低く出ても疼痛を否定できません。処置や体位変換など“痛みが出やすい場面”では、事前の鎮痛相談や負荷設計を優先し、評価は「変化」と他の所見(同調、循環反応など)も合わせて解釈します。
次の一手(関連ページで運用を揃える)
運用を整えたあとに、職場環境の詰まりも点検しておきましょう
無料チェックシートを確認する参考文献
- Gélinas C, et al. Validation of the critical-care pain observation tool in adult patients. Am J Crit Care. 2006;15(4):420-427. DOI: 10.4037/AJCC2006.15.4.420
- Devlin JW, et al. Clinical practice guidelines for the prevention and management of pain, agitation/sedation, delirium, immobility, and sleep disruption in adult patients in the ICU( PADIS ). Crit Care Med. 2018;46(9):e825-e873. DOI: 10.1097/CCM.0000000000003299 / PubMed: 30113379
- Society of Critical Care Medicine. PADIS Guidelines(公式ページ). SCCM
- de Queiróz Pinheiro ARP, et al. Behavioral Pain Scale and Critical Care Pain Observation Tool: validity and reliability in intubated ICU patients( review ). Rev Bras Ter Intensiva. 2019. PMCID: PMC7008990
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下