FRAX は「入力精度」と「結果の使い方」で価値が決まります
FRAX は、骨折リスク( 10 年確率 )を短時間で層別化できる実用ツールです。 ただし、数値を出すだけでは臨床に直結しません。 入力の抜け漏れを減らし、結果を「介入の優先度」に翻訳し、再評価まで回すところまでを 1 セットで運用すると、チーム内の判断がそろいます。
本記事では、FRAX の入力手順、結果の読み方、よくある失敗、再評価の流れを実務向けに整理します。 全体像(骨折リスク評価の設計)は、親記事で先に確認できます。
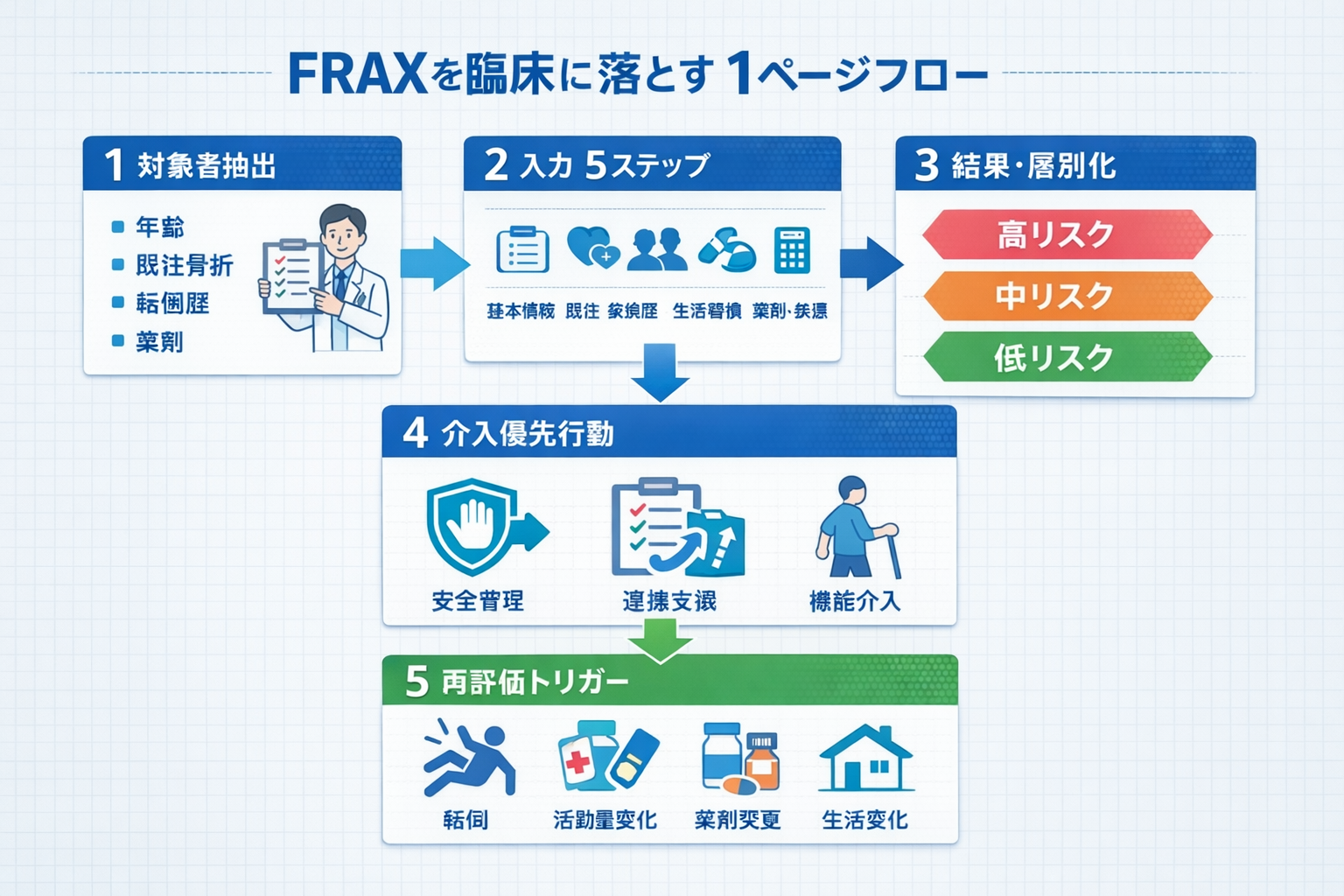
FRAX を使う場面|まず「対象者の抽出」を固定する
FRAX は、骨折リスクを見逃したくない対象者を効率よく層別化したい場面で有用です。 実務では、年齢、既往骨折、転倒歴、薬剤(ステロイド等)、基礎疾患を起点に、先に重点評価対象を抽出してから入力すると、評価の抜け漏れを減らせます。
ここでの目的は確定診断ではなく、介入優先度を決めるための初期整理です。 チーム内で「誰に先に FRAX を回すか」を共有すると、運用が安定します。
現場の詰まりどころ|迷いは「入力の型」と「翻訳先」を先に決めます
FRAX のつまずきは、計算よりも「情報がそろわない」「結果をどう扱うか」で起きます。 迷いを減らすコツは、①入力の順番、②不明の扱い、③結果を落とし込む先(介入・連携)を固定することです。
- 手順がブレる:入力は 5 ステップで固定
- 解釈がブレる:OK / NG 早見で修正
- 関連:全体設計を先に整理する(同ジャンル) 骨折リスク評価の親記事
FRAX 入力手順|迷わない 5 ステップ
入力は、順番を固定すると再現性が上がります。 推奨は「基本属性 → 既往・家族歴 → 生活習慣 → 薬剤・基礎疾患 → BMD 情報」の流れです。 不明を推定で埋めず、未確認として残すことが、解釈ミスを防ぐ近道です。
特に、既往骨折と薬剤情報は取り違えやすい要素です。 問診・紹介状・薬歴など、情報源(どこで確認したか)まで記録しておくと、再評価と監査対応が楽になります。
Step 1:基本情報を確認する
年齢、性別、身長、体重などの基本項目を最初に入力します。 この時点で単位と記録様式の揺れをなくすことが重要です。 施設内で記録フォーマットをそろえると、担当者間の差を減らせます。
Step 2:既往骨折・家族歴を確認する
既往骨折は「有無」だけでなく、可能な範囲で時期と部位を確認して入力します。 家族歴も曖昧にせず、確認できない場合は未確認と明示して、後日更新できる形にします。
Step 3:生活習慣情報を確認する
喫煙・飲酒など、関連項目は聞き方を統一します。 聞き取りのばらつきが大きいと、同じ患者でも結果が変動しやすくなります。 質問順(聞く順番)を定型化しておくと安定します。
Step 4:薬剤・基礎疾患を確認する
骨代謝に影響する薬剤は、用量と期間の確認を優先します。 服薬情報は自己申告のみで確定せず、処方情報と照合する運用が安全です。 基礎疾患も並行して整理し、解釈時に反映します。
Step 5:BMD の有無で解釈を分ける
BMD(大腿骨頸部 BMD )情報の有無で、結果の位置づけは変わります。 BMD なしはスクリーニング、BMD ありは層別化の精度を上げる位置づけにすると、判断が整理しやすいです。 どの時点で検査連携するかを院内ルール化しておくと実装しやすくなります。
結果の読み方|「確率」→「運用ランク」→「先にやること」に変換する
FRAX の結果は、単独で結論にせず、転倒要因、身体機能、環境要因と統合して読みます。 実務では「高・中・低」などの運用ランクに変換し、先にやること(安全管理/環境調整/運動・栄養)を固定すると、チームの意思決定が速くなります。
低リスクでも、初回評価で終わらせず、再評価で変化を追う設計が必要です。 リスクは固定値ではなく、状態や環境で変わる前提で扱います。
結果の使い方|介入優先度に落とす「最小ルール」
臨床で迷いにくい最小ルールは、①安全管理(転倒・骨折の回避) ②連携(検査・治療) ③介入(運動・栄養・環境)の順に並べることです。 高リスクほど、運動負荷の前に環境と見守りを固め、必要時に検査・治療連携へつなぎます。
- 高リスク:転倒・骨折の回避(環境調整、見守り、移動手段の見直し)を先行し、必要時に検査・治療連携も同時進行
- 中リスク:生活場面の危険因子(段差、夜間動線、履物、補助具)を減らしつつ、筋力・バランス・活動量の改善へ
- 低リスク:教育(転倒予防)と継続介入を薄く回し、状態変化時に再評価
よくある失敗と対策(OK / NG 早見)
| 場面 | NG | OK | 記録ポイント |
|---|---|---|---|
| 入力前 | 対象者抽出なしで全員に同じ深さで実施 | 抽出条件(既往骨折・転倒歴・薬剤)を先に適用 | 抽出根拠をチェック式で残す |
| 入力時 | 不明項目を推定で埋める | 不明は未確認として記録し、更新予定を設定 | 情報源(本人/家族/紹介状)を併記 |
| 解釈時 | FRAX 値のみで介入可否を判断 | 転倒・機能・環境を統合して層別化 | 層別化理由と介入優先度 |
| 運用 | 初回で終了し再評価なし | 再評価時期を初回時に設定 | 次回評価日と変更トリガー |
再評価のタイミング|「状態変化」と「生活変化」を合図にする
再評価は定期実施に加えて、状態・生活環境の変化時に行うのが実践的です。 例えば、転倒発生、活動量の増減、薬剤変更、生活場所の変更などは再評価の合図になります。 変化が起きたタイミングで見直すことで、介入のズレを最小化できます。
再評価では、前回との差分を短く残す運用が有効です。 「何が変わったか」「介入をどう修正したか」を 1 画面で追える形にすると、チーム連携が速くなります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
FRAX は BMD がなくても使えますか?
使えます。 ただし、BMD なしの結果はスクリーニングとして扱い、必要時に検査連携して層別化の精度を上げる運用が実務的です。
FRAX の結果が低ければ転倒対策は不要ですか?
不要ではありません。 転倒要因や機能低下が強ければ、実際の骨折リスクは高まり得ます。 FRAX は他の評価と統合して解釈します。
入力のばらつきを減らすコツはありますか?
質問順と記録様式を固定することが有効です。 「不明は未確認で残す」「情報源を記録する」の 2 点を徹底すると、再現性が上がります。
再評価はどのくらいの頻度で回すとよいですか?
定期評価に加えて、転倒、活動量の変化、薬剤変更、生活環境の変化があったときに見直すと運用しやすいです。 変化が起きたタイミングで「介入の優先度」を再調整します。
次の一手
- 全体像に戻って整理する:骨折リスク評価の親記事
- 評価設計を固める:評価ハブ
参考文献
- Fujiwara S, et al. Development and application of a Japanese model of the WHO fracture risk assessment tool ( FRAX ). Osteoporos Int. 2008. PubMed
- Kanis JA, et al. A systematic review of intervention thresholds based on FRAX. Osteoporos Int. 2016. PMC
- International Osteoporosis Foundation. FRAX: Identifying people at high risk of fractures. PDF
- Silverman SL, et al. The utility and limitations of FRAX: a US perspective. Curr Osteoporos Rep. 2010. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



