協力医療機関連携加算の算定要件(結論:会議頻度と共有内容を先に固める)
協力医療機関連携加算は、介護保険施設等が協力医療機関と定期的に会議を行い、入所者の急変時対応や情報共有を止めない体制を整えるための加算です。結論からいうと、まず確認すべきは「どの協力医療機関と連携するか」よりも、「会議を何回開くか」「誰が何を出すか」「議事録をどう残すか」の 3 点です。
特に、ICT で常時情報共有できる体制があるかどうかで会議頻度の考え方が変わります。制度の説明だけで終わらせず、現場で回る形に落とすと、算定の準備と急変時の連携を同時に整えやすくなります。
協力医療機関連携加算とは?
この加算は、介護保険施設等と協力医療機関が定期的な会議を行い、入所者の診療情報や急変時の対応方針を共有する体制を評価するものです。単に「協力医療機関を決めている」だけでは不十分で、実際に連携の場を持ち、共有した内容を運用に落とせることが重要です。
また、協力医療機関を定めること自体と、協力医療機関連携加算を算定することは同じではありません。前者は連携体制の土台、後者はその連携を定期会議や情報共有で実効化していることの評価と考えると整理しやすいです。
この記事の対象施設と読み方
この記事は、老健、特養、介護医療院、養護老人ホームなど、協力医療機関との連携整備が求められる施設を主な対象にしています。まずは「算定要件」と「会議頻度」を押さえ、その後に「会議で何を共有するか」「療法士が何を出すか」を確認してください。
実務では、事務・看護・相談員だけで会議体が回っている施設もありますが、急変リスクや ADL、嚥下、転倒などは療法士が持っている情報の質が高い場面です。そこで止まらないように、役割を先に決めておくのがコツです。
算定要件(まず押さえる 3 点)
最初に押さえるべきなのは、協力医療機関に求められる体制と、施設側の会議運用です。特に「常時相談できるか」「診療につながるか」「入院調整まで見据えられるか」は、会議で確認すべき土台になります。
要件の読み違いを防ぐために、制度文言をそのまま覚えるより、「現場で確認すること」に言い換えて把握しておくと実務で使いやすくなります。
スマホでは表を横スクロールできます。
| 要件 | 現場で確認すること | よくある詰まりどころ |
|---|---|---|
| 相談対応体制 | 夜間・休日も含めて、急変時の相談先が明確か | 電話先はあるが、誰がいつ連絡するか決まっていない |
| 診療体制 | 診療の求めがあったときに対応できる体制か | 往診の有無だけで判断してしまう |
| 入院受入れ体制 | 入院が必要と判断された場合の受入れ先が整理されているか | 専用病床が必要だと誤解して準備が止まる |
| 定期会議 | 会議頻度、参加者、議事録の型が決まっているか | 開催実績はあるが、記録が残っていない |
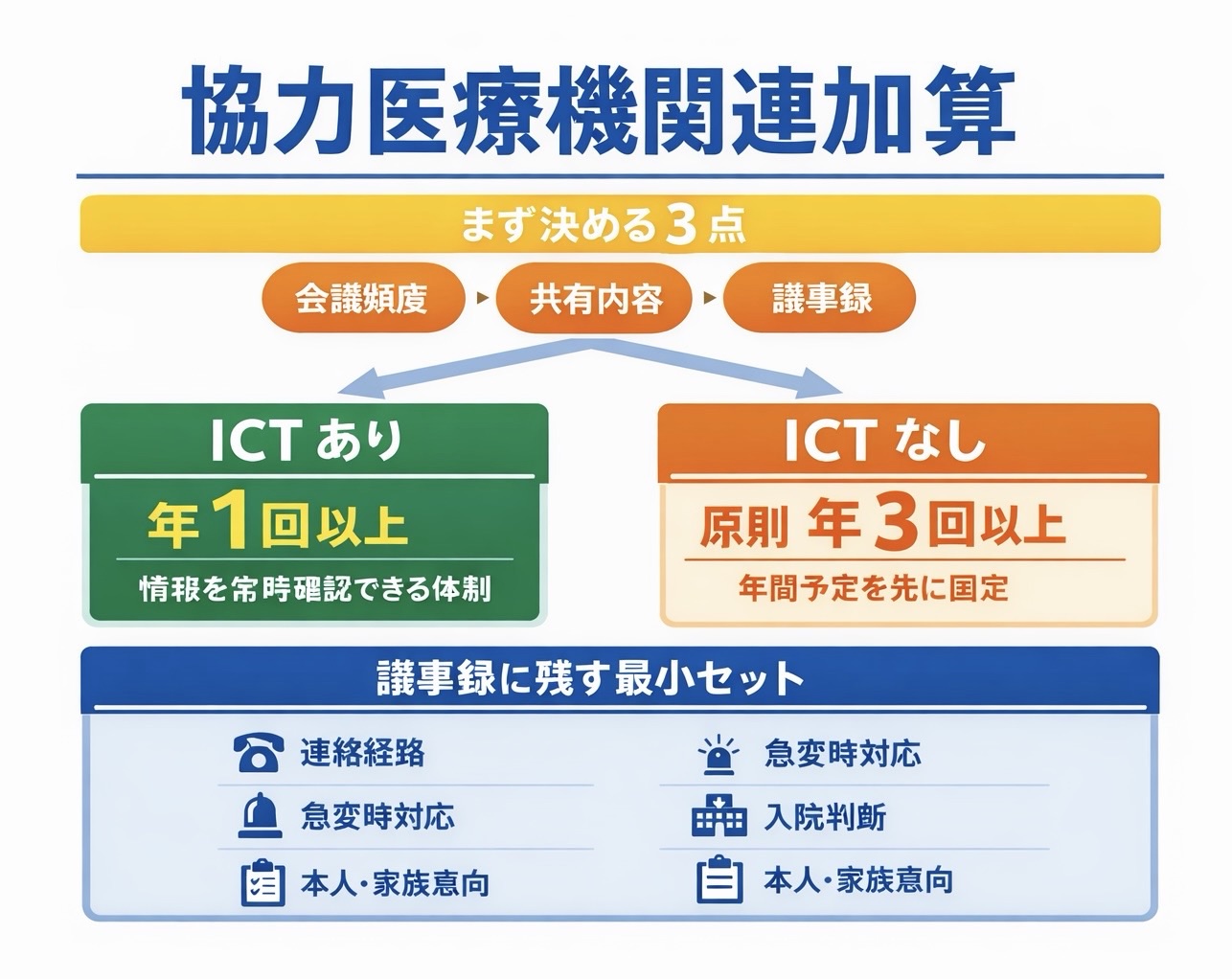
会議頻度は何回?ICT あり・なしでどう違う?
ここが最も検索されやすい論点です。ポイントは、ICT による情報共有体制がある場合と、ない場合で求められる会議頻度の考え方が変わることです。
また、会議は対面だけでなく、ビデオ通話が可能な機器を用いて実施しても差し支えありません。まずは自施設が「ICT 活用あり」で運用できるのか、それとも「原則年 3 回」で回すのかを先に決めると迷いにくくなります。
スマホでは表を横スクロールできます。
| 区分 | 考え方 | 実務メモ |
|---|---|---|
| ICT あり | 診療情報と急変時対応方針を常に確認できる体制があり、年 1 回以上のカンファレンス | 共有画面、閲覧権限、更新担当者まで決める |
| ICT なし | 原則年 3 回以上のカンファレンス | 年間予定に先に入れ、議題を固定化する |
| 例外的な整理 | 入院受入れ実績などにより年 1 回以上でもよい場合がある | 施設単独判断で省略せず、要件の根拠を残す |
会議で何を共有する?議事録に残す最小セット
会議が形だけになる施設では、「とりあえず開催した」記録しか残っていないことが少なくありません。実務では、議事録に残す項目を先に決めておくと、毎回の会議が急変時対応に結びつきやすくなります。
最低限、急変時の連絡経路、搬送判断の考え方、既往歴や内服、 ACP や DNAR の扱い、入院時・退院時の情報共有方法は共通様式で残しておくと使いやすいです。
| 項目 | 残す内容の例 |
|---|---|
| 連絡経路 | 昼間・夜間・休日の連絡先、連絡順、折り返し方法 |
| 急変時対応 | 発熱、呼吸苦、転倒、意識変容など場面別の初動 |
| 入院判断 | どの状態で搬送相談するか、誰が最終判断に関与するか |
| 診療情報 | 既往歴、内服、アレルギー、最近の治療経過 |
| 本人・家族意向 | ACP、 DNAR、搬送希望の有無、家族連絡先 |
| 再発防止 | 前回急変事例の振り返り、次回までの修正点 |
PT・OT・ST が出すべき情報
この加算を看護・相談員だけの話にすると、急変の前兆や日常の変化が会議に乗りにくくなります。療法士は、生活場面で見えている変化を「医療機関に共有できる情報」に翻訳する役割を持てます。
特に、歩行能力の変化、食事場面のむせ、活動量低下、転倒歴、呼吸状態、離床耐久性などは、急変時の判断材料として有用です。抽象的に「元気がない」ではなく、観察語で共有するのがポイントです。
スマホでは表を横スクロールできます。
| 領域 | 共有しやすい観察語 | 医療連携で役立つ理由 |
|---|---|---|
| 移動・歩行 | 歩行距離低下、方向転換で接触介助増加、立位保持時間短縮 | 急性疾患や全身状態悪化の早期サインになりやすい |
| 嚥下・食事 | 食後の湿性嗄声、むせ増加、食事量低下、食形態変更 | 誤嚥性肺炎や脱水、低栄養の入口になる |
| 活動性 | 離床時間減少、訓練参加率低下、臥床傾向 | 感染、心不全、せん妄などの前段階を拾いやすい |
| 転倒リスク | ふらつき増加、後方重心、立ち上がり不安定、転倒歴 | 救急搬送や入院につながる事象の予防に直結する |
| 呼吸・耐久性 | 会話時息切れ、歩行後の SpO2 低下、活動後回復遅延 | 呼吸器・循環器系の悪化兆候を共有しやすい |
関連して、施設基準や委員会の全体像を整理したい場合は 施設基準ハブ もあわせて確認すると、会議体の位置づけが見えやすくなります。
現場の詰まりどころ
制度上は要件を満たしていても、実際の運用で止まるポイントはある程度共通しています。特に多いのは、「協力医療機関は決めたが、会議が形骸化している」「情報共有が診療につながらない」の 2 つです。
以下のような OK / NG を先に共有しておくと、運用の立て直しがしやすくなります。
| 場面 | OK | NG |
|---|---|---|
| 会議運営 | 年間予定を先に決め、議題を固定する | 急に日程調整し、開催実績だけを残す |
| 情報共有 | 急変時対応、連絡経路、診療情報を共通様式で整理する | 毎回ゼロから口頭説明する |
| 療法士の参加 | 転倒、嚥下、活動量低下などを観察語で共有する | 「 ADL は低下気味」など抽象表現で終える |
| ICT 運用 | 閲覧権限、更新担当、更新時期を決める | システムはあるが、誰も見ていない |
導入フロー(最小 5 ステップ)
新しく整備する場合は、大きな仕組みを一気に作るより、小さく回せる型を先に決める方がうまくいきます。以下の 5 ステップで進めると、会議体と記録の両方を揃えやすいです。
- 対象施設と協力医療機関の組み合わせを確認する
- ICT 活用の有無を決め、年 1 回か原則年 3 回かを整理する
- 会議参加者と議題を固定する
- 議事録のひな型を作り、連絡経路・急変時方針・本人家族意向を必須欄にする
- 前回急変事例の振り返りを次回会議に持ち越す
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
協力医療機関を定めていれば、協力医療機関連携加算は自動で算定できますか?
いいえ。協力医療機関を定めていることは土台ですが、協力医療機関連携加算では定期的な会議や情報共有の実施が重要です。「決めている」だけでなく、「共有して運用している」ことが必要です。
ICT がないと算定できませんか?
ICT がなくても、原則年 3 回以上のカンファレンスを行う整理があります。ICT がある場合は会議頻度の考え方が変わるため、自施設の体制に合わせて選ぶことが大切です。
会議はオンラインでもよいですか?
ビデオ通話が可能な機器を用いた実施でも差し支えありません。対面にこだわり過ぎず、継続しやすい方法で定期運用する方が実務的です。
協力医療機関には専用病床が必要ですか?
専用の病床を常に確保していることまでは求められていません。地域で在宅療養を行う者を受け入れる体制が確保されているか、という視点で整理すると理解しやすいです。
療法士は毎回会議に参加した方がよいですか?
毎回の出席が難しい場合でも、転倒、嚥下、活動量低下、呼吸状態などの観察情報を会議に乗せられる仕組みを作ると連携の質が上がります。全員参加より、必要情報が抜けない仕組みづくりを優先してください。
次の一手
このテーマは、制度文言を読むだけでは現場に落ちにくい領域です。まずは会議頻度と議事録の型を固め、そのうえで施設基準や改定情報の更新差分を追うと、準備が進めやすくなります。
参考資料
- 厚生労働省. 協力医療機関連携加算に係る要件変更について(報告). 2026.
- 厚生労働省. 第 255 回社会保障審議会介護給付費分科会(web 会議)資料. 2026.
- 厚生労働省. 令和 6 年度診療報酬改定の概要【同時改定】. 2024.
- 厚生労働省. 介護保険最新情報 Vol.1452. 2025.
- 厚生労働省. 介護保険最新情報 Vol.1418. 2025.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



