半盲・ USN ・視知覚障害は「見落としの原因」が違います
脳卒中後に「左側へぶつかる」「片側を見落とす」「机上ではできるのに病棟で事故が起きる」といった場面があると、半盲・半側空間無視( USN )・視知覚障害のどれが主役かで評価の進め方が変わります。結論からいうと、この 3 つはどれも “ 見落とし ” に見えても、見えていないのか、気づきにくいのか、見えているが意味づけしにくいのか が違います。
また、この 3 つは同時に重なることもあります。そのため、 1 つの机上検査だけで決め打ちせず、視野・単独刺激・同時刺激・机上課題・ ADL 観察の順で整理するのが安全です。高次脳機能の全体像は 高次脳機能評価ハブ にまとめていますが、本記事ではその中でも「まず何をどう見分けるか」に絞って整理します。
まずは 3 つの違いを早見表で整理します
現場で最初に迷いやすいのは、「見落としがある = すべて USN 」と読んでしまうことです。ですが、半盲は視野欠損、 USN は注意・空間認知の偏り、視知覚障害は視覚情報の統合や解釈の問題であり、同じ “ 左側が苦手 ” でも中身は同じではありません。
まずは下の表で、大づかみに違いをそろえておくと、その後のベッドサイド評価がぶれにくくなります。スマホでは表を横スクロールできます。
| 比較軸 | 半盲 | USN | 視知覚障害 | 臨床での読み方 |
|---|---|---|---|---|
| 主な問題 | 視野欠損で片側が見えない | 対側空間への注意が向きにくい | 見えていても意味づけ・空間処理が崩れる | 「見えない」「気づかない」「わかりにくい」を分けて考えます |
| 単独刺激 | 欠損側で一貫して落ちやすい | 単独では通ることもある | 刺激の存在は気づくことが多い | 単独提示でまず視野の土台を確認します |
| 同時刺激 | 単独と同じ側で落ちることが多い | 同時提示で対側だけ抜けやすい | 同時提示の影響は一定しにくい | DSS で「同時だと崩れるか」をみます |
| 探索行動 | 意識して頭部回旋・眼球運動で補いやすい | 探索開始側や視線が片側へ偏りやすい | 探索はしても図地・位置関係でつまずく | 探索の偏りそのものが所見になるかを見ます |
| 病識 | 見えにくさを自覚しやすい | 気づきが弱いことがある | 「見えているのにできない」と訴えることがある | 本人の訴えだけで切り分けないのが大切です |
| 机上課題 | 視野側に一貫した見落としが出やすい | 抹消課題・線分二等分・描画で偏りが出やすい | 模写、図地、位置関係で崩れやすい | 「どの課題で崩れるか」を分けて記録します |
| ADL | 同じ側へぶつかる、読字や移動で困りやすい | 更衣、摂食、車いす操作、移乗で取りこぼしや事故が出やすい | 物品の見分け、配置理解、操作手順で止まりやすい | 机上より ADL で悪化するなら USN を疑いやすくなります |
| 次の一手 | 視野評価・代償スキャン練習へ | ADL 観察・ CBS 系の生活評価へ | 視知覚の追加評価・ OT 的分析へ | 診断名ではなく「次の評価」を決めるために使います |
評価の順番は「見えないのか、気づかないのか、わかりにくいのか」で決めます
脳卒中後の視覚関連問題は、視野欠損、眼球運動障害、 neglect 、視知覚障害などが重なりやすいため、最初から細かな検査へ飛ぶよりも、順番を固定したほうが安全です。実務では、視力・眼鏡・覚醒・姿勢をそろえたうえで、単独刺激、同時刺激、机上課題、 ADL 観察へ進む流れが整理しやすくなります。
下の図版は、病棟で「左側へぶつかる・見落とす」と訴えたときに、最初にどこを見分けるかを 1 枚でまとめたものです。本文とあわせて使うと、半盲・ USN ・視知覚障害の切り分けがしやすくなります。
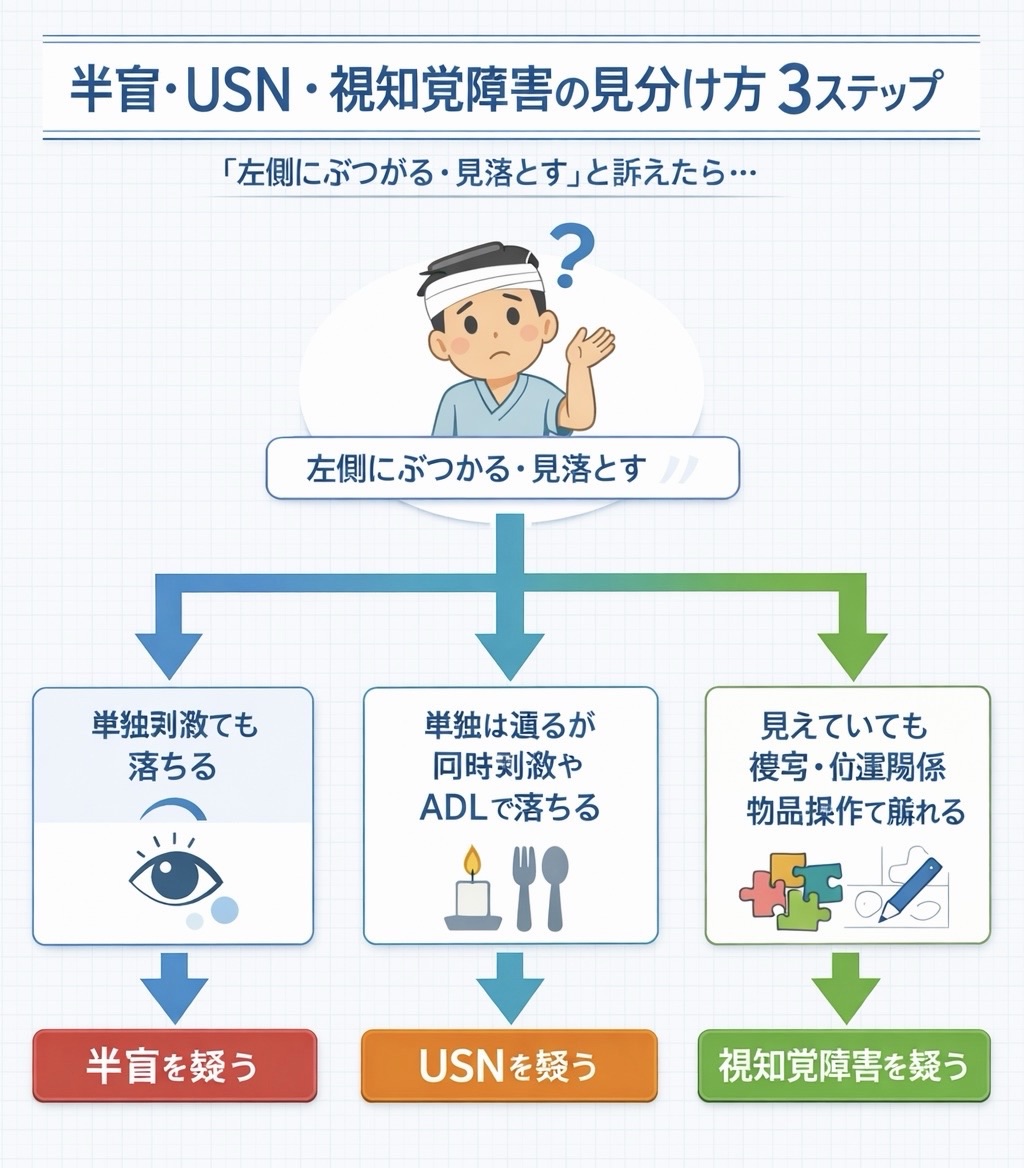
| 順番 | 何を見るか | 半盲を疑うサイン | USN を疑うサイン | 視知覚障害を疑うサイン |
|---|---|---|---|---|
| 1 | 視力・眼鏡・覚醒・姿勢 | 土台条件を整えても片側の見えにくさが残る | 姿勢や注意で成績がぶれやすい | 基本条件は整うが課題で崩れる |
| 2 | 単独刺激 | 欠損側で一貫して反応低下 | 単独では比較的通ることがある | 刺激の存在自体はわかることが多い |
| 3 | 同時刺激( DSS ) | 単独と同じ側で同様に低下 | 同時提示で対側だけ抜ける | 所見は一定しにくい |
| 4 | 机上課題 | 視野側に一貫した見落とし | 探索開始側・偏位・描画偏りが出やすい | 模写、図地、構成、位置関係で崩れる |
| 5 | ADL 観察 | 読字・歩行・移動で同側の障害物に接触 | 更衣、摂食、移乗、車いす操作で片側を飛ばす | 物品認知、配置理解、空間関係の処理で止まる |
半盲を疑いやすい所見
半盲では、まず単独刺激の段階で欠損側の見落としが比較的一貫しやすくなります。患者さん自身が「こちら側が見えにくい」「読んでいると行を飛ばす」「歩くと片側へぶつかる」と訴えることも多く、視野欠損の自覚があるケースでは半盲を先に疑いやすくなります。
もう 1 つのポイントは、代償が効きやすいことです。頭部回旋やスキャンを意識すると成績が上がる、環境を整えると接触が減る、という反応は半盲らしい所見です。ただし、半盲があるから USN がないとは言えません。視野欠損がベースにあり、その上に注意の偏りが重なることもあるため、単独刺激だけで終わらず、同時刺激と ADL まで確認します。
USN を疑いやすい所見
USN では、視野そのものよりも空間への注意配分や探索行動が崩れます。単独提示では反応できても、両側同時提示や会話しながらの移動など、負荷が上がる場面で対側だけ抜けやすくなります。机上では軽く見えても、病棟では更衣、摂食、車いす操作、方向転換で一気に問題が出るのが USN のやっかいなところです。
また、 USN は気づきの弱さを伴うことがあります。本人の訴えが乏しい、ぶつかっても理由がつながらない、正中がずれていても修正が弱い、といった所見は注意したい点です。机上課題だけで軽度に見えても、 ADL で事故が出るなら生活場面の重みを優先して読みます。
視知覚障害を疑いやすい所見
視知覚障害では、「見えているのにうまく扱えない」が主訴になりやすくなります。たとえば、物は見つけられるのに形や関係性がつかみにくい、模写が崩れる、重なった図から必要な情報だけを取り出しにくい、物品の向きや位置関係を取り違える、といった所見です。半盲や USN のように “ 片側だけ ” できれいに説明できないときに疑いやすくなります。
ここで大切なのは、視知覚障害を「見えにくさ」と混同しないことです。 basic な視覚入力が保たれていても、図地、構成、空間関係、対象認知などの処理が崩れると ADL は止まります。更衣で前後左右を取り違える、机上で配置を写せない、物品選択に時間がかかる、といった所見は OT 的な追加評価につなぎやすいポイントです。
ベッドサイドで迷ったときの見分け方
時間がない場面では、 1 つずつ検査名を増やすよりも、行動の違いを見るほうが実務的です。下の表は、 PT / OT / ST が病棟で引っかかりやすい所見を「どれ寄りか」で整理したものです。
スマホでは表を横スクロールできます。
| 観察場面 | 半盲を疑いやすい | USN を疑いやすい | 視知覚障害を疑いやすい | 次の一手 |
|---|---|---|---|---|
| 読字 | 行頭・行末を飛ばす、同側の読み落とし | ページ片側への注意が乗りにくい | 文字配列や配置の把握が崩れる | 視野と探索のどちらが主かを分ける |
| 歩行・車いす | 同じ側の障害物に接触しやすい | 方向転換や二重課題で片側への衝突が増える | 空間距離や位置関係の見積もりが不安定 | 単独歩行と二重課題で差をみる |
| 摂食 | 視野側の皿や配膳に気づきにくい | 片側だけ食べ残す、トレイ片側を無視する | 物品の識別や配置理解で止まる | 配膳位置を変えたときの変化をみる |
| 更衣 | 欠損側の袖や裾に気づきにくい | 片側の手順を飛ばす、片側の身体へ注意が向かない | 前後左右・上下の関係がつかみにくい | 身体図式と視知覚のどちらが主かを考える |
| 机上模写 | 欠損側の情報が取り込みにくい | 片側を省略しやすい | 全体構成や位置関係が崩れやすい | 模写・構成・図地課題を追加する |
現場の詰まりどころ:半盲っぽい USN 、 USN っぽい半盲
いちばん多い失敗は、単独刺激を見ないまま DSS や机上課題に入ることです。単独で見えていないのに、同時刺激で抜けたから USN と読むと、視野欠損を見落とします。逆に、机上で軽いから大丈夫と判断すると、 ADL で悪化する USN を取りこぼします。
もう 1 つは、 1 回の結果を固定化しすぎることです。姿勢、疲労、覚醒、眼鏡、痛み、声かけの量で結果は変わります。比較するときは、条件をそろえて再評価することが前提です。
| 場面 | OK | NG | 理由 |
|---|---|---|---|
| 最初の評価 | 視力・眼鏡・覚醒・姿勢をそろえてから始める | 条件をそろえずに机上課題へ入る | 土台条件が崩れると、すべての解釈がぶれます |
| 視野と注意 | 単独刺激 → 同時刺激の順でみる | DSS だけで USN と決める | 単独刺激の確認がないと半盲を見落とします |
| 机上と生活 | 机上のあとに ADL 観察で確かめる | 机上が軽い = 生活も軽いと判断する | USN は生活場面で悪化しやすいからです |
| 記録 | どの条件で、どの場面で、何が起きたかを書く | 「左無視あり」「半盲疑い」で終える | 次の担当者が再現しにくく、介入へつながりません |
カルテに残しやすい記録例
比較記事として大事なのは、診断名を断定することよりも、次に必要な評価や安全配慮が伝わる文章にすることです。カルテでは「どの条件で」「何が」「どの場面で」起きたかを書けると、チーム共有が一気に楽になります。
以下は、そのまま土台にしやすい短文例です。必要に応じて右 / 左、歩行 / 車いす、摂食 / 更衣などへ置き換えてください。
| 疑いやすい主役 | 記載例 | 補足ポイント |
|---|---|---|
| 半盲 | 単独刺激で左側反応低下あり。歩行時も左側障害物への接触傾向あり。頭部回旋の促しで接触減少。 | 単独刺激と代償の効きやすさを入れます |
| USN | 単独刺激は概ね反応可能。両側同時提示で左側反応抜けあり。摂食・更衣で左側取りこぼしを認め、二重課題で増悪。 | 同時刺激と ADL での増悪を書きます |
| 視知覚障害 | 視野欠損は主所見とならず、物品の位置関係理解と模写課題で誤りあり。更衣場面で前後左右の取り違えを認める。 | 認知・構成・空間関係の崩れを具体化します |
| 重複疑い | 左半盲に加え、同時提示および ADL で左側への注意低下を認める。視野欠損単独では説明しきれず、 USN 合併を疑う。 | 「単独では説明しきれない」を入れると整理しやすくなります |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
半盲と USN は同時にありますか?
あります。実際の臨床では、視野欠損と注意障害が重なって「単独でも落ちるし、同時刺激や ADL ではさらに悪化する」という形を取ることがあります。そのため、半盲か USN かを二者択一で考えるより、単独刺激・同時刺激・机上・ ADL のどこで崩れるかを分けて記録する方が実務的です。
DSS だけで USN と言ってよいですか?
DSS は有用ですが、それだけでは足りません。単独刺激で安定して見えているか、机上課題で探索の偏りがあるか、生活場面で片側の取りこぼしや衝突が起きるかまで見て初めて、 USN としての重みづけがしやすくなります。
線分二等分が正常なら USN は否定できますか?
否定はできません。線分二等分は USN の重要な入口ですが、課題特性や重症度、姿勢、疲労の影響も受けます。机上で軽くても病棟で強く出る例は珍しくないため、抹消課題や ADL 観察を組み合わせて判断します。
視知覚障害が疑われたら何を追加しますか?
模写、構成、図地、位置関係、対象認知、実際の更衣や物品操作などを追加します。施設で使える妥当性のある視知覚評価ツールがあれば活用しつつ、「どの処理で止まるか」を ADL と結びつけて残すと、 OT 評価や介入計画へつながりやすくなります。
次の一手
このテーマは、比較だけで終わらせず、各論へ落とすと臨床で使いやすくなります。
参考文献
- Canadian Stroke Best Practices. 8. Visual and Visual-Perceptual Impairment. Update 2025. https://www.strokebestpractices.ca/recommendations/stroke-rehabilitation-delivery/8-visual-and-visual-perceptual-impairment
- Rowe FJ, Hepworth LR, Aamodt AH, et al. European Stroke Organisation ( ESO ) guideline on visual impairment in stroke. European Stroke Journal. 2025;10(4):1087-1159. doi: 10.1177/23969873251314693
- Kerkhoff G, Schindler I. Hemi-neglect versus hemianopia. Differential diagnosis. Fortschr Neurol Psychiatr. 1997;65(6):278-289. doi: 10.1055/s-2007-996332 / PubMed: 9273345
- Pollock A, Hazelton C, Henderson CA, et al. Interventions for visual field defects in people with stroke. Cochrane Database Syst Rev. 2019;5(5):CD008388. doi: 10.1002/14651858.CD008388.pub3 / PubMed: 31120142
- Hazelton C, Thomson K, Todhunter-Brown A, et al. Interventions for perceptual disorders following stroke. Cochrane Database Syst Rev. 2022;11(11):CD007039. doi: 10.1002/14651858.CD007039.pub3 / PubMed: 36326118
- Stroke Foundation. Vision after stroke fact sheet. https://strokefoundation.org.au/what-we-do/for-survivors-and-carers/after-stroke-fact-sheet
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下