STEADI は「転倒予防の入口フロー」をそろえるために使います
STEADI は、転倒リスクを 1 つの点数で決める尺度ではなく、聞き取り → 実測 → 追加評価 → 介入 をつなぐための実務フレームです。外来や訪問、通所などで「まず誰を拾うか」「次に何を測るか」「どこで他職種連携につなぐか」をそろえたい場面で使いやすく、忙しい現場でも流れを固定しやすいのが強みです。
すでに TUG や 直立検査 を使っている職場でも、評価そのものを置き換える必要はありません。STEADI の役割は、既存の評価をやめることではなく、転倒リスク評価の入り口を標準化することにあります。まずは簡単なスクリーニングで拾い、必要に応じて gait ・ balance ・血圧・薬剤・環境まで広げる、という順番を共有できるだけでも運用はかなり安定します。
関連:転倒リスクを短時間で整理したい場合は、先に 転倒リスク評価の最小セット から全体像をつかむと、STEADI の位置づけが分かりやすくなります。
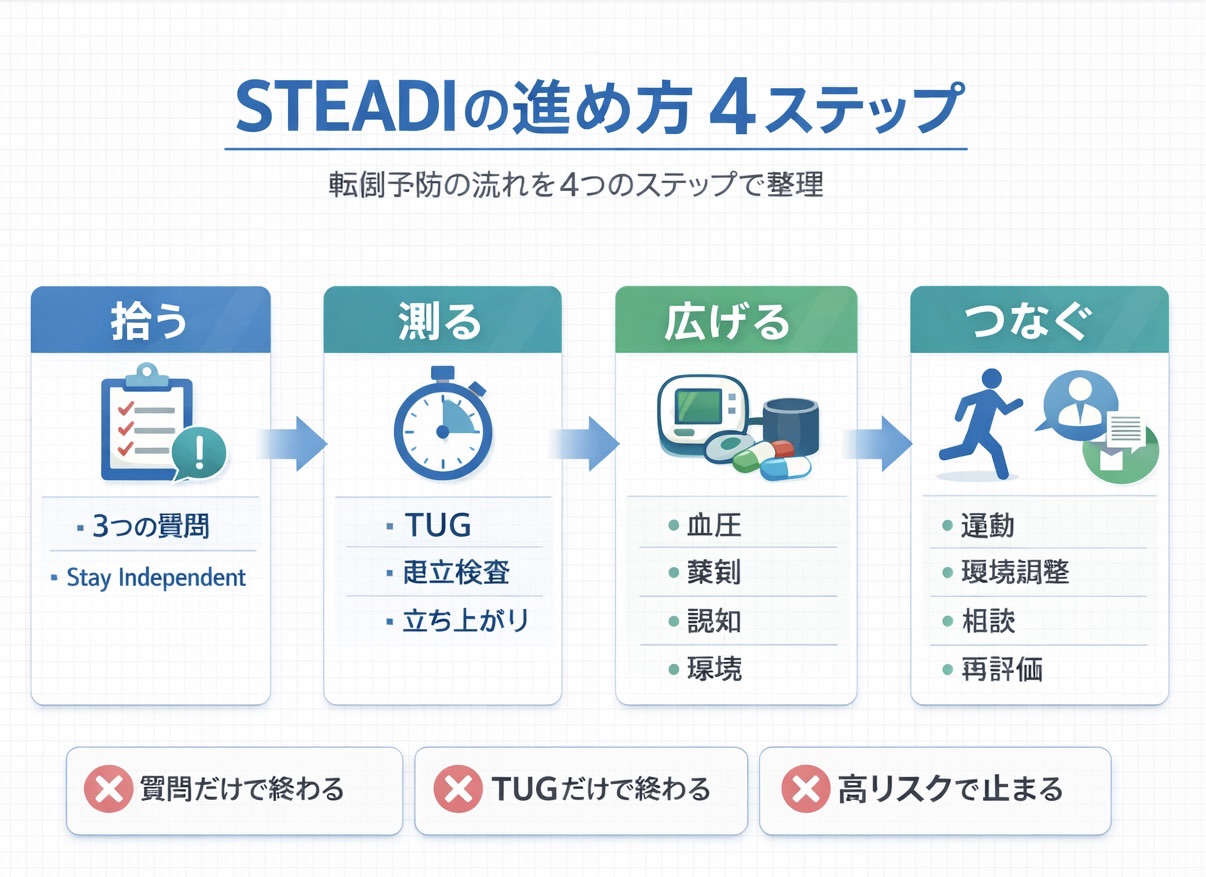
STEADI の全体像は「拾う→測る→広げる→つなぐ」の 4 段階です
現場で回しやすくするには、STEADI を細かい資料の集合として見るよりも、 4 段階の流れとして理解する方が実用的です。最初に転倒歴やふらつきを聞いて拾い、次に起立・歩行・バランスを短時間で測り、その結果に応じて血圧や薬剤、認知、環境などへ広げていきます。最後に大事なのは、評価で終わらせず、運動・生活指導・環境調整・受診や他職種相談へつなげることです。
この順番を守ると、「とりあえず TUG だけ測って終わる」「高リスクと書いたが次の一手が決まらない」といった詰まりが減ります。特に地域在住高齢者では、転倒の背景が単一要因ではないことが多いため、入口をそろえたうえで、必要な人だけに多因子評価へ進む設計が向いています。
※スマホでは表を左右にスクロールできます。
| 段階 | 何をみるか | 主な方法 | 次の一手 |
|---|---|---|---|
| 拾う | 転倒歴、ふらつき、転倒不安 | 3 つの質問、Stay Independent | at risk なら実測へ進む |
| 測る | 起立、歩行、静的バランス、下肢機能 | TUG、4-Stage、Chair Stand など | 異常や不安があれば追加評価へ |
| 広げる | 血圧、薬剤、視覚、足部、認知、排泄、環境 | 多因子評価 | 介入計画を絞る |
| つなぐ | 運動、生活指導、環境調整、相談 | 個別介入、他職種連携 | 再評価日を決める |
STEADI の流れを現場で使いたい方へ
記事を読みながら使えるように、STEADI の流れを 1 枚に整理した PDF を用意しました。スクリーニングから実測、多因子評価、次の一手までを紙で追える形にしているため、外来・訪問・通所での評価の型づくりに使いやすい構成です。
まずは PDF を開いて全体像を確認し、必要に応じて印刷してお使いください。記録用というより、評価の順番をそろえるためのフローシートとして使うと活かしやすいです。
まずはスクリーニング| 3 つの質問か Stay Independent で拾います
STEADI の入口では、いきなり測定に入るのではなく、まず転倒リスクを簡単に拾います。外来や訪問で使いやすいのは、過去 1 年の転倒歴、立位や歩行時のふらつき、転倒への不安を確認する 3 つの質問です。ここで 1 つでも気になる点があれば、実測や追加評価へ進む判断がしやすくなります。
もう少し系統立てて確認したい場合は、Stay Independent を使う方法があります。記事内で設問全文を並べる必要はありませんが、運用上は「質問票で拾ってから実測へつなぐ」流れが重要です。スクリーニングだけで終えるのではなく、入口で拾った情報を次の評価に渡すことが、STEADI を使う意味になります。
3 つの質問で確認したいこと
現場でまず確認しやすいのは、次の 3 点です。
- 過去 1 年で転倒したことがあるか
- 立位や歩行でふらつきを感じるか
- 転ぶことが心配で動作をためらうことがあるか
この 3 つは短時間で確認できるうえに、後の評価にもつながります。たとえば「夜間トイレで転ぶ」「外出時だけ不安が強い」「方向転換でふらつく」などの情報が取れれば、あとで見るべき項目を絞りやすくなります。
Stay Independent を使う場面
Stay Independent は、転倒に関わる日常生活上の気づきを広く拾いたいときに向いています。とくに、患者さん自身は「転倒しそう」とは言わなくても、実際には歩行不安や活動制限が隠れていることがあるため、質問票を挟むと入りやすい場面があります。
運用としては、質問票の点数や回答を見て、「そのまま終了」でなく「何を追加で見るか」に結びつけることが大切です。点数の解釈だけに寄せるよりも、回答内容を見て、歩行・バランス・環境・恐怖感のどこに重心を置くかを決める使い方が実務向きです。
次に何を測るか|既存記事とつながる評価を主役にすると回しやすいです
STEADI の assessment では、gait ・ strength ・ balance を短時間で確認することが基本になります。ただし、新しいテストを無理に増やす必要はありません。すでにブログ内でも整理している TUG や 直立検査 は、STEADI の流れにもそのまま乗せやすく、現場導入のハードルが低い評価です。
ポイントは、「どのテストが最強か」を決めることではなく、その人の転倒リスクを次の一手に結びつけられるかです。歩行全体をまとめて見たいなら TUG、静的バランスの保持能力をシンプルに見たいなら直立検査、下肢機能の補足が必要なら立ち上がり系の評価を追加する、という考え方にすると運用しやすくなります。
※スマホでは表を左右にスクロールできます。
| 評価 | 見やすいこと | 向いている場面 | 次に考えること |
|---|---|---|---|
| TUG | 起立、歩行、方向転換、着座をまとめて確認しやすい | 外来、通所、病棟、訪問の入口 | 歩行補助具、方向転換、二重課題、恐怖感 |
| 直立検査 | 静的バランスを段階で見やすい | 保持能力を短時間で見たい場面 | 支持基底面、視覚依存、足位、環境設定 |
| 立ち上がり系 | 下肢機能や持久性の補足 | 立ち上がり不安や下肢筋力低下が目立つ場面 | 椅子条件、反復性、疲労、ホームエクササイズ |
まず TUG が向く場面
TUG は、起立・歩行・方向転換・着座を一連で見ることができるため、「何が危ないのか」を短時間で把握しやすい評価です。転倒リスクの入口では、細かい分析よりも、まず危険な場面がどこにあるかを見つけることが大事なので、導入として相性が良いです。
ただし、時間だけで判断を固定すると、歩幅の狭さ、方向転換の迷い、着座時の勢いなどを見落としやすくなります。記録では数値だけでなく、どの場面でふらついたかまで残しておくと、介入につながりやすくなります。
直立検査が向く場面
直立検査は、支持基底面を狭くしたときの保持能力を見やすく、静的バランスの段階づけに向いています。歩行場面での不安が強い人でも、まずは安全な条件で保持能力を確認したいときに使いやすい評価です。
外来や病棟では、「歩けるかどうか」だけでなく「止まって立てるか」を見ておくと、方向転換や立位保持を伴う日常動作の危険場面を拾いやすくなります。静的バランスが不安定なら、歩行評価の解釈も変わってきます。
STEADI で終わらせない追加評価|多因子でみると次の一手が決まります
STEADI の価値は、質問票や短時間テストだけではありません。むしろ重要なのは、スクリーニングや実測で気になった人に対して、どこまで多因子で広げるかを決められることです。転倒は 1 つの原因で起きるとは限らず、低血圧、薬剤、視覚、排泄、足部、認知、低栄養、住環境などが重なって起きることが多いため、評価の視野を広げる必要があります。
ここで全部を細かく調べる必要はありません。現場では、「この人は何が主因になりそうか」を絞ることが大切です。リハ職としては、gait ・ balance ・ functional ability を主軸にしつつ、気になる所見があれば看護師、医師、薬剤師、栄養士、家族へつなぐ、という運用が現実的です。
※スマホでは表を左右にスクロールできます。
| 視点 | 現場で確認したいこと | 詰まりどころ | 次の一手 |
|---|---|---|---|
| 血圧 | 起立時症状、臥位・立位の変化 | 立位前後で確認していない | 起立性低血圧の評価 へつなぐ |
| 薬剤 | 鎮静、降圧、睡眠薬、多剤 | 服薬状況が曖昧 | 医師・薬剤師へ相談する |
| 視覚・足部 | 見えにくさ、履物、足部痛、足趾機能 | 歩行だけ見て終わる | 環境と履物を含めて調整する |
| 認知・不安 | 注意低下、せん妄、転倒恐怖感 | 身体機能だけで解釈する | 家族情報や観察場面を増やす |
| 栄養・水分 | 食事量、水分、体重減少、脱水傾向 | 転倒評価と切り離している | 食事・水分・低栄養リスクも確認する |
| 環境 | 寝室、トイレ、浴室、夜間導線 | 病院内だけ見ている | 家屋調査や環境調整につなぐ |
最低限そろえたい追加評価
最低限そろえたいのは、臥位・立位血圧、薬剤、視覚、足部・履物、認知や気分、排泄、食事・水分、歩行・バランス・筋力、住環境です。全部を同じ深さで行う必要はありませんが、転倒が単発ではなく繰り返される人、夜間やトイレで転びやすい人、恐怖感が強い人では、身体機能だけでは説明できないことが少なくありません。
評価の幅を広げるときは、「誰がどこまで確認し、どこから相談するか」を決めておくと混乱しにくくなります。リハ職が見つけた問題を、記録やカンファレンスで共有し、他職種が介入しやすい形に変えることが実務では重要です。
結果の見方は「高リスクを決めること」より「次の一手を決めること」です
転倒リスク評価では、数値や質問票の点数だけで「高リスク」とラベルを貼って終わると、介入に結びつきにくくなります。大切なのは、どの要因がこの人の転倒につながりやすいかを整理し、次の一手を決めることです。たとえば歩行中の方向転換が危ないのか、立位保持が難しいのか、夜間移動と排泄が問題なのかで、介入の優先順位は変わります。
また、転倒は「 1 回だけ起きたか」「繰り返しているか」でも見方が変わります。単発転倒であっても、ふらつきや歩行不安が続いているなら運動や環境調整を考えるべきですし、年に複数回転んでいるなら、より広い多因子評価が必要です。つまり、結果の見方は診断名のように固定するよりも、再発を防ぐ行動へつなげることが主役になります。
評価後に決めたいこと
- 運動介入を始めるか
- 歩行補助具や環境設定を見直すか
- 血圧、薬剤、排泄、栄養などを他職種へ相談するか
- 家族や介護者へ共有するか
- いつ再評価するか
この 5 つまで決めておくと、評価が「測っただけ」で終わりにくくなります。現場では、再評価日まで書いておくと、対応の継続性が出やすくなります。
よくある失敗は「TUG だけで終わる」「高リスクと書いて終わる」です
転倒リスク評価で多い失敗は、TUG や質問票を実施した時点で満足してしまうことです。数値は取れていても、何が危ないのか、何を変えるのかが見えていなければ、評価の価値は下がります。たとえば、時間だけ記録して方向転換のふらつきを書かない、立位での血圧変化を見ない、夜間導線の情報がないまま介入に入る、という流れは現場で起こりやすいです。
もう 1 つの失敗は、「高リスク」と記録しただけで、誰が何をするかが決まっていないことです。運動、環境調整、服薬相談、家族指導のどれが主役かを決めないと、チームで共有しづらくなります。評価の目的は、危険を指摘することより、転ばないための実行可能な形へ落とすことです。
※スマホでは表を左右にスクロールできます。
| よくある失敗 | なぜ困るか | 修正ポイント |
|---|---|---|
| 質問だけで終わる | 実際の動作能力が分からない | 最低 1 つは実測を入れる |
| TUG だけで終わる | 血圧、薬剤、環境などを見落とす | 気になる人は多因子評価へ広げる |
| 数値だけ記録する | 危険場面が共有されにくい | ふらついた場面や条件を書く |
| 高リスクで止まる | 介入や相談につながらない | 次の一手と再評価日まで決める |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
STEADI は病棟でも使えますか?
使えますが、もともとは地域在住高齢者の転倒予防を意識した入口フローとして理解すると分かりやすいです。病棟では、そのまま当てはめるよりも、夜間離床、排泄、せん妄、点滴やライン類、入院後の状態変化など、病棟特有の因子を追加して運用する方が実務向きです。
TUG と直立検査は両方必要ですか?
必ずしも両方が必要とは限りません。まずは職場で回しやすい主役評価を 1 つ決め、必要に応じて補完評価を追加する形で十分です。歩行全体をまとめて見たいなら TUG、静的バランスを段階で見たいなら直立検査が向いています。
Stay Independent を記事内に全文掲載した方がよいですか?
記事では、設問全文を並べるよりも、何を拾う質問票なのか、どのように次の評価へつなぐかを整理する方が読者利益が大きいです。本文は使い方と解釈に重点を置き、必要に応じて公式資料へ案内する構成が安全です。
どの人を多因子評価まで広げるべきですか?
転倒歴がある人、歩行や立位で明らかな不安定さがある人、転倒への不安が強い人、夜間や排泄動作で危険が高い人、複数回転倒している人は、身体機能だけで終わらせず、多因子評価まで広げた方が次の一手を決めやすくなります。
次の一手
STEADI を入口として使うなら、次は「どの評価を主役にするか」「多因子評価をどこまで広げるか」を整理すると運用が安定します。続けて読むなら、まずは TUG の評価方法、静的バランスの入り口を固めたいなら 直立検査の見方、忙しい現場で最小限の構成を作りたいなら 転倒リスク評価の最小セット がおすすめです。
起立時のふらつきや朝の立ちくらみが気になる症例では、起立性低血圧の評価 まで広げると、転倒リスクの解釈が変わることがあります。評価は 1 回で完成させるよりも、入口をそろえて、必要な人だけ深くみる形にすると続けやすいです。
参考文献
- Centers for Disease Control and Prevention. STEADI Algorithm for Fall Risk Screening, Assessment, and Intervention. CDC. Accessed April 20, 2026. 公式 PDF
- Centers for Disease Control and Prevention. Clinical Resources | STEADI – Older Adult Fall Prevention. CDC. Updated July 28, 2025. Accessed April 20, 2026. 公式ページ
- Centers for Disease Control and Prevention. POCKET GUIDE Preventing Falls in Older Patients. CDC. Accessed April 20, 2026. 公式 PDF
- National Institute for Health and Care Excellence. Falls: assessment and prevention in older people and in people 50 and over at higher risk. NICE Guideline NG249. Published April 29, 2025. Accessed April 20, 2026. ガイドライン
- National Institute for Health and Care Excellence. Falls: assessment and prevention in older people and in people 50 and over at higher risk. NICE Guideline NG249 PDF. Published April 29, 2025. Accessed April 20, 2026. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下