喀痰吸引の適応判定|代替策と中止基準(PT/OT/ST)
このページで答えるのは、「いま吸引が必要か」「まず代替でよいか」「どこで中止するか」の 3 点です。単独所見で即決せず、評価 → 代替 → 必要時のみ吸引 → 再評価の順で判断をそろえるための実務ページとして整理しました。
一方で、挿入長・陰圧・実施時間・閉鎖式/開放式の具体操作はこのページでは深掘りしません。口腔・鼻腔・人工気道をまたぐ「要否判断」に絞り、チームで同じ基準を使えることを優先します。
評価の型は、個人の努力だけで身につくとは限りません。
教育体制がない、相談相手が少ない、観察・記録・再評価の見本に触れにくいと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
PT キャリアガイドを見る吸引の適応判定:観察セットで決める
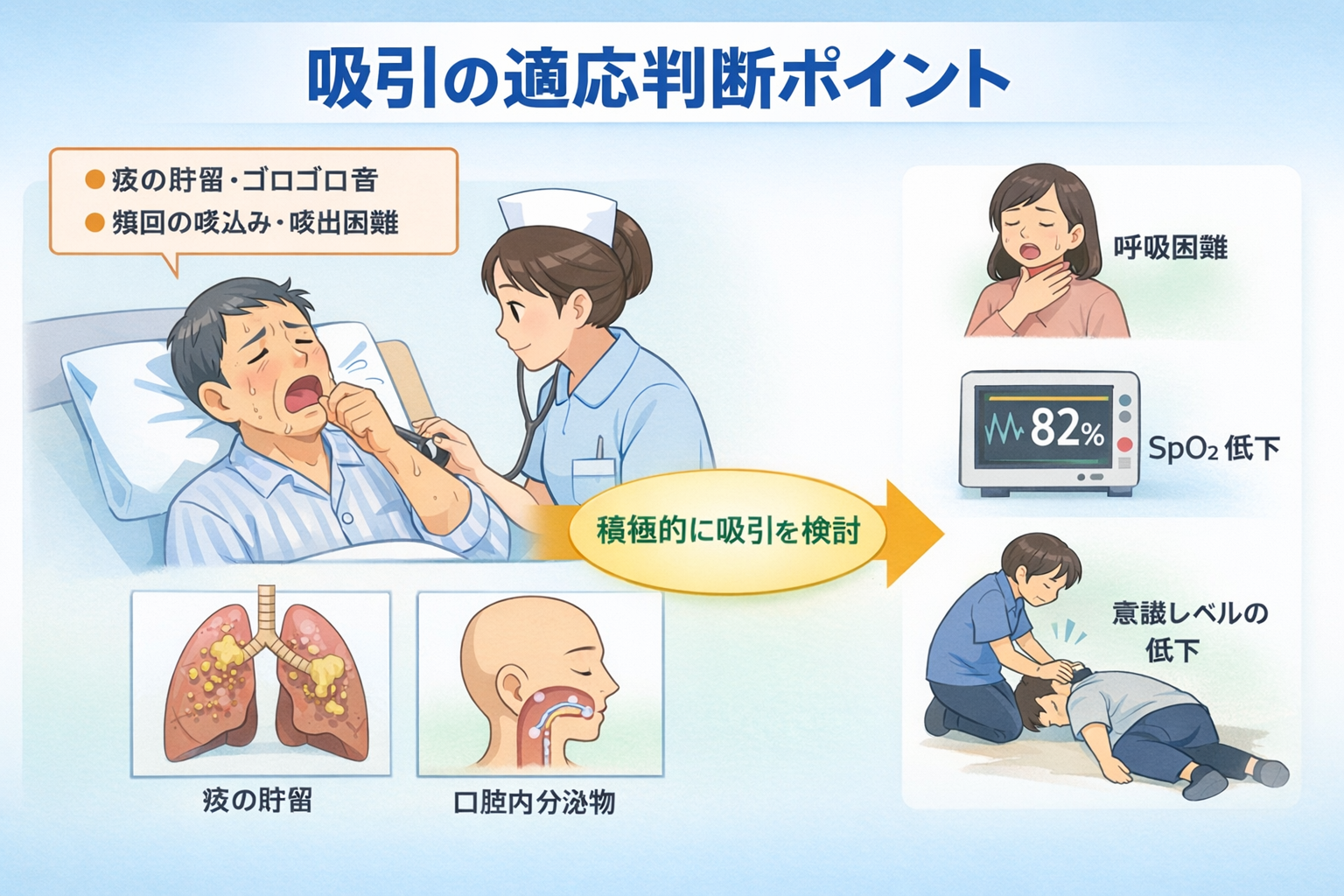
“必要時吸引” の根拠は、単独所見ではなく観察セット(見る・聴く・測る)の総合判断でそろえます。現場で迷いにくいのは、毎回おおむね同じ順番で確認することです。
- 呼吸音/分泌音:湿性ラ音、気道内分泌の移動音、喉頭のゴロつき。
- 努力呼吸/姿勢:呼吸補助筋の使用、起座での呼吸苦軽減、胸郭運動の左右差。
- 酸素化/換気の兆候:SpO₂ のトレンド、呼吸数の上昇、発話の途切れ、表情・反応。
- 咳嗽力・排出可否:指示に従う咳の質、ハフでの移送、自己喀出の成否。
- 分泌物の性状:量(少/中/多)、粘稠、膿性、悪臭、血性。
- 誤嚥兆候:嚥下後の湿性嗄声、咳嗽、口腔内貯留、体位での変化。
まずは 1 〜 2 分で観察セットを回し、非侵襲的代替で改善できる余地があるかを見ます。それでも安全が担保できない、もしくは排出が成立しないときにのみ、必要時吸引へ進みます。
非侵襲的な代替戦略(まず試す)
吸引は目的ではなく、気道開通と分泌物排出を成立させるための手段です。したがって、先に非侵襲的代替で改善するなら、その方が侵襲を減らせます。
- 体位ドレナージ:重力を利用し区域ごとに短時間で切替。前後で呼吸音・呼吸数・ SpO₂ を再確認します。
- ハフ・咳介助:低〜中流速のハフ → 咳。介助は胸郭・腹部をタイミング良く合わせ、苦痛が強ければ中止します。
- ACBT:呼吸制御 → 胸郭拡張 → ハフ。めまい・疲労が強ければ中断し、呼吸制御へ戻します。
- PEP / 加湿:乾いた分泌物や移送不良が目立つときに検討。設定や適応は施設手順を優先します。
いずれも「やったかどうか」ではなく、やる前後で何が変わったかを必ず見ます。改善があれば再評価へ進み、改善が乏しく安全が担保できないときに必要時吸引を検討します。
吸引の中止・延期の基準(安全側に倒す)
- SpO₂ が急落、呼吸困難の急激な増悪、チアノーゼ出現。
- 徐脈・頻脈・血圧の急変、意識レベルの悪化。
- 鼻出血・粘膜損傷疑い、激しい疼痛や不快の訴え。
- 指示理解不能で抵抗が強く、固定や抑制が必要になりそうなとき。
中止した場合は、体位・酸素化・不安軽減を優先し、安定後に評価へ巻き戻すのが原則です。無理に続けるより、何が悪化サインだったかを記録して次回判断に残す方が実務的です。
判定 → 代替 → 必要時吸引 → 再評価の流れ
判断をぶらしにくくするには、流れを固定しておくのが有効です。チームで共有しやすい最小単位は、次の 4 ステップです。
- 判定:観察セットで、排出不良と安全性の低下が本当にあるかを確認する。
- 代替:体位調整、ハフ・咳介助、 ACBT 、加湿などの非侵襲的手段を先に試す。
- 必要時吸引:代替で改善せず、安全が担保できないときのみ移行する。
- 再評価:呼吸音、 SpO₂ 、呼吸数、表情、分泌の変化を確認し、次の対応を決める。
この順番を崩さずに記録まで残すと、「なぜ吸引したか」「なぜ見送ったか」を説明しやすくなります。
モニタリングと共有(観察・報告の要点)
- 観察:SpO₂ 、呼吸数、顔色・表情、会話・反応、体位変化での症状、分泌の量/性状。
- 報告:適応根拠 → 代替の内容 → 必要時吸引の有無 → 再評価の結果 → 合併症の有無。
- チーム共有:「必要時吸引」の基準と中止基準をミニポスター化し、複数部署で同じ言葉を使う。
現場の詰まりどころ(失敗を増やすポイント)
失敗が増えやすいのは、「定時だから吸引」と「単独所見で即決」が混ざる場面です。判断をそろえるには、観察セット・まず試す代替・中止基準の 3 点を先に固定しておく必要があります。
- 観察セットを固定せず、その場の印象だけで決める。
- 中止基準が曖昧で、代替より先に吸引へ進んでしまう。
- 呼吸所見の拾い方そのものに不安があるときは、呼吸理学療法の評価項目で観察順を先にそろえる。
適応・代替・中止のチェックリスト
※スマホは表を横スクロールできます。
| 判定要素 | 臨床の示唆 | まず試す代替(非侵襲) | 中止・延期の目安 | 次の評価 |
|---|---|---|---|---|
| 呼吸音/分泌音 | 湿性ラ音・ゴロつきが強い | 体位ドレナージ → ハフ | 咳や苦痛が急増 | 音の変化・自覚の軽減 |
| SpO₂ ・呼吸数 | 酸素化の低下傾向 | 体位最適化・呼吸制御 | 急落・チアノーゼ | トレンドの改善 |
| 咳嗽力 | 排出が弱い/疲労 | 介助下の咳・ハフ練習 | 疲弊・意識の低下 | 排出可否の改善 |
| 分泌性状 | 粘稠・量が多い | 加温加湿・口腔ケア | 血性・悪臭の増悪 | 量・粘稠の軽減 |
| 誤嚥兆候 | 嚥下後の湿性嗄声 | 姿勢調整・口腔清掃 | 激しい窒息感 | 兆候の消失 |
ダウンロード|吸引の適応判定 記録シート(A4)
観察セット、まず試す代替、中止基準、再評価メモを 1 枚で残せる記録シートです。申し送りや再評価の抜け漏れを減らしたいときに使いやすい形にしました。
プレビューを開く
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
定時で回る吸引は必要?
いいえ。原則は必要時吸引です。呼吸音・分泌・ SpO₂ ・咳嗽力・誤嚥兆候のセットで判定し、まず非侵襲的代替を試します。
プレ酸素化は毎回必要?
毎回一律ではありません。低酸素リスクが高いときに短時間で検討します。酸素投与は目的ではなく安全確保の手段であり、投与後は必ず再評価します。
鼻出血が続くときの対処は?
無理な挿入は避け、体位や加湿で代替します。中止基準に該当する場合は中止し、医師・看護師と連携の上で再評価します。
代替で改善しなかったら?
安全が担保できないと判断すれば必要時吸引へ移行します。その際も短時間・最小侵襲を徹底し、直後の再評価をルーチン化します。
次の一手(同ジャンル)
参考文献
- Blakeman TC, et al. AARC Clinical Practice Guideline: Suctioning of the Airway. Respir Care. 2022;67(2):258–271. https://doi.org/10.4187/respcare.09548
- 日本呼吸療法医学会. 気管吸引ガイドライン 2023(改訂第 3 版). 2023-12-27. PDF / Minds 掲載情報
- 厚生労働省. 喀痰吸引等研修テキスト:口腔・鼻腔吸引の手順ほか. 公式 PDF
- McIlwaine M, et al. Airway clearance techniques in chronic respiratory conditions: a state-of-the-art review. Respir Med. 2017;123:147–154. https://doi.org/10.1016/j.rmed.2016.12.012
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



