- 土肥・アンダーソンの基準は「中止の暗記」ではなく、“止めどころの型”をそろえるために使います
- まず押さえる 3 つ:禁忌/即時中止/一時中断、そして「症状→変化→回復」
- 土肥・アンダーソン基準の早見(成人の運用目安)
- 中止・注意・継続の判断フロー:迷う所は「症状→変化→回復」でつぶす
- 判断フロー図:症状→変化→回復→報告(現場で迷わない型)
- 現場の詰まりどころ:よくある失敗を「運用の型」で潰します
- 実施前チェック:バイタルは「条件固定」で差が出ます
- よく迷うケース:β 遮断薬・心房細動・SpO₂ 低下は「心拍だけ」に寄せない
- 中止判断を “ 次回につなげる ” 記録:SBAR の最小セット
- 土肥・アンダーソン基準の記録シート PDF
- 配布物は「基準表の配布」ではなく「判断記録シート」にすると現場で使いやすいです
- よくある質問(FAQ)
- 次の一手
- 参考文献
- 著者情報
土肥・アンダーソンの基準は「中止の暗記」ではなく、“止めどころの型”をそろえるために使います
結論として、土肥・アンダーソンの基準は「数値を覚える」ための表ではなく、禁忌/即時中止/一時中断の 3 区分で症状→変化→回復の順に判断をそろえるための運用フレームです。これが揃うと、離床や運動負荷の場面で「止める/止めない」がブレにくくなり、転倒・循環イベント・過負荷を減らしやすくなります。
本記事では、早見表だけで終わらせず、迷いが出る場面(β 遮断薬・心房細動・SpO₂ 低下)と、中止判断を次回につなげる記録(SBAR)、さらに現場で使う配布物は“基準表の丸写し”ではなく“判断記録シート”にするという実務的な考え方まで、現場で回る形にまとめます。
まず押さえる 3 つ:禁忌/即時中止/一時中断、そして「症状→変化→回復」
土肥・アンダーソン基準を運用するときは、絶対値だけで ○ × を決めないのがコツです。安全管理は「その日の状態」と「経過」で意味が変わるため、まずは区分(禁忌/即時中止/一時中断)を決め、次に症状→変化→回復の順で判断すると、チーム内のブレが減ります。
目安として、症状が強ければ変化量が小さくても中止寄り、症状が軽くても回復しなければ当日中止寄りです。最終判断は主治医指示と施設プロトコルを優先しつつ、判断の「型」をそろえる目的で使います。
土肥・アンダーソン基準の早見(成人の運用目安)
まずは開始前(禁忌)/実施中(即時中止)/境界(いったん止めて再開)の 3 つで整理すると、現場の判断が速くなります。表は横にスクロールできます(スマホ)。
| 判断区分 | 所見・指標(例) | 現場での動き |
|---|---|---|
| 開始を見合わせる(禁忌) |
|
その場で「やらない」判断です。主治医と再開条件(数値・症状・酸素条件)をすり合わせます。 |
| 実施中に即時中止 |
|
即中止 → 安静 → BP / HR / SpO₂ を再測 → 経過を記録 → 主治医へ報告します。 |
| 一時中断(回復後に再開) |
|
いったん止めて回復待ち。2 分安静で改善しなければ当日中止、改善すれば低強度で再開します。 |
中止・注意・継続の判断フロー:迷う所は「症状→変化→回復」でつぶす
数値だけで「 ○ / × 」にすると、チーム内で基準がぶれやすくなります。迷いやすい場面は、次の順番でつぶすと判断がそろいます。
- 開始前:安静の条件をそろえた測定 → 症状の有無 → 禁忌に該当しないか
- 実施中:症状 → 変化の大きさ → 回復するか(変化が小さくても症状が強ければ中止)
- 止める判断:即時中止ならその日の負荷は終わり。境界なら一時中断 → 回復後に低強度で再開
- 次回に活かす:どの姿勢で/どの強度で/どの時点で/何が起きたかを残し、再開条件を明文化
判断フロー図:症状→変化→回復→報告(現場で迷わない型)
土肥・アンダーソン基準は「数値の暗記」より、症状→変化→回復→報告の順で判断をそろえると運用が安定します。下の図は、チームで共有しやすい最小形です。
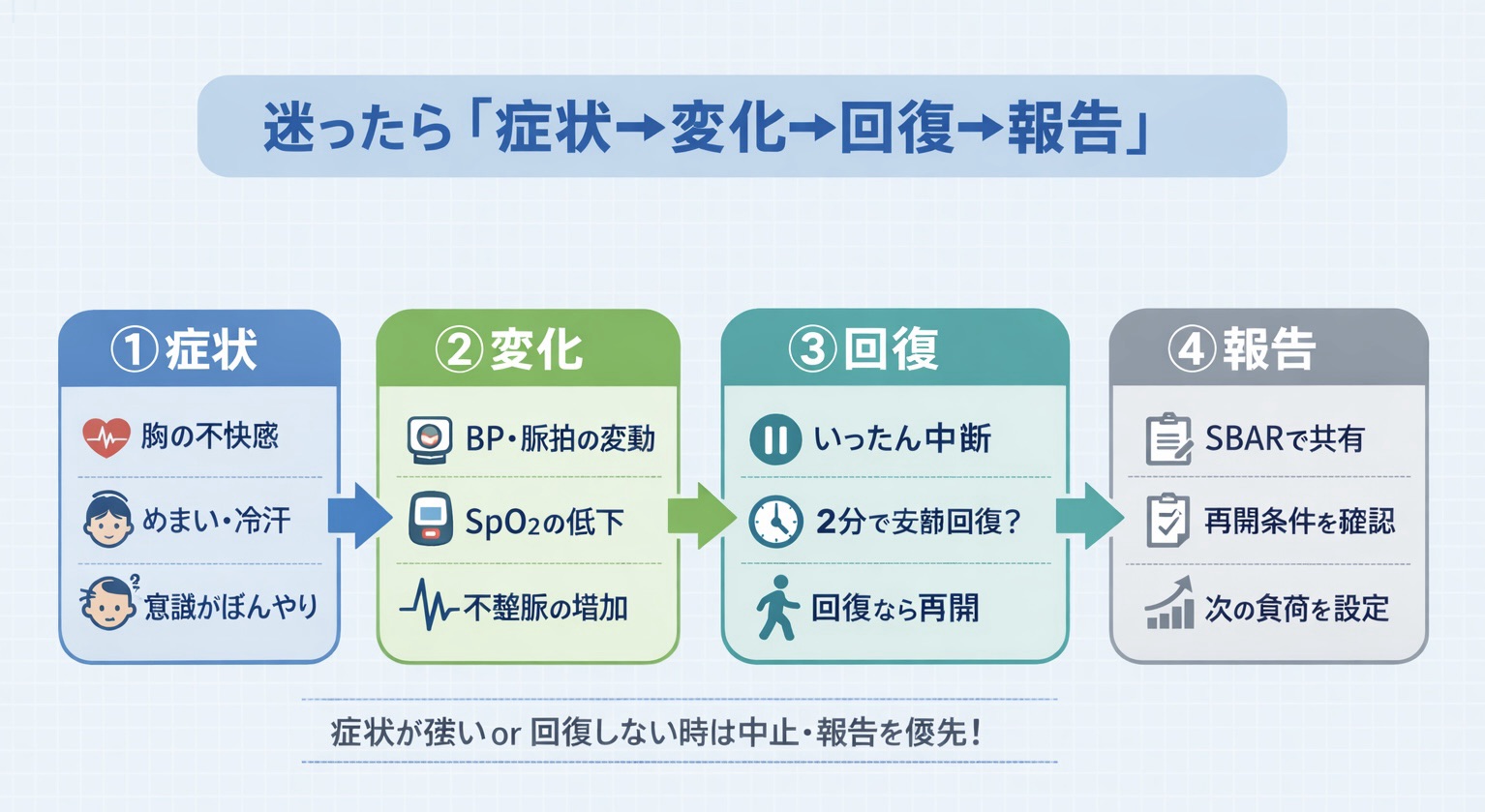
現場の詰まりどころ:よくある失敗を「運用の型」で潰します
ここは “ 読ませるゾーン ” です。リンクは 3 本までに絞り、迷いを増やさない形にします。
よくある失敗:止めどころがブレる “ 4 パターン ”
| 詰まりどころ | 起きやすい失敗 | 対策(運用の型) | 記録ポイント |
|---|---|---|---|
| 数値だけで判断 | 「120 /分」「200 mmHg」だけで機械的に止める/逆に無視する | 絶対値+ベースラインからの変化+症状の 3 点で判定 | 安静値、実施中の推移、症状の出現時刻 |
| 測定条件がバラバラ | 座位が安定する前に測る/会話しながら測る/姿勢が毎回違う | 体位と安静時間を固定(例:同一体位で 5 分) | 体位、測定時刻、酸素条件( L /分 など) |
| β 遮断薬や AF で迷う | 心拍が上がらない=安全と誤解/不規則で追えない | RPE・症状・BP・SpO₂を主指標にし、心拍は補助として扱う | RPE、息切れ、胸部不快、SpO₂ 低下の有無 |
| 中止の学びが残らない | 「中止」だけ記載して、次回も同じ議論になる | 中止の根拠と回復経過を短く残し、再開条件を決める(SBAR が便利) | 中止理由、安静での回復、医師指示の内容 |
回避の手順:再開条件を “ その場で ” 決めて持ち帰る
一時中断が起きたときは、「落ち着いたら再開します」で終わらせないのがポイントです。回復したか(何分で)/再開するなら強度はどこまで/同条件で測るための固定情報をセットで決めると、次回の安全と効率が上がります。
- 回復チェック:安静 2 分で症状が軽くなるか、BP / HR / SpO₂ が戻るか
- 再開するなら:低強度・短時間から(再発しないか確認)
- 再発する/回復しない:当日中止 → 報告 → 次回条件の明文化
実施前チェック:バイタルは「条件固定」で差が出ます
土肥・アンダーソン基準を運用するときに一番大事なのは、測定条件をそろえて「変化」を拾うことです。条件がそろわないと、正しい判断ができません。
- 測定順:安静 BP → HR(規則性も確認)→ SpO₂ → 体温 → 自覚症状
- 体位と安静:同じ体位で 5 分ほど安静。脚組み・会話・直前の体位変換を避けます。
- 酸素条件:酸素投与がある場合は、流量とデバイスを必ずセットで記録します。
- 起立性低血圧が疑わしい:臥位 → 座位 → 立位で段階的に確認し、めまい・冷汗・悪心が出たら即中断します。
よく迷うケース:β 遮断薬・心房細動・SpO₂ 低下は「心拍だけ」に寄せない
「数字は大丈夫なのに不安」「いつも中止ばかりで進まない」は、判断の軸が 1 つしかないと起きやすいです。迷う症例は、心拍だけに寄せないのがコツです。
- β 遮断薬:HR が上がらないのに息切れが強い → HR ではなく RPE・症状・BP・SpO₂ を主軸にして判断する。
- 心房細動( AF ):数が読めず不安 → 「症状の有無+推移(変化)+回復」で中断/中止を決め、SBAR で共有する。
- SpO₂ 低下:一瞬下がって戻る vs 戻らないで迷う → 2 分安静で回復しなければ当日中止、回復するなら低強度で再開する。
中止判断を “ 次回につなげる ” 記録:SBAR の最小セット
中止判断は「止めた」だけではもったいないです。次回の安全と効率を上げるには、誰が読んでも同じ判断になる情報を短く残します。
| 項目 | 書き方(例) | ねらい |
|---|---|---|
| 状況( S ) | 「歩行練習 3 分で息切れと動悸が出現」 | いつ・何で起きたかを固定 |
| 背景( B ) | 既往、内服(β 遮断薬など)、酸素条件、安静値 | 同じ数字でも意味が違うため |
| 評価( A ) | BP / HR / SpO₂ の推移、症状の強さ、顔面蒼白・冷汗など | 中止根拠を再現可能に |
| 依頼( R ) | 再開条件、負荷上限、観察指示、追加検査の要否 | 「明日どこまでやってよいか」を明文化 |
土肥・アンダーソン基準の記録シート PDF
配布物は、基準表をそのまま並べるのではなく、症状・変化・回復・報告を 1 枚で残せる判断記録シートとして使うと、現場で運用しやすくなります。下の PDF は、開始前の確認から中止後の記録までを 1 枚で残せる形にまとめたものです。
配布物は「基準表の配布」ではなく「判断記録シート」にすると現場で使いやすいです
このテーマで配布物を作るなら、基準の表をそのまま配るよりも、中止判断を残せる記録シートにした方が実務に合います。現場で必要なのは、一覧の再掲よりも、症状・変化・回復・報告を同じ型で残せることだからです。
具体的には、開始前の安静値、実施中の変化、症状の出現時点、中断後の回復、医師へ共有した内容を 1 枚で残せる形にすると、次回の再開条件までつなげやすくなります。公式資料は記事内で確認できるようにして、配布物は自施設で使いやすいオリジナルの補助ツールとして設計すると運用しやすいです。
| 配布物の考え方 | 載せる内容 | ねらい |
|---|---|---|
| 判断記録シート型 | 安静値、症状、変化、回復、報告内容、次回条件 | チームで止めどころをそろえやすい |
| チェックリスト型 | 開始前確認、途中中断時の観察、報告の抜け防止 | 新人教育と申し送りに使いやすい |
| 避けたい形 | 基準表だけを並べた一覧、数値だけの丸暗記用シート | 実際の判断や記録につながりにくい |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 「積極的なリハ」と「無理をさせる」は何が違いますか?
積極的なリハは、機能回復に必要な刺激を安全域の中で十分に入れることです。無理をすることではありません。土肥・アンダーソン基準を使うと「止めどころ」が明確になり、むしろ安全に攻めるための共通言語になります。
Q2. 心拍が上がらない(β 遮断薬)ときは、何を見ればいいですか?
心拍だけで強度を決めると過小/過大評価になりやすいです。RPE( 6–20 スケール )、息切れや胸部不快、BP と SpO₂ の推移を主軸にし、心拍は補助として扱うと判断が安定します。
Q3. 一時中断のあと、どれくらいで再開してよいですか?
目安は「安静で回復するか」です。軽症状でも回復しなければ当日は中止が安全です。回復して再開する場合は、負荷を落として短時間から再開し、再発しないかを確認します。
Q4. SpO₂ が下がりやすい人は、最初から止めるべきですか?
最初から一律に止めるのではなく、低下量と回復するかをセットで見ます。休息や姿勢調整で回復しない場合は中止し、呼吸状態の評価や負荷設定の見直しへ切り替える方が安全です。
Q5. このテーマの配布物は、どんな形にすると使いやすいですか?
おすすめは、基準の一覧を写す形ではなく、安静値・症状・変化・回復・報告を 1 枚で残せる記録シートです。配布物の目的を「覚える」より「判断をそろえて残す」に置くと、教育にも申し送りにも使いやすくなります。
次の一手
- 運用を整える:運動療法ハブ(安全→処方→記録→再評価)(全体像)
- 共有の型を作る:リハ前後の血圧チェック手順(中止判断がそろう)(すぐ実装)
参考文献
- 厚生労働省.多面的運動プログラムの実践(土肥・アンダーソンの運動基準〈変法〉掲載資料).PDF
- 公益社団法人 日本リハビリテーション医学会.リハビリテーション医療における安全管理・推進のためのガイドライン(資料).PDF
- Minds ガイドラインライブラリ.リハビリテーション医療における安全管理・推進のためのガイドライン(基本情報).掲載ページ
- Fletcher GF, Ades PA, Kligfield P, et al. Exercise standards for testing and training: a scientific statement from the American Heart Association. Circulation. 2013;128(8):873-934. doi:10.1161/CIR.0b013e31829b5b44. PubMed
- Billinger SA, Arena R, Bernhardt J, et al. Physical activity and exercise recommendations for stroke survivors: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014;45(8):2532-2553. doi:10.1161/STR.0000000000000022. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下