BBS と TUG の違いは「何を先に決めたいか」で決まります
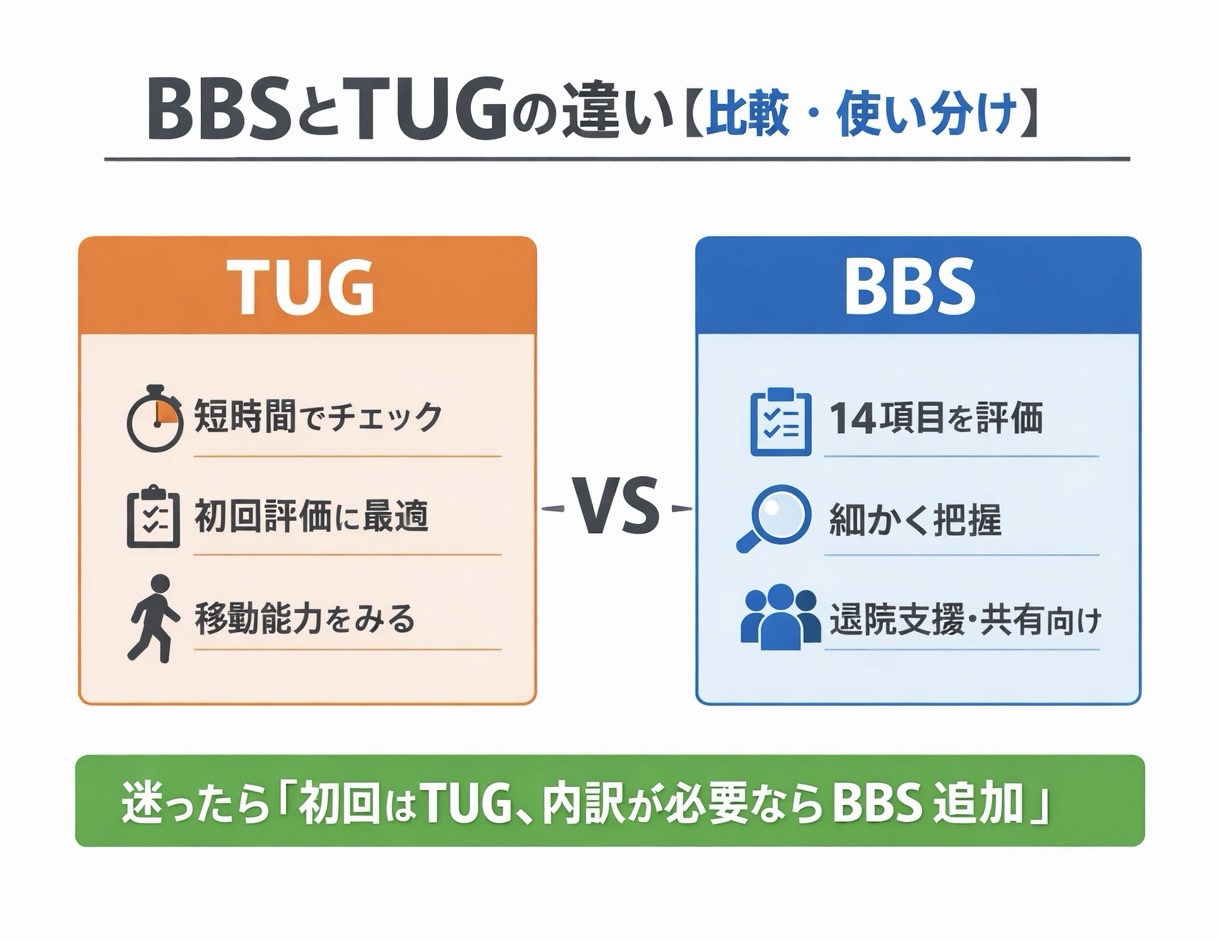
BBS と TUG は、どちらが優れているかを決める比較ではなく、何を先に決めたいかで使い分ける評価です。結論からいうと、短時間で移動全体をみたい初回評価なら TUG、立位保持・移乗・リーチなどの崩れ方まで段階化して残したいなら BBS が向きます。
このページで答えるのは、BBS と TUG の違い、どちらを先に使うか、代表的な目安をどう実務で扱うかです。細かな採点基準や声かけ文例を広げすぎず、比較で迷わないための整理にしぼってまとめます。
結論:時間がないならこう( 2 択 )
| 場面 | まず使う評価 | 理由 |
|---|---|---|
| 初回・スクリーニング(外来/通所/病棟) | TUG | 短時間で起立・歩行・方向転換・着座までをまとめて確認しやすいから |
| 退院支援・サービス調整・チーム共有 | BBS | 14 項目で「どこで崩れるか」を段階化しやすく、説明材料にしやすいから |
BBS / TUG 比較記録シート PDF
BBS と TUG を並べて使うときは、数値だけでなく測定条件・補助具・解釈メモを同じ紙面で残すと再評価がぶれにくくなります。下の PDF は、初回比較と経時比較のどちらにも使いやすいように、記入欄を広めに取った A4 1 枚版です。
BBS / TUG 比較記録シート PDF のプレビューを開く
TUG のやり方・採点(固定条件)
TUG は、椅子からの起立、 3 m 歩行、方向転換、着座までをひと続きでみる評価です。強みは、短時間で移動全体の水準を把握しやすいことと、同じ条件で測れば経時比較に使いやすいことです。
逆に、開始・停止や椅子条件、補助具の扱いがぶれると、同じ人でも解釈がずれます。TUG は「測る」より先に、条件を固定して残すことが重要です。
- コース:椅子(背もたれ・肘掛けあり)から 3 m 先のラインを往復します。
- 開始/停止:合図「 Go 」で立ち上がり、方向転換して戻り、再び椅子に着座完了するまでを計測します。
- 速度:原則は「普段どおりで安全に」。初回は練習を 1 回入れるとぶれが減ります。
- 補助具・靴:普段使う歩行補助具・履物をそのまま使い、変更があれば必ず記録します。
- 記録単位: 0.1 秒で残します。
記録ブレを減らす固定項目(テンプレ)
- 椅子条件:背もたれあり・肘掛けあり・座面高をできるだけ固定する
- 歩行路:直線 3 m、ターン位置、床環境をそろえる
- 補助具/介助:使用の有無、種類、見守りか接触介助かを残す
- 開始/停止基準: Go → 着座完了で統一する
- 備考:ふらつき、途中休止、疼痛、疲労、有害事象を短く記録する
TUG のカットオフの目安と解釈
TUG のカットオフは「安全/危険」を断定する線ではなく、追加評価や介入の優先度を決めるためのシグナルとして使うと実務でぶれにくくなります。とくにカットオフ近傍は、単独値だけで判断しないことが大切です。
代表的には、地域在住高齢者で 13.5 秒以上が転倒リスク上昇の目安として広く引用されます。ただし、系統的レビューでは TUG 単独の予測力は限定的とされており、実場面や既往歴と合わせて読む必要があります。
近傍( 12〜15 秒 )の扱い:追加で見るポイント
- 実場面:トイレ動作、方向転換、狭い場所、段差で不安定にならないか
- 身体:起立性低血圧、疲労、疼痛、薬剤の影響がないか
- 併用評価:歩行速度、既往転倒、恐怖感、立ち上がり能力を追加するか
- 記録:補助具、靴、椅子条件、介助量の変化を毎回残す
BBS のやり方・採点の要点
BBS は、14 項目を 0〜4 点で採点し、合計 56 点でバランス能力を段階化する尺度です。立位保持だけでなく、立ち上がり、移乗、リーチ、方向転換、片脚立位などを含むため、どの場面で崩れるかを見える化しやすいのが強みです。
一方で、TUG より時間がかかり、高機能例では天井効果も出やすいです。そのため、初回は安全確保を優先しつつ、点数だけでなく崩れ方のメモを残すと、次の介入につなげやすくなります。
- 所要時間:おおむね 15〜20 分
- 採点:各項目を 0〜4 点で採点し、合計点だけでなく低得点項目を確認する
- 記録:補助具の使用、介助の有無、崩れた場面を簡潔に残す
- 実務上の強み:退院支援、カンファレンス、家族説明で根拠を共有しやすい
BBS のカットオフの目安と解釈
BBS のカットオフも、単独で「転倒する/しない」を決めるための値ではありません。既往転倒、歩行能力、恐怖感、環境要因と合わせて読むことで、初めて意思決定に使いやすくなります。
汎用的には < 45 / 56 点が転倒リスク上昇の目安として広く使われます。慢性期の地域在住脳卒中者では、46.5〜50.5 点付近が閾値候補としてまとまっている報告もありますが、やはり BBS 単独での判定は避けるのが安全です。
- 汎用目安:< 45 / 56 点でリスク上昇を示唆
- 慢性期脳卒中の候補:46.5〜50.5 点付近
- 実務の読み方:合計点だけでなく、方向転換、片脚立位、リーチなど低得点項目の意味を読む
違い・使い分け・カットオフ早見表
表は横スクロールできます(スマホでは左右にスワイプ)。
| 評価 | 主に見えること | 向く場面 | 代表的な目安 | 注意点 |
|---|---|---|---|---|
| TUG | 起立 → 歩行 → 方向転換 → 着座までの移動全体 | 初回スクリーニング、短時間評価、経時比較 | 地域在住高齢者で ≥ 13.5 秒が一つの目安 | 条件ブレに弱い。単独で転倒リスクを断定しない |
| BBS | 立位保持・移乗・リーチ・方向転換など 14 項目の段階化 | 退院支援、サービス調整、チーム共有、詳細把握 | < 45 / 56 点が広く使われる目安 | 時間がかかる。高機能例では天井効果に注意 |
| BBS(慢性期脳卒中) | 地域生活での転倒リスクの補助判断 | 慢性期・地域在住の脳卒中者 | 46.5〜50.5 点付近が閾値候補 | 単独使用ではなく、歩行速度や既往転倒と統合する |
よくあるミス/現場の詰まりどころ(対策つき)
詰まりやすいのは「どちらを使うか」より、条件をそろえずに比較してしまうことです。まず 固定条件 と 近傍帯の見方 をそろえ、TUG 側の実施条件を整理したいときは TUG の手順と標準化 に戻ると流れをそろえやすくなります。
経時比較の前提を 1 回で作っておくと、記録、カンファレンス、新人教育まで一気に回しやすくなります。
| 詰まり/ミス | 起きやすい理由 | 対策(記録ポイント) |
|---|---|---|
| TUG の開始/停止基準が評価者でばらつく | 「立ち上がり終わり」や「座る手前」で止めてしまう | Go → 着座完了で統一し、計時ルールをテンプレに固定する |
| 補助具や靴の条件が記録されていない | 数値だけ残して前提条件を失う | 補助具、靴、椅子条件、介助量を必ず併記する |
| カットオフだけで安全性を断定する | 閾値が明確な線引きに見えやすい | カットオフはシグナルと捉え、既往転倒、薬剤、起立性低血圧、環境を統合する |
| 「どちらを優先するか」で毎回迷う | 目的を決める前に尺度名から入ってしまう | 初回は TUG、内訳が必要なら別日に BBS を追加する 2 段構えで固定する |
| BBS の合計点だけを見て終わる | 低得点項目の意味を拾えていない | 片脚立位、方向転換、リーチなど「止まった項目」を短くメモする |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
TUG と BBS、時間がないときはどちらを優先すべきですか?
初回評価で時間が限られている場面では、まず TUG を優先して移動全体の水準をつかむ方法が実用的です。そのうえで、立位保持や方向転換で不安定さが目立つ例、退院支援やサービス調整で詳細なバランス情報が欲しい例には、別日に BBS を追加する二段構えにすると効率よく回せます。
TUG が 13 秒台の利用者は、どのようにフォローするとよいですか?
13 秒台はカットオフ近傍であり、「すぐ危険」と断定するより、追加確認が必要な帯として扱うのが安全です。段差、トイレ出入り、方向転換など実場面での安定性に加え、起立性低血圧、疼痛、疲労、薬剤の影響も確認し、必要なら歩行速度や立ち上がり評価を足して判断します。
BBS が高得点でも不安定に見えるのはなぜですか?
BBS は有用な尺度ですが、高機能例では天井効果が出やすく、生活場面の複雑な不安定さを拾いきれないことがあります。合計点だけで安心せず、低得点項目の内容、実場面での方向転換や狭所歩行、必要に応じて他の動的評価を組み合わせて解釈してください。
TUG や BBS はどのくらいの頻度で取り直すのが妥当ですか?
急性期から回復期では 2〜4 週ごと、外来や通所の維持期では 1〜3 か月ごとを目安に再評価すると変化を追いやすいです。転倒歴の追加、体調変化、サービス調整の前後では、臨時で測定しておくと方針修正につながります。
次の一手(迷ったらここに戻る)
- 歩行・バランス評価ハブで、目的別に「次に足す評価」を整理する
- TUG の手順と標準化で、 3 m・開始停止・記録テンプレをそろえる
参考文献
- Podsiadlo D, Richardson S. The timed “Up & Go”: a test of basic functional mobility for frail elderly persons. J Am Geriatr Soc. 1991;39(2):142-148. doi:10.1111/j.1532-5415.1991.tb01616.x. PubMed
- Shumway-Cook A, Brauer S, Woollacott M. Predicting the probability for falls in community-dwelling older adults using the Timed Up & Go Test. Phys Ther. 2000;80(9):896-903. PubMed
- Barry E, Galvin R, Keogh C, Horgan F, Fahey T. Is the Timed Up and Go test a useful predictor of risk of falls in community dwelling older adults: a systematic review and meta-analysis. BMC Geriatr. 2014;14:14. doi:10.1186/1471-2318-14-14. PubMed
- Bogle Thorbahn LD, Newton RA. Use of the Berg Balance Test to predict falls in elderly persons. Phys Ther. 1996;76(6):576-583. doi:10.1093/ptj/76.6.576. PubMed
- Lima CA, Ricci NA, Nogueira EC, Perracini MR. The Berg Balance Scale as a clinical screening tool to predict fall risk in older adults: a systematic review. Physiotherapy. 2018;104(4):383-394. doi:10.1016/j.physio.2018.02.002. PubMed
- Matsumoto D, et al. Screening cutoff values to identify the risk of falls after stroke: a systematic review. J Rehabil Med. 2024;56:jrm00388. PubMed
- Shirley Ryan AbilityLab. Berg Balance Scale. SRALab RehabMeasures
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下